|
Resumen La psoriasis es una enfermedad crónica, en la que interviene la inmunidad. Las personas que la sufren puede tener manifestaciones cutáneas, articulares y sistémicas, que generan morbilidad significativa y aumento del riesgo de mortalidad. Además, se afecta la calidad de vida. La psoriasis es un factor de riesgo para enfermedades cardiovasculares, síndrome metabólico y enfermedad vascular periférica, enfermedad intestinal inflamatoria, tumores malignos y nefropatías. Es por eso que es importante que los médicos de atención primaria tengan conocimientos básicos sobre esta enfermedad, así como sobre los principios terapéuticos fundamentales. |
| Introducción |
La psoriasis es una enfermedad crónica en la que interviene la inmunidad. Presenta manifestaciones cutáneas, articulares y sistémicas y se asocia con morbilidad significativa. Su prevalencia es del 0,5-11,4% en adultos y del 0-1,4% en niños en todo el mundo. En los E.E.U.U aproximadamente 7,4 millones de personas sufren psoriasis y su incidencia y prevalencia están en aumento de manera proporcional al aumento de la obesidad.
Un conjunto importante de datos indica que la psoriasis aumenta el riesgo de enfermedad cardiovascular, síndrome metabólico, nefropatía, enfermedades inflamatorias (por ej, enfermedad intestinal inflamatoria), tumores malignos y depresión.
El tratamiento apropiado a fin de mitigar la morbilidad relacionada con esta enfermedad es cada vez más importante. Tanto los médicos de atención primaria como los especialistas tienen funciones específicas. Para los primeros estas son diagnosticar la psoriasis, pesquisar y tratar las enfermedades asociadas, tratar a los pacientes con enfermedad de leve a moderada y efectuar el triage o derivar a aquellos pacientes con enfermedad más avanzada al especialista.
Esta es una revisión práctica de la psoriasis y las enfermedades del espectro psoriásico especialmente para los médicos de atención primaria, a fin de proporcionar un marco teórico básico sobre los aspectos fundamentales de la enfermedad.
| Características clínicas de la psoriasis |
La psoriasis es una enfermedad heterogénea. La piel es habitualmente el órgano más afectado, pero también puede comprometer las articulaciones, las uñas, los ojos y el sistema cardiovascular. El fenotipo y la gravedad de la enfermedad dependen de una cantidad de factores innatos (por ej. ciertos haplotipos de antígenos de leucocitos humanos) y exógenos (por ej. exposición a medicamentos, infección por Streptocococos, etc.).
> Características cutáneas
La forma más común de psoriasis cutánea, tipo placa crónica, se manifiesta con placas eritematosas gruesas, de bordes netos con escamas plateadas características (Figura 1).
Figura 1
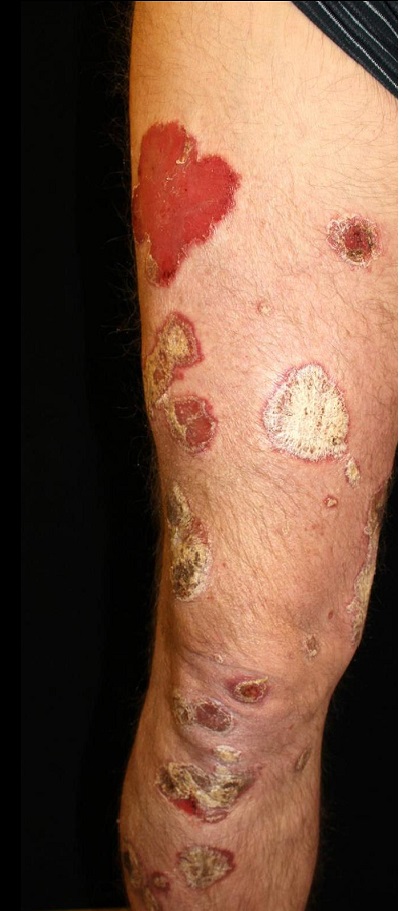
Las lesiones se encuentran en el cuero cabelludo, la superficie extensora de los miembros (codos y rodillas), el ombligo, el tronco, y el surco interglúteo y suelen ser asintomáticas. En las personas con piel más oscura, la psoriasis puede ser violácea o hiperpigmentada.
Además de las placas crónicas, existen otras varias formas, entre ellas la psoriasis en gota (morfología tipo gotas de lluvia), pustular, eritrodérrmica, palmoplantar, y enfermedad inversa o de la superficie de flexión.
> Psoriasis ungueal
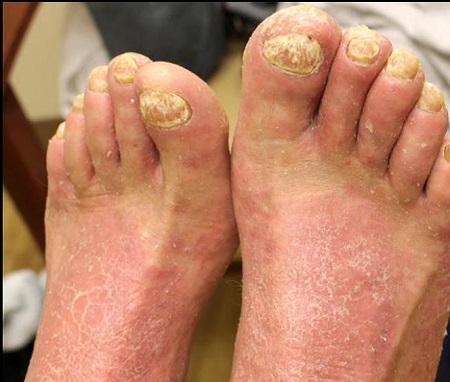
Hasta el 50% de los pacientes con psoriasis cutánea tienen psoriasis ungueal. Además, los cambios de las uñas con frecuencia acompañan a la artritis psoriásica, precediéndola hasta 15 años. Tanto los dedos como la uñas de los pies pueden estar afectados y la morfología varía según su ubicación dentro de la uña.
Con frecuencia se observan depresiones ungueales irregulares, engrosamiento de la placa ungueal y onicolisis (Figura 2). Una característica patognomónica de la psoriasis ungueal es la presencia de manchas amarillas-anaranjadas conocidas como manchas de aceite, que pueden ser útiles para el diagnóstico diferencial con las infecciones por hongos.
Figura 2. Psoriasis ungueal.
> Psoriasis articular
Ciertos subtipos de psoriaris cutánea confieren mayor riesgo de artritis psoriásica
La artritis psoriásica acompaña con frecuencia a la psoriasis cutánea, con una prevalencia estimada del 30%. Hay cinco tipos de artritis psoriásica:
• la oligoartritis asimétrica (50% de los casos),
• la poliartritis simétrica (20%),
• la enfermedad del eje axial (columna vertebral) (20%),
• la artritis interfalángica distal, (5%)
• la artritis mutilante (5%).
Los pacientes con artritis psoriásica tienden a sufrir más de un subtipo simultáneamente. Ciertos subtipos de psoriaris cutánea confieren mayor riesgo de artritis psoriásica: la del cuero cabelludo, la inversa y fenotipos ungueales tienen una asociación desproporcionadamente mayor con la artritis psoriásica.
Se afectan tanto la sinovial como la entesis (el punto en el que el tendón se inserta en el hueso o el ligamento); la afectación de este último se considera patognomónica de la artritis psoriásica.
Otra característica de la artritis psoriásica es la dactilitis, caracterizada por la tumefacción difusa de todo un dedo de la mano o el pie (dedo en salchicha. Se la reconoce como un marcador de enfermedad grave.
La presencia de dactilitis debe motivar al médico a iniciar un tratamiento de modificación de la enfermedad, si aún no se inició. Se estima que hasta el 15% de los pacientes con psoriasis que se ven en los consultorios de dermatología tienen artritis psoriásica no diagnosticada.
Esto representa un problema serio no cubierto, ya que la enfermedad no tratada puede generar cambios erosivos, lesión articular permanente y gran disminución de la calidad de vida.
> Psoriasis ocular
Los pacientes con psoriasis pueden desarrollar una variedad de complicaciones oculares, entre ellas conjuntivitis, blefaritis, xeroftalmia y uveítis, que pueden generar deterioro visual. Hasta el 67% de los pacientes con psoriasis experimentan algún grado de síntomas oculares.
Los médicos que atienden a pacientes con psoriasis deben interrogar regularmente sobre la presencia de síntomas oculares. Si los pacientes refieren dolor ocular, disminución de la agudeza visual o visión borrosa se recomienda la derivación urgente al oftalmólogo.
> Enfermedades cardiometabólicas
Los pacientes con psoriasis tienen aumento considerable del riesgo de enfermedades cardiometabólicas, incluidos el infarto de miocardio, el ACV, la dislipidemia, el síndrome metabólico, la diabetes mellitus y la enfermedad vascular periférica, junto con aumento del riesgo de mortalidad, independientemente de otros factores de riesgo cardiovascular.
La mayor frecuencia del síndrome metabólico que acompaña a la psoriasis probablemente contribuye a la mala evolución cardiovascular.
Hay evidencia para apoyar que la psoriasis y la aterosclerosis comparten una vía inflamatoria patogenética que produce aumento de la activación de los linfocitos T cooperadores (Th) y disminución de la función de las células Th reguladoras (antiinflamatorias), que serían responsables de los importantes episodios cardíacos adversos observados en la psoriasis.
En un estudio prospectivo se halló que el aumento del riesgo de enfermedad cardiovascular asociada con la psoriasis es casi igual al de la diabetes mellitus. Este riesgo no se limita solo a los pacientes con enfermedad grave. Aún no se sabe con certeza si los antirreumáticos tradicionales modificadores de la enfermedad (DMARDs por las siglas del inglés) y los agentes biológicos predirigidos disminuyen el riesgo cardiovascular.
A pesar de todos los datos que indican que los pacientes con psoriasis tienen mayores tasas de enfermedad cardiovascular y mortalidad asociada, solo el 41% de estos pacientes fueron pesquisados para al menos un factor de riesgo de enfermedad cardiovascular, según señaló un estudio.
Los médicos de atención primaria pueden mejorar esto si pesquisan las enfermedades cardiovasculares y se aseguran que los pacientes con psoriasis reciban evaluaciones del riesgo cardiovascular apropiadas para su edad y enfermedad (evaluación de la presión arterial, el IMC, la circunferencia de la cintura y las lipoproteínas de alta densidad, control de la glucemia en ayunas y estratificación del riesgo de tromboembolia). El tabaquismo y la obesidad parecen ser factores de riesgo para la aparición de psoriasis.
| Asociaciones |
> Enfermedad intestinal inflamatoria
La psoriasis y la enfermedad de Crohn parecen tener una vía inflamatoria común caracterizada por desrregulación de la expresión del factor de necrosis tumoral α (TNF-α). Los tratamientos anti-TNF-α, como infliximab y adalimumab tratan ambas enfermedades, lo que avala este concepto.
Además, otros mediadores inflamatorios como la interleucina (IL)-12 y -23, han sido implicados en la enfermedad de Crohn y la psoriasis, también apoyados por el empleo exitoso de fármacos (ustekinumab) que alteran las acciones de estas moléculas. Estas observaciones sugieren un fuerte vínculo causal entre ambas enfermedades.
Aunque los tratamientos anti-TNF-α son básicos para tratar tanto la psoriasis como la enfermedad de Crohn, se informaron reagudizaciones paradójicas con el empleo de infliximab, etanercept y adalimumab. No se sabe porqué se produce este fenómeno.
En vista de la asociación entre psoriasis y enfermedad intestinal inflamatoria, la anamnesis detallada y el examen físico en cada encuentro con el paciente son valiosos, ya que pueden conducir a la detección más temprana de alguna de estas enfermedades, lo que es importante para reducir la morbilidad relacionada con ellas.
> Nefropatía
Existe una sólida relación entre la psoriasis y la nefropatía crónica. Un estudio prospectivo sugirió que padecer psoriasis grave confiere un riesgo independiente de padecer también nefropatía crónica. Este riesgo relativo fue mayor en personas jóvenes con psoriasis que en adultos mayores.
Otro estudio prospectivo demostró que el 38,1% de los pacientes no diabéticos, normotensos, con psoriasis grave, que no recibían medicamentos nefrotóxicos, tenían microalbuminuria. Por último, un estudio demográfico posterior confirmó que la psoriasis grave se asociaba con cuatro veces más riesgo de mortalidad por enfermedad renal.
La nefropatía se puede deber a cambios inflamatorios de la microvasculatura
Los médicos de atención primaria pueden controlar la función renal mediante análisis de orina para descartar microalbuminuria y evaluar la urea y la creatinina en los pacientes con psoriasis que afecta el 3% o más de su superficie corporal y detectar más tempranamente la nefropatía. Además se debe ser cuidadoso con el empleo de fármacos nefrotóxicos en pacientes con psoriasis de moderada a grave.
> Medicamentos asociados con la psoriasis
Ciertos medicamentos pueden causar el desarrollo o la reagudización de la psoriasis y se resumen en el cuadro 1.
Cuadro 1. Medicamentos que reagudizan la psoriasis
| Clase de medicamento | Comentarios |
| Inhibidores de la enzima convertidora de angiotensina | Captopril, Enalapril y Ramipril |
| Antidepresivos | Fluoxetin, Bupropión |
| Antipalúdicos | Hidroxicloroquina, Cloroquina |
| β-bloqueantes | Propranolol, Metoprolol, Atenolol, Timolol y Nadolo |
| Bloqueantes de los canales de calcio | |
| Interferón alfa | |
| Litio | |
| Morfina | |
| Antinflamatorios no esteroides | |
| Penicilina | |
| Yoduro de potasio | |
| Corticoides (administración sistémica) | Su suspensión puede causar psoriasis pustular generalizada en pacientes con psoriasis |
| Terbinafina | |
| Tetraciclinas | |
| Inihibidores del tumor de necrosis tumoral alfa | |
| ACCEPTED MANUSCRIPT |
| Diagnóstico y derivación |
El diagnóstico de psoriasis depende solo de la evaluación clínica, ya que no hay biomarcadores para este fin. En pacientes con psoriasis con placas crónicas, la gravedad de la enfermedad se puede evaluar por: (Cuadro 2):
• cantidad de la superficie corporal afectada (expresada como porcentaje)
• distribución de las lesiones,
• grado de eritema,
• grosor y escama de cada lesión,
• síntomas relacionados con las lesiones
• impacto de la psoriasis sobre la calidad de vida del paciente.
Cuadro 2 Gravedad de la psoriasis según las recomendaciones de Canadá
| Gravedad de la enfermedad | Superficie corporal (SC)* | Calidad de vida (C d V) |
| Leve | < 3% de la SC | Mínimo impacto sobre la CdV; Se logra control aceptable de los síntomas con tratamiento tópico |
| Moderado | 3% to 10% SC | Enfermedad no controlada adecuadamente con tratamiento tópico o que afecta significativamente la CdV por su envergadura, molestias físicas (dolor o prurito) o por su ubicación en un lugar sensible.(rostro, manos, pies o genitales). |
| Grave | Grave > 10% de la SC | Enfermedad no controlada con tratamiento tópico y que causa gran degradación de la CdV del paciente |
*La superficie de la palma de la mano plana, el pulgar y los dedos representan el 1% de la superficie corporal
La mayor parte de los médicos de atención primaria se sentirán cómodos tratando pacientes con psoriasis leve. La derivación al dermatólogo se justifica si el paciente no responde al tratamiento o si más del 5-10% de su superficie corporal está afectada.
En pacientes ancianos, la polifarmacia y las múltiples enfermedades concomitantes son consideraciones importantes que a menudo hacen necesaria la coordinación entre el médico de atención primaria y el dermatólogo y/o el reumatólogo.
El diagnóstico de artritis psoriásica a menudo es difícil y si es tardío puede agravar la evolución. Tanto el médico de atención primaria como el dermatólogo son esenciales para la identificación precoz de la artritis psoriásica. En 2015 se creó el siguiente cuestionario para determinar qué pacientes con síntomas articulares necesitan derivación a reumatología:
1. ¿Tiene antecedentes de dolor o hinchazón articular?
2. ¿ Sufre rigidez por la mañana al levantarse?
3. ¿Le han efectuado radiografías de las articulaciones?
4. ¿Padece artritis psoriásica?
Este cuestionario tiene mayor sensibilidad para detectar la artritis psoriásica cuando el paciente tiene cambios en las uñas. Si se hallan 3 o más características incluidos los cambios ungueales, se puede diagnosticar artritis psoriásica con sensibilidad y especificidad del 86,9% y el 71,3%, respectivamente, si el paciente sufre simultáneamente psoriasis cutánea.
Este sencillo cuestionario junto con el examen de las uñas se puede emplear en atención primaria para determinar si el paciente sufre artritis psoriásica y necesita derivación a reumatología.
| Tratamiento de la psoriasis y las enfermedades del espectro psoriásico |
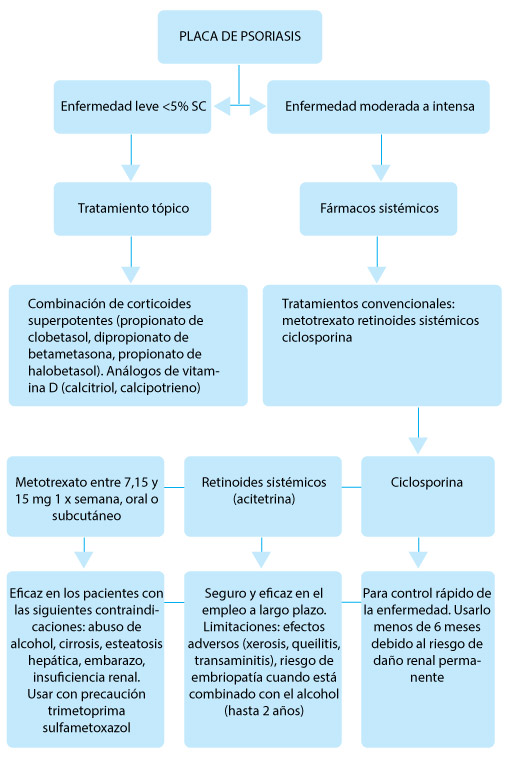
Las herramientas terapéuticas para tratar la psoriasis son muchas, desde los agentes tópicos hasta la fototerapia con luz ultravioleta, hasta fármacos sistémicos. En la Figura 3 se encontrará un algoritmo terapéutico breve y fácil para el médico de atención primaria. En general, todos los pacientes con artritis psoriásica se deben derivar al reumatólogo.
Las modificaciones conductuales sencillas también son importantes. Adelgazar, dejar de fumar, adoptar una dieta saludable, son algunas medidas que pueden dar resultados positivos con respecto a la actividad de la enfermedad y empoderar a los pacientes permitiendo que sientan cierto grado de control personal sobre su enfermedad.
Figura 3. Algoritmo para el tratamiento de las placas.
| Conclusión |
Médicos y pacientes deben comprender que la psoriasis es una enfermedad sistémica y reconocer la gama de complicaciones asociadas con ella, así como las posibles enfermedades concomitantes, a fin de tratar adecuadamente todos los aspectos de la misma.
El médico de atención primaria puede pesquisar y tratar las complicaciones sistémicas asociadas con la psoriasis, así como tratar la enfermedad leve y derivar a los pacientes con enfermedad más avanzada al especialista.
Con los principios básicos de diagnóstico y tratamiento los médicos de atención primaria pueden ser un factor muy importante en la atención de pacientes con psoriasis y enfermedades del espectro psoriásico.
*Traducción y resumen objetivo Dra. Marta Papponetti