Introducción
Las enfermedades del sistema biliar son encontradas frecuentemente en la práctica clínica [1]. A menudo se requiere un examen de los conductos biliares para el diagnóstico y manejo apropiados de los pacientes con patología biliar.
Los dramáticos avances técnicos de la endoscopía flexible durante las últimas 4 décadas han llevado a que la colangiopancreatografía endoscópica retrógrada (CPER) sea usada como el método primario de diagnóstico y tratamiento de muchas enfermedades biliares [1]. Sólo en los EEUU, se realizan aproximadamente medio millón de procedimientos de CPER por año.
La CPER puede demostrar la anatomía del tracto biliar y revelar anormalidades anatómicas, estenosis y defectos de relleno intraductales. No obstante, esa técnica no siempre diferencia la naturaleza biológica de las lesiones de los conductos biliares y puede fallar en determinar su extensión intraluminal. Asimismo, no es capaz de brindar información sobre las lesiones mucosas biliares que no se proyectan dentro de la luz biliar.
La colangioscopía peroral, como complemento de la CPER, es un procedimiento promisorio, que brinda visualización directa del árbol biliar. Se ha demostrado que tiene valor en el tratamiento de cálculos biliares difíciles de remover [2], en la evaluación de estenosis biliares indeterminadas [3], y en la diferenciación entre diferentes lesiones intraductales del árbol biliar [4].
En años recientes, la colangioscopía ha ganado popularidad en los EEUU y está siendo efectuada cada vez más, no sólo en instituciones académicas y grandes centros terciarios de derivación, sino también en hospitales más pequeños y en la práctica privada. En este trabajo, se revisan las aplicaciones clínicas de la colangioscopía peroral y su rol en el diagnóstico y manejo de los desórdenes biliares.
Perspectivas históricas
La primera colangioscopía peroral fue realizada en 1975 usando un prototipo de colangioscopio que era lo suficientemente delgado como para pasar a través del canal accesorio de un duodenoscopio [5]. El concepto de pasar un endoscopio delgado a través de otro más grande se conoció posteriormente como “madre-bebé” o “madre-hija”.
Aún en la actualidad, casi todos los sistemas colangioscópicos están basados en ese concepto. El prototipo de colangioscopio inicial tenía una calidad pobre de imagen, sin capacidad para instrumentación o irrigación y sin flexibilidad en la punta. A pesar de todos esos inconvenientes, probó que la colangioscopía peroral era factible.
A mediados de la década de 1980, fue introducida la segunda generación de colangioscopios [5]. A esos colangioscopios se les había añadido flexibilidad en la punta y un canal accesorio, que podía ser usado ya sea para irrigación o para instrumentación.
A finales de la década de 1990 y comienzos del nuevo milenio, los avances en la tecnología de imágenes llevaron a la introducción de los video-colangioscopios con calidad mejorada de imagen, que permitieron una visión satisfactoria de la mucosa biliar (Figura 1).
El añadido de la capacidad de imágenes de banda estrecha (IBE) condujo a mejoras adicionales en la detección de una vascularización anormal de la mucosa biliar, lo que es importante para el diagnóstico de ciertas enfermedades malignas biliares [6]. El primer sistema semi-descartable de colangioscopía con un único operador fue desarrollado en el año 2005 e hizo posible que un único endoscopista operara ambos endoscopios (madre y bebé).

FIGURA 1: Visión colangioscópica de la mucosa biliar
Sistemas de colangioscopía con operador simple y dual
En colangioscopía, los términos “operador simple” y “operador dual” se refieren al número de endoscopistas requeridos para realizar el procedimiento. Como regla general, los sistemas de colangioscopía de operador dual requieren dos endoscopistas, mientras que los sistemas de colangioscopía de operador simple requieren sólo un endoscopista. Sin embargo, existen reportes del uso de sistemas de endoscopía de operador dual por parte de un solo operador con la ayuda de equipamiento accesorio adecuado [7].
Actualmente, la mayoría de los sistemas colangioscópicos son para operador dual. Existen colangioscopios de operador dual de diferente longitud, diámetro y calidad de imagen. La mayoría de los colangioscopios de operador dual tiene calidad de imagen de fibra óptica. Existe un número limitado de video-colangioscopios comercialmente disponibles con calidad de imagen mejorada. En el presente, todos los video-colangioscopios con capacidad de IBE son prototipos y no están comercialmente disponibles.
El único sistema de colangioscopía de operador simple disponible en la actualidad es el sistema de visualización directa SpyGlass (Boston Scientific, Natick, MA, USA). Ese sistema está basado en fibra óptica y tiene un único o múltiples componentes.
Alguna de las ventajas y desventajas de lo colangioscopios de operador simple y dual disponibles actualmente se resumen en la Tabla 1.
• TABLA 1: Comparación de los colangioscopios de operador simple y doble disponibles en la actualidad
Aplicaciones clínicas
Se han descrito varias aplicaciones clínicas para la colangioscopía peroral. Con la expansión de su uso, se espera que se reporten indicaciones adicionales. Las aplicaciones clínicas de la colangioscopía pueden ser divididas en comunes, no comunes y raras. Las aplicaciones comunes incluyen la terapia de la litiasis y el diagnóstico de estenosis biliares indeterminadas. Las aplicaciones no comunes incluyen la colocación de un alambre guía durante la CPER, evaluación de las estenosis biliares post trasplante hepático y la evaluación de defectos intraductales de relleno indeterminados o irregularidades en la pared del conducto biliar observadas en los estudios por imágenes, tales como la tomografía computada (TC), resonancia magnética nuclear (RMN), ecografía endoscópica (EE) o CPER. Las aplicaciones raras incluyen la estadificación y ablación de neoplasias biliares, investigación de pancreatitis recurrente y evaluación de la hemobilia.
Aplicaciones comunes
Actualmente, la mayoría de los procedimientos de colangioscopía peroral son realizados por dos indicaciones: litiasis biliar y estenosis biliares indeterminadas.
Litiasis biliar
CÁLCULOS DIFÍCILES DE REMOVER: la litiasis vesicular o colelitiasis continúa siendo un problema mayor de salud pública en todas partes del mundo y afecta al 10%-20% de la población caucásica [8-13]. Se ha estimado que el 15% al 20% de los pacientes con litiasis vesicular tiene también cálculos en sus conductos biliares (coledocolitiasis) [13]. Los cálculos en los conductos biliares tienen que ser removidos debido a su potencialidad para causar ictericia, colangitis y pancreatitis [14-16].
Eso se efectúa en casi el 95% de los casos durante la CPER por métodos convencionales, tales como la esfinterotomía con o sin dilatación del esfínter, uso de balones de extracción o canastillas, litotricia mecánica o una combinación de esos métodos [17]. Sin embargo, en ocasiones, no es posible la extracción de los cálculos con los métodos estándar. Existe un número de causas por las que algunos cálculos no pueden ser removidos con los métodos convencionales; alguna de las más comunes de ellas se muestran en la Tabla 2.
• TABLA 2: Factores comunes asociados con el fracaso para remover cálculos durante la CPER
► Factores del paciente
- Anatomía anormal
Cirugía previa
Estómago extremadamente en J
Hernias grandes
Malas rotaciones
- Posición difícil o inestable del endoscopio
Bulbo duodenal corto
Anatomía anormal
Posición de duodenoscopio larga
- Anormalidades de los conductos biliares
Presencia de estenosis ductales
Conductos severamente dilatados
► Factores de la litiasis
- Tamaño
Tamaño grande
- Localización
Intrahepática
Conducto cístico
Proximal a estenosis
- Cálculos impactados
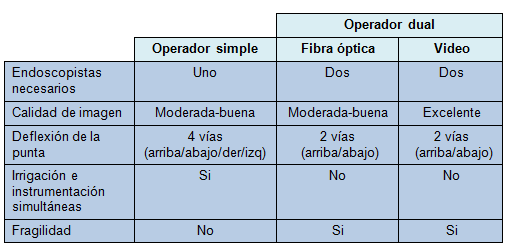
Se han ideado varios métodos para la extracción endoscópica de los cálculos que no son removibles por los medios convencionales durante la CPER. Como regla general, esos métodos involucran el uso de ondas de choque para aplastar o fragmentar los cálculos dentro del conducto biliar, con la remoción subsiguiente de los fragmentos (Figura 2). Las ondas de choque para fragmentación de los cálculos biliares son habitualmente generadas usando un activador eléctrico (litotricia electrohidráulica) o láser (litotricia láser).
Existen comercialmente disponibles sondas que pasan a través de los canales accesorios de los colangioscopios para la litotricia láser o electrohidráulica. Aunque se ha reportado el uso de esas sondas a través de un balón de extracción bajo guía fluoroscópica [18,19], en la institución de los autores de este trabajo, las usan bajo visualización directa mediante un colangioscopio. Esas sondas tienen que ser colocadas con precisión sobre el cálculo para aumentar su efectividad y reducir las complicaciones.
La visualización directa asegura que las ondas de choque apunten al cálculo y no a la pared del conducto biliar, porque las ondas de choque enviadas a la pared del conducto biliar pueden causar sangrado y perforación. La visualización directa mediante colangioscopía permite la distinción entre los fragmentos de cálculos, burbujas de aire o coágulos sanguíneos, lo que puede ser indistinguible en una colangiografía con contraste [20].
FIGURA 2: Vistas colangioscópicas de un cálculo en un conducto biliar antes (A) y después (B) de la litotricia electrohidráulica. La sonda de litotricia es visible cerca del ángulo inferior izquierdo de B
La litotricia láser o electrohidráulica han sido usadas para la fragmentación y extracción subsiguiente de cálculos difíciles de remover por muchos años y ambas técnicas han demostrado ser seguras y efectivas [21,22]. En un estudio multicéntrico reciente, la litotricia láser o electrohidráulica guiada por láser fue efectiva en >90% de los casos [2].
No existen en la actualidad estudios randomizados que hayan comparado la efectividad de la litotricia láser y la electrohidráulica para la fragmentación y extracción subsiguiente de los cálculos biliares difíciles de remover.
CÁLCULOS PERDIDOS: la colangioscopía permite la detección de cálculos que pudieron haberse perdido durante la colangiografía. Los cálculos pequeños pueden quedar “ahogados” en el contraste y perderse y los cálculos más grandes pueden bloquear un conducto evitando, entonces, el pasaje del contraste y evadiendo la detección durante la CPER (Figura 3). En un estudio de pacientes con colangitis esclerosante primaria, los cálculos no fueron detectables en la colangiografía en 7 de 23 pacientes (30%) [23].
En un estudio multicéntrico más reciente, los cálculos fueron pasados por alto en el 29% de los pacientes en los que se realizó CPER por diferentes indicaciones. En ese estudio, la CPER fue seguida inmediatamente por una colangioscopía peroral, que llevó a la detección de los cálculos [24].
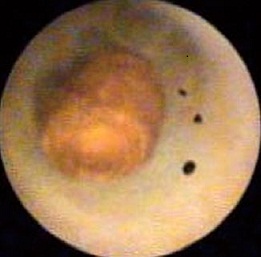
Figura 3
Estenosis biliares no determinadas
Las estenosis biliares pueden ser benignas o malignas, El diagnóstico preciso de las estenosis biliares es esencial para la planificación del tratamiento y para la correcta elección del mismo, tal como resección quirúrgica o colocación endoscópica de un stent. No obstante, la diferenciación de lesiones ductales malignas de las benignas sigue siendo un desafío [25].
La citología por cepillado durante la CPER o la aspiración con aguja fina por EE, se han convertido en el método inicial preferido para alcanzar un diagnóstico, en muchos pacientes con enfermedades malignas pancreatobiliares [25-27]. Esas técnicas permiten una toma de muestras fácil y conveniente y tienen una baja tasa de complicaciones [25,27,28].
La especificidad diagnóstica de la citología por cepillado biliar o de la aspiración con aguja es muy alta y se han reportado pocos casos con diagnóstico positivo falso [25,29]. La limitación mayor de esas técnicas ha sido la relativamente modesta sensibilidad diagnóstica, yendo desde un 10% a un 50% en la mayoría de las series [25,29].
Han existido intentos para mejorar la sensibilidad de la citología por cepillado obtenida durante la CPER. Los cambios físicos en el propio dispositivo de cepillado, tales como el uso de cepillos más largos y más rígidos, no demostraron mejorar la sensibilidad [30]. La dilatación con balón de las estenosis, para exponer el tejido subyacente, previo a obtener muestras por cepillado ha sido intentada, pero no mostró tener ningún beneficio [31]. El análisis de la mutación de las células obtenidas por cepillado no parece mejorar la certeza diagnóstica [32] y el análisis de metilación del ADN de los especímenes obtenidos en la CPER por cepillado, ha demostrado tener sólo un pequeño beneficio [25].
Se ha sugerido que la colangioscopía peroral puede mejorar el diagnóstico de las estenosis biliares indeterminadas, mediante la visualización de la mucosa en el sitio de la estenosis y la toma de una biopsia dirigida.
VISUALIZACIÓN DE LA MUCOSA EN EL SITIO DE LA ESTENOSIS: es bien conocido que la presencia de vasos sanguíneos irregularmente dilatados y tortuosos (llamados vasos tumorales) debido a la neovascularización en el sitio de las estenosis pancreáticas o biliares, es indicativa de malignidad [33]. Los vasos tumorales pueden ser detectados por visualización directa utilizando un colangioscopio.
Los nódulos o masas intraductales pueden ser indicativos también de malignidad y pueden ser fácilmente detectados por colangioscopía. No obstante, los vasos tumorales y las masas intraductales pueden ser apreciados sólo en una fracción de las estenosis malignas; probablemente en aquellas con enfermedad más avanzada. Ciertos tipos de colangiocarcinoma involucran las capas submucosas de la pared del conducto biliar y no pueden ser detectados por la colangioscopía, que visualiza las capas superficiales.
Las estenosis biliares causadas por compresión extraluminal, tales como aquellas asociadas con cáncer pancreático, pueden no ser detectadas por la colangioscopía, al menos hasta estadios tardíos, cuando el tumor ha infiltrado y penetrado la pared del conducto biliar.
Los estudios para evaluar la visualización de la estenosis por colangioscopía, han reportado una alta sensibilidad para la detección de lesiones malignas [4,34]. La sensibilidad reportada en algunos de esos estudios se ha aproximado al 100% [4]. Sin embargo, en esos estudios, el criterio usado para rotular una estenosis como maligna ha sido algo laxo. Por ejemplo, la mucosa biliar irregular ha sido usada para calificar a una estenosis como maligna.
Es bien conocido que la mucosa biliar irregular en la colangioscopía puede verse también en lesiones benignas, tales como la colangitis esclerosante primaria o la inflamación crónica asociada con la coledocolitiasis o con la colangitis recidivante [35]. Por lo tanto, la alta sensibilidad en esos estudios es frecuentemente alcanzada al costo de una especificidad muy baja. Ello es alarmante, porque los resultados positivos falsos pueden tener un impacto devastador en la vida de los pacientes afectados.
Aunque, indudablemente, la visualización directa de las estenosis biliares indeterminadas puede ayudar en su diagnóstico, el valor verdadero de la colangioscopía peroral para ese propósito no ha sido vigorosamente estudiado.
BIOPSIA DIRIGIDA: la biopsia dirigida es definida como la biopsia de los sitios que están claramente afectados por enfermedad, bajo visualización directa. Teóricamente, la biopsia dirigida debería mejorar la tasa de detección del cáncer en las estenosis biliares malignas al permitir la toma de muestras de los sitios con apariencia sospechosa.
En un estudio multicéntrico reciente, que evaluó el rol de la biopsia dirigida guiada por colangioscopía para el diagnóstico de las estenosis biliares indeterminadas, las observaciones iniciales sugirieron una gran mejora en la sensibilidad [3]. Sin embargo, las observaciones posteriores, en la conclusión del estudio, han indicado un beneficio más moderado [24]. Se necesitan estudios bien diseñados para evaluar mejor el valor de la biopsia dirigida guiada por colangioscopía, para la evaluación de las estenosis biliares indeterminadas.
Aplicaciones no frecuentes
En la institución de los autores de este trabajo, el 10%-20% de los procedimientos de colangioscopía peroral son efectuados por indicaciones distintas que la enfermedad litiásica y el diagnóstico de las estenosis biliares. Algunas de esas indicaciones se discuten más abajo.
Caracterización de las lesiones intraductales indeterminadas o defectos de relleno
El mayor uso de estudios por imágenes, tales como TC, RMN y EE ha llevado a un aumento de hallazgos incidentales, tales como lesiones biliares intraductales o defectos de relleno. Aunque, frecuentemente dichos hallazgos son reales, también pueden ser debidos a artefactos.
La visualización directa del árbol biliar intraluminal es la forma más apropiada para investigar más a fondo la naturaleza de esos hallazgos. La colangioscopía ha demostrado ser efectiva para ese propósito [4,36].
Evaluación de las estenosis anastomóticas post trasplante hepático
Varios refinamientos en las técnicas quirúrgicas y el manejo postoperatorio e inmunosupresor, han reducido la incidencia de complicaciones después del trasplante de hígado. Sin embargo, las complicaciones biliares, continúan siendo una causa significativa de morbilidad después del trasplante hepático [37,38].
En casos seleccionados, la colangioscopía puede probar su beneficio en el diagnóstico y tratamiento de las complicaciones biliares después del trasplante. En un estudio de 20 pacientes con trasplante hepático, la colangioscopía ayudó a diagnosticar isquemia, ulceraciones, tejido cicatrizal, coágulos intraductales y material de sutura retenido que, de otra manera, hubieran sido pasados por alto sólo con la CPER [39]. El papel de la colangioscopía en la evaluación de las estenosis anastomóticas después del trasplante de hígado está evolucionando.
Asistencia para la colocación de alambre guía
La CPER ha obtenido un papel principal en el tratamiento de las estenosis y litiasis biliares. El éxito de la CPER en esos casos, no obstante, depende de la habilidad para atravesar la estenosis o el cálculo con un alambre guía, que luego es usado para dirigir los instrumentos, tales como balones de dilatación o canastillas de litotricia [40]. En la gran mayoría de los casos, eso se realiza con facilidad.
Sin embargo, las estenosis severas o los cálculos impactados pueden representar un desafío con consumo de tiempo y, en algunos estudios, se ha reportado una tasa de fracaso de hasta el 20% [41]. En esos casos, la colangioscopía puede facilitar la colocación del alambre guía y prevenir procedimientos más invasivos, como el acceso transhepático o quirúrgico. Varios estudios han destacado el valor de la colangioscopía en esas instancias [40,42].
Aplicaciones raras
Los autores definieron como aplicaciones raras a aquellas responsables por ≤ 1% de su volumen de colangioscopías perorales. Por razones obvias, esas indicaciones han sido reportadas sólo en uno o dos casos y ningún estudio ha evaluado el valor verdadero de la colangioscopía peroral en esos escenarios.
Evaluación de la pancreatitis recidivante
Se usó la colangioscopía peroral en un paciente de 62 años colecistectomizado, con pancreatitis aguda recurrente de etiología indeterminada. La misma reveló un remanente del tubo en T en el muñón del conducto cístico, que sirvió como nido para el barro biliar y formación de cálculos. El remanente del tubo en T había evadido la detección con la CPER, TC y la colangiopancreatografía por resonancia magnética. La remoción del mismo previno episodios ulteriores de pancreatitis [43].
Determinación de la causa de hemorragia en la hemobilia
Un hombre de 54 años de edad fue reportado como teniendo un sangrado a partir de malformaciones arteriovenosas del conducto biliar, lo que fue detectado por colangioscopía peroral, con el subsiguiente tratamiento exitoso por intervención endovascular [44].
En otro estudio, la causa de la hemobilia en un paciente de 57 años no pudo ser identificada por la CPER, TC o angiografía. La colangioscopía peroral reveló múltiples úlceras biliares. Las biopsias fueron consistentes con una colangiopatía por citomegalovirus que respondió a la terapia antiviral, con la subsiguiente cesación del sangrado [45].
Estadificación y ablación de neoplasias biliares
La colangioscopía peroral fue usada en un hombre de 78 años de edad para determinar la extensión de su neoplasia. El uso de la video-colangioscopía con capacidad de IBE permitió la determinación precisa de los márgenes de la lesión. La ablación exitosa de la neoplasia con braquiterapia fue confirmada con la repetición de la colangioscopía peroral al mes del seguimiento alejado [46].
Conclusión
Los avances recientes, tales como la introducción de un sistema de colangioscopía de operador simple o las video-colangioscopías con imagen de alta calidad, han llevado a un interés renovado en la colangioscopía, con la subsecuente expansión de su uso. Actualmente, las indicaciones más comunes para la colangioscopía son la terapia de los cálculos y la evaluación de las estenosis biliares indeterminadas. Se han descrito otras aplicaciones clínicas. Dado que esta tecnología está ganado más popularidad y uso, es seguro que se describirán otras indicaciones.
♦ Comentario y resumen objetivo: Dr. Rodolfo D. Altrudi