El edema macular diabético difuso, es una complicación de la retinopatía diabética que afecta la visión. Aunque se desconoce con exactitud el mecanismo, se cree que la patofisiología es multifactorial. Una de las probables causas es el colapso de las barreras hemato-retinianas interna y/o externa. Además, también están implicados el aumento de la permeabilidad vascular en la retina y/o la neovascularización retiniana. Las adherencias a la hialoides posterior también intervienen en la patogénesis del edema macular diabético difuso (EMDD). El tratamiento de dicho edema depende de cuál sea su patogénesis.
A pesar de que las últimas investigaciones han demostrado la eficacia de bevacizumab intravítreo para reducir el EMDD, la experiencia revela que a veces el EMDD persiste a pesar de dicho tratamiento. Al observar un EMDD mediante tomografía de coherencia óptica (TCO), se pueden presentar tres patrones diferentes: 1) engrosamiento retiniano difuso esponjoso, 2) edema macular cistoide y 3) desprendimiento retiniano seroso. En el presente estudio se clasificó al EMDD dentro de los tres tipos, de acuerdo con la TCO y se compararon posteriormente los resultados del tratamiento con bevacizumab intravítreo. Asimismo, se investigó la relación entre los parámetros clínicos y la reducción del EMDD en cada grupo.
Pacientes y métodos:
143 ojos con edema macular diabético difuso sin tratamiento previo, se clasificaron de acuerdo a su apariencia en TCO: engrosamiento retiniano difuso esponjoso (50), edema macular cistoide (38), desprendimiento retiniano seroso (25) y una combinación de los tres (30). Todos los participantes recibieron una sola dosis de bevacizumab intravítreo (125 mg en 0,05 mL). Se evaluó el espesor foveal mediante TCO y el logaritmo del ángulo mínimo de resolución de agudeza visual antes y después del tratamiento cada dos semanas, durante 12 semanas.
Imágenes de TCO de EMDD clasificadas en cuatro tipos: A,B) engrosamiento retiniano difuso esponjoso, antes y después de bevacizumab intravítreo. C y D edema macular cistoide, antes y después de bevacizumab intravítreo. E y F, desprendimiento de retina seroso antes y después de bevacizumab intravítreo y G y H, EMDD con combinación de todos los patrones antes y después de bevacizumab intravítreo.
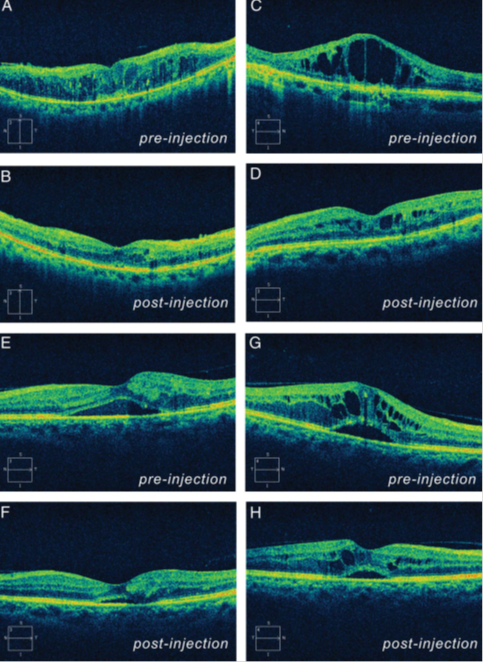
Bevacizumab intravítreo redujo el edema macular en todos los casos. La mayor reducción se obtuvo a las 8 semanas de la aplicación, independientemente del patrón morfológico. De acuerdo con estudios anteriores la cantidad media de aplicación fue de 5,8 en 24 meses, lo que representa un período de eficacia de bevacizumab intravítreo de 4,1 meses, mientras que la eficacia disminuía a las 6 semanas.
El presente estudio demostró que la eficacia de bevacizumab intravítreo para reducir el edema macular depende del patrón de TCO y fue mayor en el grupo con engrosamiento retiniano difuso esponjoso, intermedia en los grupos con edema macular cistoide y el grupo combinado y menor en el grupo con desprendimiento retiniano seroso. Esto se debe a que bevacizumab intravítreo, agente anti factor de crecimiento endotelial vascular, reduce la hiperpermeabilidad de los vasos, lo que permite la reducción del engrosamiento retiniano difuso esponjoso.
Aunque se desconoce la patogénesis de edema macular cistoide, su reducción mediante aplicación de bevacizumab intravítreo indica que en parte depende del factor de crecimiento endotelial vascular. No obstante, la eficacia del tratamiento podría depender del patrón cistoide, lo que deberá seguir siendo investigado.
Por el contrario, a pesar de desconocerse la patogénesis del desprendimiento retiniano seroso, la poca eficacia de bevacizumab intravítreo indica que el factor de crecimiento endotelial vascular no es el principal responsable de su formación.
Otro descubrimiento interesante del presente estudio fue que la eficacia de bevacizumab intravítreo para reducir el EMDD en casos de engrosamiento retiniano difuso esponjoso y edema macular cistoide depende de la duración de la diabetes. Por lo tanto, el tratamiento clave para EMDD debería ser el buen control de la hiperglucemia junto con lípidos y función renal.
Conclusiones:
La eficacia de bevacizumab intravítreo para reducir el edema macular diabético difuso dependió de los patrones de tomografía de coherencia óptica. Se observó que el factor de crecimiento endotelial vascular juega un rol fundamental en la patogénesis del engrosamiento retiniano difuso esponjoso y edema macular cistoide. La eficacia del tratamiento fue mayor en pacientes que padecieron diabetes por menos tiempo.
♦ Síntesis y traducción: Dr. Martín Mocorrea, editor responsable de Intramed en la especialidad de oftalmología.
1. Early Treatment Diabetic Retinopathy Study Research Group.
Photocoagulation for diabetic macular edema, report #1. Arch Ophthalmol 1985;103:1796–1806.
2. Antcliff RJ, Marshall J. The pathogenesis of edema in diabetic maculopathy. Semin Ophthalmol 1999;14:223–232.
3. Ma JX, Zhang SX, Wang JJ. Down-regulation of angiogenic inhibitors: a potential pathogenic mechanism for diabetic complications. Curr Diabetes Rev 2005;1:183–196.
4. Montero JA, Ruiz-Moreno JM, De La Vega C. Incomplete posterior hyaloid detachment after intravitreal pegaptanib injection in diabetic macular edema. Eur J Ophthalmol 2008;18:469–472.
5. Shimura M, Yasuda K, Nakazawa T, et al. Visual outcome after intravitreal triamcinolone acetonide depends on optical coherence tomographic patterns in patients with diffuse diabetic macular edema. Retina 2011;31:748–754.
6. Arevalo JF, Fromow-Guerra J, Quiroz-Mercado H, et al. Primary intravitreal bevacizumab (Avastin) for diabetic macular edema. Ophthalmology 2007;114:743–750.