Introducción
La tiroidectomía es un procedimiento común con > 90.000 operaciones realizadas anualmente en los Estados Unidos [1]. El hematoma cervical postoperatorio (HCP) es infrecuente después de la tiroidectomía, ocurriendo en el 0,3-4,2% de los casos [2-10]. Aunque infrecuente, el HCP compresivo puede ser una complicación potencialmente mortal por la pérdida de la vía aérea. Estudios previos no han delineado claramente los factores independientes de riesgo para el HCP, a menudo por el pequeño tamaño de la muestra y un limitado poder estadístico. Asimismo, los estudios que usan grandes bases de datos nacionales, tal como la del American College of Surgeons’ National Surgical Quelity Improvement Program, frecuentemente carecen de los detalles necesarios para abordar adecuadamente muchas variables que contribuyen al riesgo global de HCP [11].
El número de pacientes sometidos a tiroidectomías ambulatorias ha aumentado en la última década [1]. Esa tendencia es guiada por la preferencia del paciente y del cirujano, así como por un cuerpo de evidencia creciente, demostrando la seguridad de la tiroidectomía ambulatoria. Una de las principales preocupaciones con la tiroidectomía ambulatoria es el riesgo del HCP compresivo después del egreso del paciente. Un mejor conocimiento del momento y de los factores de riesgo para el HCP, podría mejorar la selección de pacientes para la tiroidectomía ambulatoria. Para abordar esa cuestión, los autores de este trabajo han realizado un estudio multi-institucional, internacional, retrospectivo, de control de casos, para evaluar el momento y los factores asociados con el HCP después de la tiroidectomía.
Material y métodos
Pacientes y recolección de datos
Este estudio fue coordinado por los autores de la Universidad de California, San Francisco y el Brigham and Women’s Hospital (BWH), Boston, Cada hospital participante recibió la aprobación institucional para participar en el estudio. Los autores incluyeron sólo a los pacientes que desarrollaron un HCP post tiroidectomía, que requirió el regreso a la sala de operaciones (SO). Cada autor fue responsable de identificar a los pacientes de su hospital para el estudio. En la mayoría de las instituciones, los autores identificaron a los pacientes de investigación preexistente, aseguramiento de calidad y bases de datos quirúrgicas. En las instituciones que no tenían acceso a esas bases de datos, los autores revisaron los registros financieros del hospital para pacientes que desarrollaron el código CPT 35800 (Current Procedural Terminology), exploración de hemorragia postoperatoria, vasos del cuello, y el código 21501, incisión y drenaje, absceso profundo o hematoma, tejidos blandos del cuello o tórax, y luego cruzaron las referencias para hallar los pacientes que habían sido sometidos a una tiroidectomía.
Cada paciente que desarrolló un HCP fue apareado con 3 pacientes control que no desarrollaron un HCP post tiroidectomía. Esos pacientes control fueron seleccionados al azar de todos los pacientes sometidos a tiroidectomía en la misma institución, durante el mismo período de tiempo que los casos con HCP. Se extrajeron de los registros clínicos, quirúrgicos y postoperatorios de cada paciente, las variables de interés.
Los autores de cada institución ingresaron sus datos en una planilla estandarizada de Microsoft Excel (Microsoft Corporation, Redmond, Wash). A cada paciente se le dio un número especial de desidentificación antes de suministrar los datos a la Universidad de California, San Francisco y al BWH. Luego todos los datos fueron reunidos en una única hoja de cálculo desidentificada, para el análisis estadístico.
Variables analizadas
El momento del desarrollo de un HCP fue determinado por el intervalo entre en final de la tiroidectomía primaria y el comienzo del procedimiento de reexploración. Las características analizadas de cada paciente fueron: edad (medida como una variable continua), género, índice de masa corporal (IMC), enfermedad de Graves, tiroiditis de Hashimoto, nivel preoperatorio sérico de la hormona estimulante de la tiroides (TSH), antecedentes de tabaquismo activo, antecedentes de enfermedad pulmonar obstructiva crónica (EPOC) o asma, uso de medicación antiagregante o anticoagulante no suspendida para la cirugía (drogas antiinflamatorias no esteroides [AINES], aspirina, clopidogrel o warfarina/heparina de bajo peso molecular (HBPM) y la indicación para la tiroidectomía.
Las características operatorias analizadas fueron extraídas de los partes quirúrgicos describiendo la operación primaria e incluyeron: procedimiento efectuado (tiroidectomía bilateral o unilateral), disección de ganglios linfáticos concomitante, paratiroidectomía (sin incluir la incidental), experiencia del cirujano operador (medida en años de práctica), experiencia del cirujano ayudante (años de postgraduado del residente), tiempo operatorio, pérdida de sangre, uso de un dispositivo para sellado de los vasos (por ej., bisturí armónico o Ligasure), uso de agentes hemostáticos (por ej., Surgicel, Floseal), colocación de un drenaje quirúrgico, masa del espécimen y hallazgos anatomopatológicos (benigno versus maligno [los carcinomas micropapilares incidentales fueron tratados como hallazgo benigno]). Una evaluación previa del Centro Médico de la Universidad de Pittsburgh, sugirió una asociación entre estación climática y HCP; por lo tanto, también se evaluó la estación de la operación (invierno = diciembre hasta febrero; primavera = marzo hasta mayo; verano = junio hasta agosto; otoño = septiembre hasta noviembre). Las variables postoperatorias analizadas incluyeron: náusea o vómito postoperatorio, temperatura corporal más baja y presión sistólica más alta dentro de las primeras 6 horas después de la cirugía y el uso de heparina subcutánea a dosis profiláctica.
Análisis estadístico
Todos los análisis estadísticos fueron efectuados con el programa STATA, versión 11 (StataCorp LP, College Station, Tex). Los datos continuos son reportados como valores de media o mediana y fueron analizados utilizando la prueba t de Student. Las variables categóricas fueron analizadas usando un análisis de Chi-cuadrado. Varios modelos multivariables fueron ajustados a los datos, incluyendo modelos usando a todos los pacientes y sólo a los pacientes con ≤ 85% de la información completa. Utilizando metodología paso a paso hacia delante y hacia atrás e inclusión simultánea, los modelos resultantes fueron muy similares. La única excepción fue la náusea/vómito postoperatorio, que no fue significativa ni en el análisis univariado ni en el bivariado, pero fue protectora contra el HCP en uno de los modelos paso a paso. Debido a la inverosimilitud biológica de que la náusea/vómito fuera protectora contra el HCP y su falta de significación en el análisis univariado, se removió del modelo multivariado final. Las odds ratios (OR) son presentadas comparando grupos con intervalos de confianza (IC) de 95%.
Resultados
Descripción de los hospitales
Se identificaron 207 pacientes que desarrollaron un HCP en 15 centros terciarios de referencia en los Estados Unidos, Canadá y Holanda, entre 1997 y 2012. Un total de 55 cirujanos suministró casos de HCP para el estudio. El número de hematomas identificados en cada institución y el período de tiempo revisado son presentados en la Tabla 1.
• TABLA 1: Instituciones, localidades, número de cirujanos y pacientes involucrados y fechas de la revisión (Ver tabla)
Momento y origen del hematoma
El intervalo de tiempo entre el final de la tiroidectomía y el retorno a la SO estuvo disponible en 200 pacientes (97%) (Tabla 2), La mediana de la duración del tiempo fue de 7 horas (rango intercuartilar, 2-10). El rango fue entre 0 minutos (indicando una reexploración inmediata) y 9 días. Noventa y nueve pacientes (47%) retornaron a la SO dentro de las 6 horas y 163 pacientes (79%) retornaron a la SO dentro de las 24 horas de sus operaciones primarias.
• TABLA 2: Momento de retorno a la sala de operaciones para los pacientes que desarrollaron un hematoma cervical postoperatorio
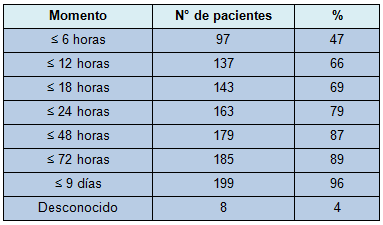
La información sobre el origen del HCP estuvo disponible en 197 pacientes (95%). El origen no fue identificado en 27 pacientes (13%). La fuente más comúnmente identificada fue “otros/sin nombre vasos” (34%), seguida por rezumo del tejido blando (25%), vasos del polo superior (13%) y vasos del polo inferior (10%).
Análisis univariado
En el análisis univariado, los pacientes con HCP fueron más añosos (P = 0,018), más probablemente hombres (P = 0,040), con antecedentes de tabaquismo (P = 0,037), teniendo enfermedad de Graves (P ≤ 0,001) y con medicación antiagregante o anticoagulante que no fue suspendida para la cirugía (P = 0,001). Adicionalmente, los pacientes con HCP tuvieron mayor probabilidad de haber sido sometidos a tiroidectomía bilateral (P = 0,011), paratiroidectomía concomitante (P = 0,022), mayor pérdida de sangre (P ≤ 0,001), colocación de un drenaje durante su tiroidectomía (P ≤ 0,001), glándulas tiroides más grandes por su masa (P = 0,004), patología benigna (P = 0,042), temperatura corporal central más baja (P ≤ 0,001) y presión sistólica más alta postoperatoriamente (P ≤ 0,001), comparado con los controles. Los grupos con HCP y de control difirieron significativamente en la indicación para la tiroidectomía, teniendo el grupo con HCP más operaciones por bocios y tiroiditis y el grupo control más operaciones por nódulos tiroideos (Tabla 3).
• TABLA 3: Características de los pacientes del grupo con HCP versus el grupo control en el análisis univariado (Ver tabla)
Análisis multivariado
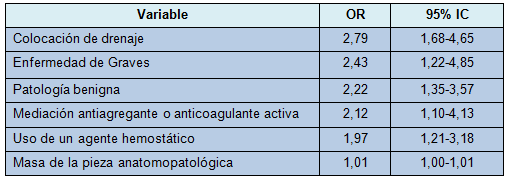
Se usó un modelo logístico generalizado para predecir los factores independientes de riesgo asociados con el desarrollo del HCP. Globalmente, 576 de los 829 pacientes en el estudio fueron incluidos en el modelo. La asociación más fuerte con el HCP fue el uso de drenaje (P ≤ 0,001), seguido por la enfermedad de Graves (P = 0,011), patología benigna (P = 0,002), uso activo de medicación antiagregante o anticoagulante (P = 0,026), uso de un agente hemostático (P = 0,056) y masa aumentada en el espécimen anatomopatológico (P = 0,004). La Tabla 4 lista las OR e IC asociados con cada uno de los factores independientes de riesgo de desarrollar un hematoma.
• TABLA 4: Variables independientes correlacionadas con el riesgo de hematoma cervical postoperatorio en el análisis multivariado
Discusión
La tiroidectomía es un procedimiento común con baja morbilidad cuando la realiza un cirujano con experiencia [12]. El HCP es una complicación infrecuente pero potencialmente fatal después de la tiroidectomía. Dada la rareza del HCP, la evaluación del momento y de los factores asociados con él ha sido desafiante. Esta serie está entre los primeros estudios internacionales multi-institucionales para evaluar el momento y las variables relacionadas con el HCP. En este estudio, se encontró que un número significativo de pacientes (53%) retornó a la SO para la evacuación de un HCP > 6 horas después de su tiroidectomía. Asimismo, el uso de un drenaje o un agente hemostático, la enfermedad de Graves, la patología benigna, el uso activo de medicación antiagregante o anticoagulante y la masa aumentada en el espécimen anatomopatológico, fueron factores independientes de riesgo asociados con el HCP después de la tiroidectomía.
En la última década, muchos pacientes han sido sometidos a tiroidectomía como un procedimiento ambulatorio [1]. Quienes proponen la tiroidectomía ambulatoria puntualizan la disminución de costos y las bajas tasas globales de complicaciones [13-16]. Los cirujanos que realizan tiroidectomías ambulatorias proponen que la mayoría de los hematomas con riesgo de vida, se vuelven clínicamente aparentes en el período postoperatorio temprano y que la selección de pacientes puede predecir a aquellos con riesgo mayor para el HCP. Los pacientes en los que se siente que están en mayor riesgo de HCP, son frecuentemente admitidos en observación por 23 horas. En este estudio, los autores no determinaron si los pacientes que desarrollaron un HCP fueron egresados antes de la evacuación del hematoma en la SO.
El 47% de los pacientes que desarrolló un HCP retornó a la SO dentro de las 6 horas de su operación primaria. Estudios previos han encontrado que entre el 43% y el 80% de los pacientes muestra signos de HCP dentro de las primeras 6 horas [3,5-7]. Los autores del presente trabajo eligieron medir el tiempo entre el fin de la tiroidectomía y el retorno a la SO, mientras que algunas series previas han usado el tiempo hasta la primera identificación del HCP. Eso puede explicar el porcentaje relativamente bajo de pacientes que retornaron a la SO dentro de las 6 horas. Dada la dificultad para definir y documentar cuándo un HCP es identificado por primera vez, los autores piensan que el intervalo de tiempo desde la operación inicial hasta el retorno a la SO es una medición más confiable y reproducible.
El hallazgo de que el 79% de los pacientes que desarrolló un HCP retornó a la SO dentro de las 24 horas, sugiere que la mayoría de los pacientes que desarrolla un HCP puede ser capturada con una hospitalización de 24 horas. Interesantemente, el 17% de los pacientes retornó a la SO > 24 horas después de la tiroidectomía. Eso es más frecuente que lo previamente publicado en otras series grandes [3-7]. Posiblemente, algunos de los pacientes en el presente estudio desarrollaron un HCP no compresivo más temprano en su curso postoperatorio, pero su reexploración fue demorada.
Los factores de riesgo para el HCP previamente reportados incluyen tiroidectomía bilateral, operaciones tiroideas previas, masa aumentada de la glándula resecada, tamaño del nódulo dominante, género masculino, histología maligna, extensión de la cirugía, edad avanzada, tabaquismo activo y presión arterial postoperatoria elevada [2,5-7,17,18]. En este estudio, los factores independientes asociados con el HCP fueron el uso de drenaje o agente hemostático, enfermedad de Graves, patología benigna, uso de medicación antiagregante o anticoagulante no suspendida para la cirugía y masa aumentada en el espécimen anatomopatológico.
La asociación entre HCP y colocación de drenaje o uso de agente hemostático, refleja probablemente una mayor preocupación del cirujano por el sangrado durante la tiroidectomía. Teóricamente, existe el riesgo de rotura de vasos previamente ligados con la colocación (o más probablemente con el retiro) de un drenaje aspirativo cerrado. Asimismo, la presión negativa en la herida podría, en teoría, promover el sangrado de vasos rotos en el lecho quirúrgico. Sin embargo, un meta-análisis del año 2007 (n = 1.871 pacientes) y del 2008 de Cochrane Review (n = 1.646 pacientes), no hallaron asociación entre la colocación de drenajes y la formación de un HCP [19,20]. La información del uso rutinario versus electivo de un drenaje para la tiroidectomía, estuvo disponible en 47 de los 55 cirujanos que participaron en el presente estudio. De esos 47 cirujanos, 7 usan rutinariamente un drenaje. Eso sugiere que el mayor número de drenajes colocados en el grupo de HCP se debió probablemente a una mayor preocupación del cirujano por el sangrado. La información sobre el uso rutinario versus selectivo de un agente hemostático estuvo disponible para 46 cirujanos. De esos 46 cirujanos, 12 colocan rutinariamente agentes hemostáticos y 34 los usan selectivamente.
La enfermedad de Graves puede aumentar la vascularización de la tiroides [10]. Eso puede hacer que la tiroidectomía sea más difícil porque un mayor sangrado intraoperatorio puede obstaculizar la visualización y exposición, llevando a una mayor morbilidad. Estudios previos han determinado que los pacientes con enfermedad de Graves tienen un riesgo aumentado de hipoparatiroidismo y de lesión del nervio laríngeo recurrente durante la tiroidectomía [18,21]. En una serie previa de 70 pacientes con HCP, la enfermedad de Graves fue significativa en el análisis univariado pero no en el multivariado, posiblemente porque el estudio no tuvo el poder estadístico suficiente para detectar una asociación independiente [6]. Un estudio más grande de 519 pacientes, no encontró asociación entre la enfermedad de Graves y el HCP. No obstante, hubo una variación grande en la tasa de sangrado entre los cirujanos, que pudo haber eclipsado la contribución de la enfermedad de Graves [7]. Otra limitación que impacta en la definición certera de la enfermedad de Graves como un factor de riesgo para el HCP, es el uso variable del iodo preoperatorio (solución de Lugol) entre los cirujanos. El iodo ha demostrado que reduce el flujo sanguíneo dentro de la tiroides y puede influenciar en el desarrollo de un HCP. El presente estudio no evaluó el uso de iodo.
Este es el primer estudio en encontrar una asociación entre la mediación antiagregante y anticoagulante y el HCP. Rosenbaum y col. [10], atribuyeron a la anticoagulación el sangrado en 4 de sus 6 pacientes que desarrollaron un HCP, pero no analizaron estadísticamente el hallazgo. Lang y col. [5], no hallaron asociación entre el HCP y la anticoagulación (n = 22 pacientes), pero todos los pacientes en su estudio fueron instruidos para suspender los agentes antiagregantes 5 días antes de la cirugía y los pacientes con warfarina fueron pasados a HBPM, que se suspendió 8-10 horas antes de la cirugía. Leyre y col. [6], (n = 70 pacientes) y Burkey y col. [3], (n = 42 pacientes), reportaron también un riesgo no aumentado de HCP con el uso de antiagregantes y anticoagulantes, pero no está claro cuántos de sus pacientes usaban activamente esos medicamentos al momento de la operación [3,5,6]. El presente estudio evaluó específicamente a los pacientes cuya medicación anticoagulante no había sido suspendida preoperatoriamente. Debido al pequeño número de pacientes que tomaba medicación antiagregante o anticoagulante, en el análisis multivariado se agruparon a todos los pacientes que tomaban AINES, aspirina, clopidogrel o warfarina/HBPM, lo que puede limitar la utilidad de los hallazgos. En el análisis univariado, parece que la tasa aumentada de HCP asociada con los pacientes tomando mediación antiagregante o anticoagulante, es impulsada en gran parte por los pacientes tomando activamente clopidogrel, warfarina o HBPM.
La asociación entre HCP y masa aumentada del espécimen anatomopatológico ha sido reportada previamente [5,18]. Esa asociación puede ser explicada por la mayor disección necesaria con una tiroides grande, así como con un mayor espacio muerto, que puede permitir la formación de un hematoma. No obstante, otros factores están probablemente involucrados, porque la disección de ganglios linfáticos, que resulta en una mayor disección y creación de espacio muerto, no se asoció con un riesgo aumentado de HCP. En el presente estudio, la masa aumentada del espécimen tuvo sólo una contribución menor en el HCP, con una OR de 1,01.
Los autores de este estudio se sorprendieron con el hallazgo de la asociación entre la patología benigna y el HCP. Previamente, el HCP fue reportado como aumentado en los pacientes con patología maligna [4]. Los hallazgos discordantes del presente estudio pueden deberse al mayor número de operaciones realizadas por bocios grandes o tiroiditis en el grupo con HCP, que tienen frecuentemente patología benigna pero un riesgo aumentado de HCP: Otra explicación es que los pacientes con patología benigna son sometidos a menudo a lobectomía tiroidea o tiroidectomía subtotal, lo que deja atrás tejido tiroideo vascularizado que podría continuar sangrando y llevar al hematoma.
Este estudio tiene tres limitaciones principales. La primera es su diseño retrospectivo, no randomizado, de control de casos. Los estudios de control de casos están sujetos a mayores desvíos porque los resultados ya son conocidos; por lo tanto, la recolección de datos retrospectivos puede ser sesgada por la parcialidad del recolector. Los autores buscaron mitigar ese riesgo usando una planilla estandarizada y definiciones detalladas de las variables de interés. Importantemente, los estudios de control de casos pueden ser usados para evaluar una asociación, pero dado que no demuestran causación, se debe ser cauto para no exagerar la importancia de los factores que los autores hallaron asociados con el HCP. Aún con esa debilidad conocida, a causa de la rareza del HCP, los autores consideraron que el formato de control de casos para este estudio era el ideal.
La segunda limitación es que se incluyó sólo a los pacientes que desarrollaron un HCP que requirió el retorno a la SO para exploración. Estudios previos han sugerido que el 46% de los hematomas pueden ser manejados no operatoriamente [5]. No está claro si los hallazgos de este trabajo pueden extrapolarse a los pacientes que desarrollan hematomas que pueden ser manejados sin cirugía. La tercera limitación es que el diferente número de pacientes con HCP subministrado por cada institución crea un desvío potencial, en el que la institución que brinda el número mayor de pacientes tiene la influencia más grande sobre los resultados. Los autores creen que ese desvío es mínimo, porque ninguna institución contribuyó con > 20% de pacientes y cada paciente con HCP fue apareado con pacientes control de la misma institución. A pesar de esas limitaciones, los autores consideran que los hallazgos centrales de este estudio son válidos.
En conclusión, el HCP es una complicación rara pero potencialmente fatal de la cirugía tiroidea, Un número significativo de pacientes con HCP se presenta > 6 horas después de la tiroidectomía. El riesgo de HCP puede estar aumentado en los pacientes en los que se coloca un drenaje o un agente hemostático durante la operación (lo que puede reflejar la mayor preocupación del cirujano por el sangrado), los que tienen enfermedad de Graves, están usando activamente mediación antiagregante o anticoagulante, o tienen tiroides grandes. Los cirujanos deberían considerar esos factores cuando individualizan la disposición de los pacientes después de la tiroidectomía.
♦ Comentario y resumen objetivo: Dr. Rodolfo D. Altrudi