| Introducción |
La fragilidad es un estado clínico de disminución de la reserva fisiológica y mayor vulnerabilidad a una amplia gama de resultados adversos para la salud. La fragilidad se vuelve más común a medida que las poblaciones envejecen. En un informe que abarcó 62 países de todo el mundo, la prevalencia de la fragilidad entre las personas que viven en la comunidad varió del 11% entre las que tenían entre 50 y 59 años de edad al 51% entre las que tenían 90 años de edad o más.
En esta revisión, se ofrece una breve descripción general de la fragilidad, incluidos los mecanismos biológicos y el tratamiento clínico. A esta descripción le sigue un análisis de los enfoques para individualizar el tratamiento clínico en función del nivel de fragilidad del paciente. Por último, se señalan las lagunas de evidencia actuales y sugerimos direcciones futuras para el tratamiento de la fragilidad a gran escala.
| Definiciones de fragilidad |
Predominan dos conceptos de fragilidad: la fragilidad como síndrome y la fragilidad como estado de déficit de salud acumulado. Con cada versión, la fragilidad se vuelve más común con la edad y predice resultados adversos para la salud. Los dos conceptos identifican diferentes subpoblaciones como frágiles. El fenotipo de fragilidad de Fried delinea un síndrome clínico resultante de un metabolismo alterado junto con respuestas anormales al estrés. Los rasgos característicos son agotamiento (primera manifestación), debilidad, lentitud, inactividad física y pérdida de peso (última manifestación). La presencia o ausencia y el grado de fragilidad están determinados por el número de características presentes: una persona se considera "robusta" si no está presente ninguno de los rasgos, "prefrágil" si están presentes uno o dos, y "frágil" si están presentes de tres a cinco. El fenotipo de fragilidad de Fried se distingue de la presencia de múltiples trastornos coexistentes y discapacidad.
|
Puntos clave • La evaluación de la fragilidad permite predecir resultados y riesgos de las condiciones de salud, orientar intervenciones basadas en evidencia y adaptar la gestión clínica, incluidas las decisiones sobre tratamientos estresantes. • La evaluación de la fragilidad no debe utilizarse como una forma conveniente de retener tratamientos potencialmente efectivos, sino como una herramienta para facilitar la atención centrada en el paciente. • El manejo debe estar orientado a aumentar la reserva fisiológica para desarrollar robustez y resiliencia y prevenir o mitigar factores estresantes. • Las intervenciones que han demostrado ser eficaces en los ensayos clínicos (por ejemplo, ejercicio, suplementación nutricional y una valoración geriátrica integral) no han mostrado consistentemente una eficacia similar en la atención de rutina. • Se ha demostrado el beneficio de la detección sistemática de la fragilidad en contextos clínicos de alto riesgo; su beneficio en la atención primaria aún está por establecerse. |
El concepto de fragilidad como acumulación de déficit se centra en un estado de mala salud debido a déficits relacionados con la edad. La selección de déficits para la evaluación depende del contexto y la información disponible (encuestas, valoración geriátrica integral, historia clínica, biomarcadores) y puede incluir diagnósticos, deterioro cognitivo y físico, discapacidad, mal estado nutricional y anomalías de laboratorio. El grado de fragilidad se cuantifica por medio de un índice de fragilidad, que es el número de déficits presentes como proporción del número total de déficits evaluados, con al menos 30 evaluados. En la mayoría de los estudios, menos del 1% de los participantes tienen un índice de fragilidad mayor de 0,70, una puntuación que sugiere una carga de déficit que amenaza la supervivencia. A pesar de los llamados a un consenso, ambos enfoques siguen en uso.
| Biología de la fragilidad |
Se cree que los procesos de envejecimiento acelerado a nivel subcelular y celular, que incluyen inflamación crónica, senescencia celular, disfunción mitocondrial y detección de nutrientes desregulada, dan lugar a disfunción en múltiples sistemas fisiológicos y luego a las manifestaciones clínicas de la fragilidad. La inflamación crónica, inhibe la expresión del factor de crecimiento y aumenta el catabolismo, contribuyendo así a la sarcopenia y la fragilidad. Los ratones genéticamente alterados que carecen de la citocina antiinflamatoria interleucina-10 tienen mayores niveles séricos de interleucina-6, menor consumo de oxígeno y debilidad muscular. Desencadenadas por daño del ADN, mutaciones cancerosas y estrés oxidativo, algunas células entran en un estado de detención permanente del ciclo celular, durante el cual permanecen viables y secretan moléculas proinflamatorias. La inflamación crónica también puede atenuar las respuestas inmunes, aumentando la susceptibilidad a las infecciones y perjudicando la respuesta de anticuerpos después de la vacunación.
Otro mecanismo clave implicado en el desarrollo de la fragilidad es la disfunción mitocondrial. Las consecuencias son una menor producción de energía celular, un aumento de la producción de especies reactivas de oxígeno e inflamación. En los seres humanos, la disfunción mitocondrial en el músculo esquelético se asocia con debilidad muscular, intolerancia al ejercicio y fatiga. Un número reducido de copias de ADN mitocondrial, un marcador de agotamiento mitocondrial, se correlaciona con el fenotipo de fragilidad de Fried y la fragilidad por acumulación de déficit.
La desregulación de la detección de nutrientes también está implicada en el desarrollo de la fragilidad. Las vías de detección de nutrientes involucran al complejo 1 de la diana de rapamicina (mTOR) en mamíferos (un sensor de nutrientes), así como a la proteína quinasa activada por AMP (AMPK) y a las sirtuinas 1 y 3 (sensores de escasez de nutrientes). Al activar las vías de AMPK y sirtuinas e inhibir la vía mTOR, la restricción calórica ofrece beneficios para la salud y la longevidad. La inhibición de la vía mTOR con rapamicina, la activación de AMPK con metformina o la activación de las sirtuinas 1 y 3 con un precursor de dinucleótido de nicotinamida y adenina mejoraron la masa y la función muscular en modelos animales.
El envejecimiento se asocia con cambios hormonales, como una disminución de las hormonas anabólicas (sulfato de dehidroepiandrosterona, testosterona y hormona del crecimiento o factor de crecimiento similar a la insulina 1) y un aumento de las hormonas catabólicas (cortisol). Estos cambios hormonales inhiben el crecimiento del músculo esquelético y promueven su degradación, lo que posiblemente contribuya a la fragilidad.
| Medición de la fragilidad |
Existen muchos instrumentos disponibles para medir la fragilidad. Estas herramientas se basan en el informe del paciente (ej., cuestionario FRAIL [Fatiga, Resistencia, Deambulación, Enfermedades y Pérdida de Peso]), el juicio clínico (ej., Escala clínica de Fragilidad) o los registros médicos. La velocidad de la marcha (<0,8 m por segundo) tiene una sensibilidad del 99% para detectar el fenotipo de fragilidad de Fried. Las herramientas multidominio basadas en una valoración geriátrica integral (ej., el índice de fragilidad por déficit-acumulación y la Escala de fragilidad de Edmonton) pueden revelar condiciones reversibles u objetivos para intervenciones.
Una valoración geriátrica integral es una evaluación multidimensional realizada con el objetivo de determinar el estado médico, funcional, físico, psicológico y socioambiental de una persona mayor con el fin de desarrollar un plan coordinado e integrado para el tratamiento y el seguimiento. Para la toma de decisiones sobre tratamientos estresantes (ej., quimioterapia o cirugía), las herramientas probadas en poblaciones de tratamiento específicas pueden ser una mejor opción que las herramientas generales para predecir los resultados del tratamiento. Una guía para elegir herramientas de evaluación de la fragilidad está disponible en eFrailty.org.
Las medidas de desempeño (por ejemplo, velocidad de marcha y fuerza de prensión manual) pueden verse afectadas por condiciones agudas y pueden ser poco prácticas. Para evitar atribuir los síntomas de una enfermedad aguda a la fragilidad, la evaluación debe incluir una pregunta sobre el estado de salud en el pasado reciente (por ejemplo, 2 semanas antes del momento de la evaluación). Las trayectorias de empeoramiento del fenotipo de fragilidad de Fried y la fragilidad por acumulación de déficit se asocian con un mayor riesgo de muerte y una disminución en la calidad de vida. Para evitar malas interpretaciones, se debe especificar la herramienta de fragilidad utilizada.
| Detección y tratamiento de la fragilidad |
La mayoría de los ensayos clínicos que han evaluado las intervenciones en fragilidad han sido pequeños, con evidencia de baja calidad. A pesar de estas limitaciones, se ha demostrado que ciertas intervenciones mejoran la fragilidad y los resultados asociados (ej., disminución de la movilidad, la fuerza muscular y el estado funcional y mayor riesgo de caídas). La utilidad de la detección de la fragilidad se ha demostrado más claramente en oncología y cirugía. Las intervenciones que han demostrado ser eficaces en los ensayos clínicos no han demostrado una efectividad similar en contextos de atención más pragmáticos. En lugar de concluir que estas intervenciones carecen de eficacia, los autores consideran necesario esforzarse en entender cuál es la mejor manera de implementarlas.
| Enfoque de la gestión clínica basada en la fragilidad |
El concepto de fragilidad puede ser una herramienta útil en la práctica clínica, permitiendo a los médicos predecir los resultados y riesgos de las condiciones de salud relacionadas con la edad, orientar intervenciones basadas en evidencia y adaptar el manejo clínico. La evaluación del grado de fragilidad de una persona mayor en un espectro que va desde apta hasta severamente frágil puede proporcionar un marco para aplicar la evidencia y los principios de la atención geriátrica (Figura 1). El objetivo tiene dos partes: primero, aumentar la reserva fisiológica para desarrollar robustez y resiliencia (reparar el daño), y segundo, prevenir o mitigar los factores estresantes. La atención a las personas sin fragilidad debe centrarse en aumentar la reserva fisiológica a través de un estilo de vida saludable, el manejo de enfermedades crónicas y la atención preventiva.
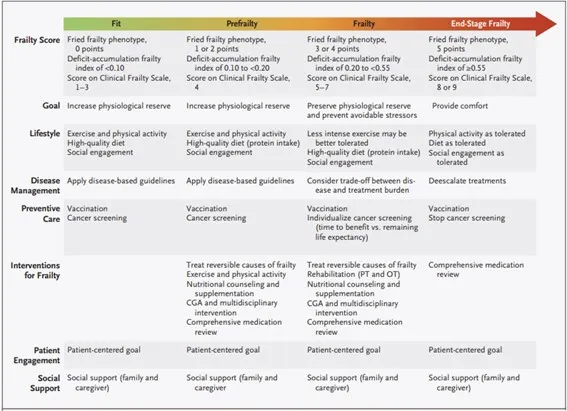
Figura 1. Propuesta de abordaje clínico para adultos mayores según grado de fragilidad
Si se sospecha fragilidad, se debe realizar una evaluación médica cuidadosa o una valoración geriátrica integral para identificar los factores desencadenantes y exacerbantes y determinar los objetivos de las intervenciones. Los objetivos clínicos potencialmente de alto rendimiento son depresión, anemia, hipotensión, hipotiroidismo, deficiencia de vitamina B12, condiciones médicas inestables y efectos adversos de los medicamentos. El objetivo del tratamiento es preservar la reserva fisiológica y prevenir los factores estresantes para maximizar el funcionamiento y la calidad de vida, guiados por los objetivos del paciente y el grado de fragilidad.
Alinear el tratamiento con las prioridades de salud del paciente puede reducir la carga del tratamiento y la atención no deseada. Las estrategias de tratamiento personalizadas y adaptativas, como mantener las rutinas diarias en entornos familiares, mantener las conexiones sociales y movilizar recursos, pueden ayudar a los pacientes al autocuidado y mantener los roles sociales, a pesar de las limitaciones impuestas por la fragilidad. A medida que la fragilidad progresa, el apoyo social es importante para garantizar el cumplimiento de los planes de atención y ayudar con el control de la salud y las actividades diarias. Identificar a las personas frágiles que se acercan al final de su vida puede ser un desafío debido a los patrones impredecibles de deterioro funcional. En estas personas, el tratamiento puede centrarse en brindar confort y dignidad a través de los cuidados paliativos.
| Intervenciones para la fragilidad |
En general, las intervenciones que afectan una variedad de sistemas fisiológicos (por ejemplo, el ejercicio y una valoración geriátrica integral) son eficaces para reducir la fragilidad, mientras que las intervenciones que se dirigen a una sola anomalía fisiológica (por ejemplo, la terapia hormonal) no han demostrado eficacia. En el caso de las personas mayores que viven en la comunidad, el ejercicio y la suplementación nutricional oral, ya sea solos o combinados, y una valoración geriátrica integral pueden tener un efecto positivo. Las intervenciones de ejercicio, que generalmente incluyen ejercicio aeróbico y fortalecimiento muscular de una a cuatro sesiones de 30 a 60 minutos por semana, yoga y tai chi, es probable que mejoren la movilidad y la fuerza muscular, mejoren las actividades de la vida diaria y reduzcan las caídas. La optimización de la medicación, (revisión de la medicación y la reducción de la dosis) puede reducir el riesgo de muerte y de deterioro funcional. La suplementación con vitamina D, ácidos grasos n−3 u hormonas sexuales, tiene poco efecto sobre el estado de fragilidad.
En el caso de los pacientes mayores hospitalizados, el ejercicio con suplementos nutricionales orales puede mejorar el fenotipo de fragilidad de Fried, reducir la fragilidad por acumulación de déficit y mejorar la movilidad y las actividades de la vida diaria. Una valoración geriátrica integral reduce los ingresos a geriátricos y las caídas en el hospital, previene el delirio y la muerte posoperatorios y mejora la movilidad después de una fractura de cadera. La optimización de la medicación puede reducir las visitas a guardia. Para los residentes de hogares de ancianos, la optimización de la medicación reduce el riesgo de caídas, muerte y hospitalización.
| Detección de fragilidad en atención primaria y en hospitales de agudos |
Dada la disponibilidad de herramientas validadas para la evaluación de la fragilidad y de intervenciones que han demostrado ser eficaces en ensayos controlados aleatorizados, un modelo de atención integral basado en la atención primaria, que abarque la detección sistemática de la fragilidad, una valoración geriátrica integral para pacientes con resultados positivos en la detección e intervenciones personalizadas, tiene potencial para prevenir y controlar la fragilidad. Sin embargo, un metanálisis de seis ensayos controlados aleatorizados y dos estudios controlados realizados en los Países Bajos mostró que un modelo de este tipo no logró mejorar el estado funcional, la calidad de vida y los resultados clínicos al cabo de un año, en comparación con la atención habitual.
Un estudio realizado en Inglaterra, que se centró en identificar a los pacientes con fragilidad y realizar una valoración geriátrica integral dentro de las primeras 72 horas del ingreso hospitalario, no encontró reducciones en la duración de la estancia, la mortalidad intrahospitalaria, tasa de readmisión a los 30 días o la institucionalización durante el período de 11 meses posterior a la evaluación. Estos hallazgos contrastan con los efectos positivos del ejercicio, la suplementación nutricional oral, y una evaluación geriátrica integral, en ensayos clínicos que incluyeron pacientes cuidadosamente seleccionados. La efectividad de un modelo de atención integrada en otros entornos de atención de la salud justifica una investigación adicional.
| Detección de fragilidad antes de un tratamiento estresante |
La razón de ser de la detección de fragilidad antes de un tratamiento estresante es mejorar la selección de candidatos, disminuir proactivamente el riesgo y ofrecer una atención centrada en la persona para mejorar los resultados del tratamiento. En un ensayo controlado aleatorizado, el uso de un resumen de las deficiencias específicas a partir de una valoración geriátrica integral y recomendaciones personalizadas, en comparación con la atención habitual, redujo los efectos tóxicos quimioterapéuticos graves sin comprometer la eficacia del tratamiento en pacientes mayores con cáncer.
En un ensayo controlado, aleatorizado y multicéntrico australiano, una valoración geriátrica integral durante la atención de pacientes mayores con cáncer condujo a una mejor calidad de vida y menos hospitalizaciones no planificadas que la atención habitual solamente.
Los programas de “prehabilitación” (enfoque proactivo para mejorar la salud física y mental de un paciente antes de un tratamiento estresante), centrados típicamente en ejercicio, asesoramiento nutricional y suplementación, técnicas para reducir la ansiedad y el abandono del hábito de fumar durante 4 semanas antes de la cirugía, pueden facilitar la recuperación funcional después de la cirugía ortopédica y la cirugía de cáncer colorrectal.
| Brechas de evidencia y direcciones futuras |
Algunas intervenciones son beneficiosas para las personas que viven con fragilidad, pero el beneficio de la detección sistemática de la fragilidad, seguida de intervenciones personalizadas, no se ha demostrado de manera consistente fuera de determinados entornos clínicos (por ejemplo, oncología y cirugía). Faltan pruebas sobre las intervenciones para prevenir o revertir la fragilidad para evaluar los efectos del tratamiento según el grado de fragilidad.
Dada la apremiante necesidad de evidencia, la heterogeneidad de los sistemas de atención de salud y la naturaleza costosa y lenta de los ensayos controlados aleatorizados, estos ensayos a menudo son poco prácticos. Una estrategia innovadora para abordar este desafío es el estudio híbrido de efectividad-implementación. Este diseño de estudio no solo evalúa la efectividad de una intervención en contextos locales del mundo real, sino que también explora las mejores formas de implementarla.
| Conclusiones |
La evaluación de la fragilidad permite a los médicos comprender la variabilidad del estado de salud de los adultos mayores, brindar una atención adaptada a los objetivos y necesidades de salud de cada paciente y tomar decisiones sobre tratamientos estresantes en función de la vulnerabilidad del paciente. La atención clínica basada en la fragilidad tiene el potencial de superar la ineficacia de los modelos actuales de atención al tratar a las personas mayores de manera integral en lugar de tratar un conjunto fragmentado de enfermedades.
Traducción y resumen objetivo: Dr. Cristian Pisa