|
¿Qué encontrará en este artículo?
|
Introducción
El SARS-CoV-2 se ha extendido rápidamente hasta alcanzar el nivel de una enfermedad pandémica. COVID-19 puede afectar diferentes sistemas de órganos, probablemente incluyendo la piel. Hay pocas descripciones de las manifestaciones cutáneas de COVID-19.
El veinte por ciento de los pacientes en una sala médica italiana tenía lesiones cutáneas, descritas como erupción cutánea, urticaria o un caso de lesiones "similares a la varicela".
Otros informes de casos describen un sarpullido confundido con dengue, acroisquemia en niños y pacientes críticos, placas en los talones y urticaria.
No existe una clasificación detallada previa ni una descripción de las manifestaciones cutáneas de COVID-19. Esta información puede resultar útil para manejar pacientes, para reconocer pacientes paucisintomáticos y puede proporcionar información pronóstica. El reconocimiento de pacientes paucisintomáticos también podría ser útil para el control epidemiológico, especialmente en áreas donde las pruebas de diagnóstico son escasas.
Por todas estas razones, se realizó en España una encuesta nacional de recolección de casos de dermatólogos para describir rápidamente las manifestaciones cutáneas de la enfermedad COVID-19 y relacionarlas con otros hallazgos clínicos.
Métodos
Encuesta nacional de recopilación de casos de imágenes y datos clínicos. Usando un consenso, se describieron 5 patrones clínicos. Luego, los autores describieron la asociación de estos patrones con la demografía del paciente, el tiempo en relación con los síntomas de la enfermedad, la gravedad y el pronóstico.
Resultados
Se recolectaron 429 casos del 3 al 16 de abril de 2019, durante el pico de la epidemia en España. Se excluyeron 5 casos por ser compatibles con otro diagnóstico, 31 pacientes con lesiones cutáneas por no cumplir con la definición de COVID-19 confirmado o sospechado y 18 por falta de información.
> Patrones clínicos
El consenso después de la revisión de la imagen condujo a la descripción de cinco patrones clínicos principales. Casi todos los pacientes podrían clasificarse en estos grupos, y algunos casos inusuales se destacan en la descripción.
1. Eritema-edema de áreas acrales con algunas vesículas o pústulas (pseudo-sabañones): 19% de los casos. Estas lesiones pueden parecerse a los sabañones y tener áreas purpúricas, que afectan las manos y los pies. (Figuras 1a y 1b). Eran generalmente asimétricos.
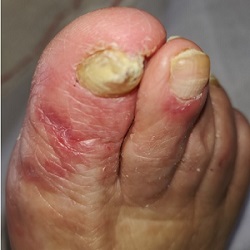 | 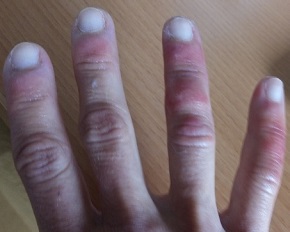 |
| Figura 1a | Figura 1b |
2. Otras erupciones vesiculares (9%). Algunas se presentaban en el tronco y consistían en pequeñas vesículas monomórficas (a diferencia de las vesículas polimórficas en la varicela) (Fig. 1c). También pueden afectar las extremidades, tener contenido hemorrágico y hacerse más grandes o difusas.
 |
| Figura 1c |
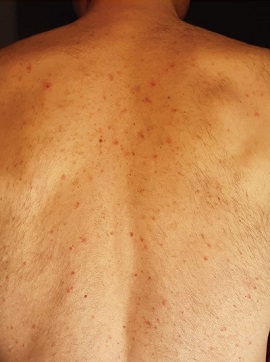
3. Lesiones urticariformes (19%) (Fig. 1d): distribuidas principalmente en el tronco o dispersas. Algunos casos fueron palmares.
 |
| Figura 1d |
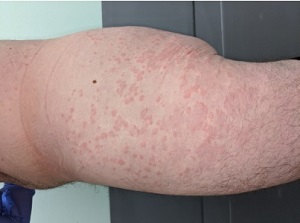
4. Otras maculopapulas (47%). Algunos de ellas mostraron distribución perifolicular y diversos grados de descamación (Fig. 2a). Algunos habían sido descritos como similares a la pitiriasis rosada. La púrpura también puede estar presente, ya sea puntiforme o en áreas más grandes. Algunos casos mostraron pápulas infiltradas en las extremidades, en su mayoría dorso de las manos, que se ven pseudovesiculares (Fig. 2b) o se parecen al eritema elevatum diutinum o al eritema multiforme (Fig. 2c).
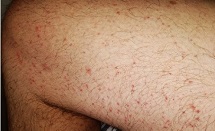 | 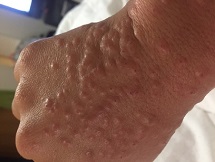 | 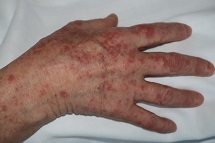 |
| Figura 2a | Figura 2b | Figura 2c |
5. Livedo o necrosis (6%). Estos pacientes mostraron diferentes grados de lesiones que sugerían enfermedad vascular oclusiva, incluidas áreas de isquemia troncal o acral. (Fig. 2d) Algunos pacientes mostraron otras manifestaciones tales como enantema o lesiones purpúricas en áreas de flexión. Los dermatólogos también percibieron un mayor número de casos de herpes zoster en pacientes con COVID-19.
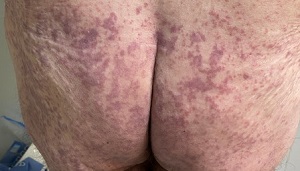 |
| Figura 2d |
> Características asociadas a cada patrón clínico
Los pseudo-sabañones afectaron a los pacientes más jóvenes; las lesiones duraron una media de 12,7 días y tuvieron lugar más tarde en el curso de la enfermedad COVID-19, asociándose con una enfermedad menos grave (en términos de ingreso hospitalario, neumonía, ingreso en la UCI o mortalidad). Pueden causar dolor (32%) o picazón (30%).
El porcentaje de pacientes de este grupo con presencia confirmada de SARS-Cov-2 fue del 41%, menor que en otros grupos. Las lesiones vesiculares aparecieron en pacientes de mediana edad, duraron una media de 10,4 días, aparecieron con mayor frecuencia (15%) antes de otros síntomas y se asociaron con la gravedad intermedia. La picazón fue común (68%).
Las lesiones urticariformes y maculopapulares mostraron un patrón muy similar de hallazgos asociados. Duraron un período más corto, por lo general aparecieron al mismo tiempo que el resto de los síntomas y se asociaron con una enfermedad COVID-19 más grave (mortalidad del 2% en la muestra). La picazón fue muy común en las lesiones urticariformes (92%) y 57% en las maulopapulares. Se produjeron lesiones livedoides/necróticas en pacientes mayores con enfermedad más grave (mortalidad del 10%).
Sin embargo, las manifestaciones de COVID-19 en este grupo fueron más variables, incluido el livedo transitorio, y algunos sufrieron COVID-19 que no requirió hospitalización.
La gravedad de la enfermedad asociada siguió un gradiente, desde la enfermedad menos grave en pseudo-sabañones hasta la más grave en pacientes con presentaciones de livedoides, como lo demuestran los porcentajes crecientes de neumonía, admisión y requisitos de cuidados intensivos.
Discusión
Se describieron cinco patrones clínicos cutáneos y varios subpatrones asociados con COVID-19 y se mostró que los grandes grupos aparecen en diferentes momentos de la enfermedad y están asociados con diferente duración, gravedad y probablemente pronóstico.
Publicaciones anteriores han descrito algunos de estos patrones, pero en base a muy pocos casos, falta de fotografía o uso de términos inadecuados. No se ha descrito previamente ninguna relación temporal con los síntomas o el pronóstico.
Una fortaleza de este estudio es que la descripción de los patrones clínicos ha sido realizada por expertos basados únicamente en la morfología. Se demostró que los patrones resultantes permiten una fácil clasificación de los pacientes y se correlacionan con las diferencias en la demografía y la gravedad. Dado el gran número y distribución de participantes, es probable que la muestra sea representativa de la distribución general de las lesiones cutáneas en COVID-19.
Se omitieron pacientes con enfermedad graves debido a las dificultades para obtener el consentimiento. Esto explica la baja tasa de letalidad. Sin embargo, la descripción de las lesiones en estos pacientes es menos útil para el diagnóstico, ya que su diagnóstico suele ser obvio.
Los pacientes en la población general sin confirmación clínica o virológica de la enfermedad COVID-19 también estaban subrepresentados. Los autores consideraron que esta admisión restrictiva de informes era necesaria para aumentar la especificidad de los resultados.
Como el objetivo era describir las lesiones en casos menos graves, se aceptaron tanto casos confirmados como sospechosos. Los resultados muestran que ambos grupos mostraron lesiones cutáneas y resultados epidemiológicos similares. Los pacientes excluidos por falta de criterios diagnósticos COVID-19 (31) también tuvieron patrones similares, lo que confirma que la inclusión de pacientes sospechosos no sesgó los resultados.
Este estudio incluyó cualquier lesión cutánea inexplicable en pacientes con COVID, por lo que es posible que algunos de ellos tengan causas alternativas.
Los pseudo-sabañones pueden parecerse a la perniosis, y como aparecen más adelante en la evolución y se asocian menos a confirmación virológica, es posible que no estén relacionadas con el COVID-19. Sin embargo los autores creen que el patrón de pseudo-sabañones está relacionado con COVID-19 porque estos aparecieron en un período de clima cálido, los dermatólogos percibieron una incidencia mucho mayor y los pacientes con frecuencia tuvieron contactos con COVID-19. La aparición tardía de pseudo-sabañones podría explicar los resultados de PCR frecuentemente negativos.
Las lesiones vesiculares diseminadas monomórficas y las lesiones vesiculoso-pustulosas en áreas acrales son probablemente bastante específicas y su apariencia es coherente con las lesiones en otros exantemas virales.
La mayoría de las lesiones urticariformes y maculopapulares pueden no ser muy útiles para el diagnóstico, ya que son comunes y pueden tener muchas causas diferentes (por ejemplo, las reacciones a medicamentos pueden ser un diagnóstico diferencial importante y difícil).
Las lesiones livedoides y necróticas fueron relativamente poco frecuentes y aparecieron principalmente en pacientes ancianos y graves. Como el número de pacientes es menor, la información es menos precisa.
Es inusual, según la experiencia de los autores, que un solo virus pueda conducir a varios patrones clínicos diferentes, especialmente porque los diferentes patrones no coexisten en el mismo paciente. Los pacientes que pueden clasificarse en más de un patrón son muy poco frecuentes.
Algunas hipótesis para explicar este polimorfismo pueden ser que algunos de ellos tienen causas alternativas o diferencias en el virus o el huésped. El hecho de que algunas de las lesiones, incluso en pacientes confirmados, sean similares a otras infecciones virales (parvovirus, zoster) plantea la hipótesis de que algunos de ellos son el resultado de coinfecciones.
En cuanto a la sospecha de COVID-19, los autores creen que las lesiones vesiculares y pseudo-sabañones pueden ser útiles como indicadores de enfermedad.
Con poca frecuencia preceden a otros síntomas en esta muestra y no están asociadas con una enfermedad grave, por lo que podrían ser más útiles como marcadores epidemiológicos que para el diagnóstico. Las lesiones urticariformes pueden deberse a muchas causas y no preceden a otros síntomas en este estudio, por lo que es poco probable que conduzcan al diagnóstico.
En cuanto a las lesiones maculopapulares, tienden a coincidir con otros síntomas y la mayoría de ellos no son específicos. Algunos subtipos, como el pseudovesicular (Fig. 2b) o los que se parecen al eritema elevatum diutinum o al eritema multiforme (Fig. 2c), pueden llevar a sospechar el diagnóstico. Las lesiones livedoides / necróticas son tardías en la evolución y probablemente no sean útiles para el diagnóstico. Sin embargo, encajan perfectamente con la idea del daño vascular de COVID-19.
|
Esta descripción de las manifestaciones cutáneas asociadas con COVID-19 puede ayudar a los médicos a acercarse a los pacientes con la enfermedad y reconocer los casos paucisintomáticos. La utilidad de estos patrones para el diagnóstico debe confirmarse en el uso clínico. Los autores sugieren que se podría mejorar la investigación adicional al tener más pruebas para confirmar COVID-19 y excluir otras infecciones, y al describir la correlación clínico-patológica y algunos de los patrones que se han agrupado en este estudio. |