El hepatocarcinoma (HCC) ocupa actualmente el quinto lugar entre las neoplasias más frecuentes en el hombre y el séptimo entre las mujeres. Representa la tercera causa de muerte relacionada a enfermedades oncológicas en el mundo.1 Mientras que en Oriente es frecuente su aparición sobre hígados sanos, la mayoría de los HCC en el mundo occidental se desarrollan sobre hígados cirróticos. El trasplante hepático (TH) constituye una indicación universalmente aceptada para los HCC en estadios tempranos, siendo muy bajas las posibilidades de recurrencia en esta instancia tumoral.
Dado que la recurrencia tiene un pronóstico ominoso, en los últimos 15 años y con el fin de minimizar el riesgo de recurrencia posttrasplante, se han establecido diferentes criterios para la transplantabilidad de los pacientes con HCC, siendo los descriptos por el grupo de Milán los primeros y más ampliamente difundidos.2 A medida que la experiencia en el trasplante por HCC fue creciendo y se conocieron resultados a más largo plazo, comenzaron a surgir nuevas publicaciones y criterios para TH más permisivos, aumentando así el número de posibles candidatos con HCC que pueden beneficiarse con el TH. En 2001, Yao y col, de la Universidad de California San Francisco (UCSF), reportaron que una modesta expansión de los límites del tamaño tumoral con respecto a los criterios de Milán no brindaba un impacto significativamente negativo en la sobrevida a 5 años.3
Más recientemente, han surgido nuevos criterios para TH en HCC, como los de UCSF expandidos, el volumen tumoral total (TTV) y el Up to Seven,4 entre otros. Si bien todos ellos permiten predecir la sobrevida libre de recurrencia a mediano plazo, la mayoría de los centros de trasplante utilizan los criterios de Milán como límite para la indicación de trasplante y los organismos encargados de la distribución de órganos (INCUCAI, UNOS) que utilizan el MELD (Model for End Stage Liver Disease) adoptan los criterios de Milán para otorgar un puntaje adicional a los pacientes con HCC en lista de espera.5
El objetivo del presente trabajo es analizar los resultados del TH en pacientes cirróticos con HCC dentro y fuera de los criterios de Milán en la Unidad de Trasplante Hepático del Instituto de Trasplante Multiorgánico del Hospital Universitario Fundación Favaloro, en Buenos Aires, Argentina.
Material y métodos
Entre junio de 1995 y febrero 2010, 431 pacientes cirróticos adultos fueron sometidos a TH en la Unidad de Trasplante Hepático del Hospital Universitario Fundación Favaloro. En 108 de ellos la indicación del trasplante fue HCC, realizándose el diagnóstico del mismo por métodos radiológicos. Sin embargo, el análisis retrospectivo de los explantes confirmó la presencia de HCC en sólo 95 de los pacientes que recibieron TH por esta indicación, siendo los incluidos para el análisis en el presente trabajo. De acuerdo a la extensión tumoral, se dividió a los pacientes en 2 grupos: el grupo Milán (M) y el grupo no-Milán (NM).
Este último incluía a pacientes que excedían los criterios descriptos por Mazzaferro sin presencia de invasión vascular macroscópica ni diseminación extrahepatica. En forma global y para ambos grupos, se analizaron las tasas de recurrencia, las variables asociadas a la misma (tales como edad, etiología, tipo de donante, tiempo de isquemia, período del trasplante, tamaño tumoral, distribución lobar, número de nódulos, invasión vascular, dosaje de alfa-fetoproteína, tipo de tratamiento pre-trasplante, e inmunosupresión) y la sobrevida libre de enfermedad. El análisis estadístico de variables categóricas y numéricas se realizó con las pruebas de chi cuadrado y t de Student, el análisis multivariado con un modelo de regresión logística, y la sobrevida actuarial y libre de enfermedad con curvas de Kaplan Meier (log rank test). El programa utilizado fue el SPSS v 17.0.
Resultados
De los 431 pacientes cirróticos adultos trasplantados en el período estudiado, 95 tuvieron confirmación anatomopatológica de HCC, lo cual mostró una prevalenciade HCC en nuestro programa de 22%. Sesenta y cuatro pacientes se encontraban dentro del grupo M (67%) y 31 (33%) dentro del NM, hallándose en este último 13 pacientes dentro de los criterios de UCSF y 18 que incluso excedían los mismos.
Las principales etiologías de la cirrosis asociada al HCC fueron hepatitis B (HBV) 34%, hepatitis C (HCV) 33% y criptogénica 29%. El 73% de los pacientes fueron hombres con una edad media de 57±8 años y un seguimiento medio de 48±28 meses. La tasa de recurrencia de HCC post-trasplante global, y en los grupos M y NM fue 19%, 12%, y 32% respectivamente, luego de un período medio de seguimiento de 15±7 meses (Figura 1). En el análisis univariado, la indicación de TH por hemocromatosis, el período de TH entre 1995-1999, la presencia de nódulos múltiples, la distribución bilobar, la invasión vascular y el antecedente de quimioembolización previa, se asociaron a mayor recurrencia post-trasplante (Tabla 1).
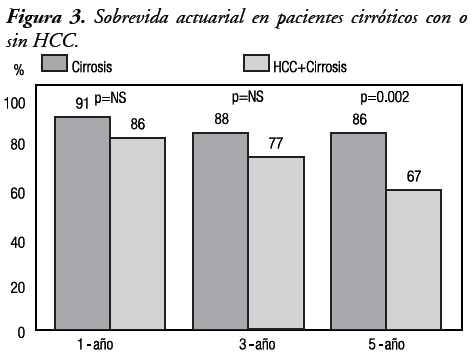
Sin embargo, en el análisis multivariado no se hallaron predictores independientes asociados a la misma. La sobrevida libre de enfermedad a 5 años para los grupos M y NM fue 89% y 61%, respectivamente (P < 0,0001). La sobrevida actuarial a 1, 3 y 5 años en los pacientes con TH por HCC fue 86%, 77% y 67%, respectivamente. En los grupos M y NM, en igual período, fue 86% y 71%, 82% y 61%, y 78% y 58%, respectivamente (P < 0,02) (Figura 2). La sobrevida en pacientes cirróticos con y sin HCC en los mismos períodos fue 86% y 91% (NS), 77% y 88% (NS), y 67% y 86% (P < 0,002), respectivamente (Figura 3).
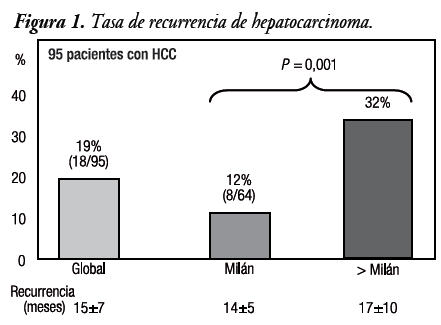
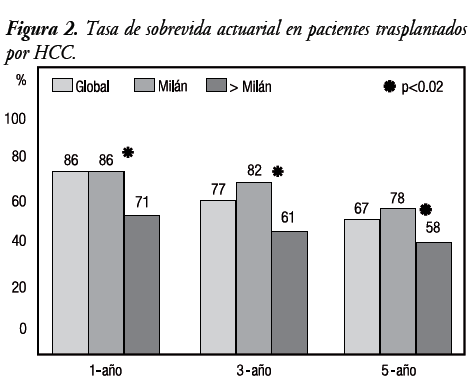
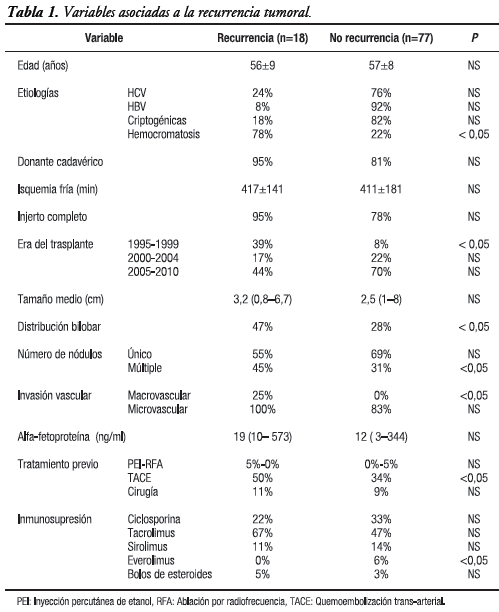
La recurrencia global del HCC en los pacientes con TH en la Fundación Favaloro fue 19%, siendo del 32% en el grupo NM y del 12% en el grupo M (P = 0,001). El período medio para la recurrencia fue 15±7 meses, sin existir diferencias estadísticamente significativas en el tiempo de recurrencia entre ambos grupos. Si bien se halló que aquellos pacientes con más de un nódulo, distribución bilobar, invasión vascular, antecedentes de TH por hemocromatosis, TH en el período 1995-1999 y antecedentes de quimioembolización previa presentaban mayor recurrencia tumoral, ninguna de estas variables alcanzó significación estadística cuando fueron ingresadas en el análisis multivariado.
Los principales sitios de recurrencia en nuestra serie fueron extra-hepáticos (10 casos), siendo los órganos involucrados pulmón, hueso, cerebro y glándulas suprarrenales. Cuatro de estos pacientes fueron candidatos a cirugía (adrenalectomía 2 y resecciones de nódulos pulmonares 2) y 3 recibieron sorafenib, ya que presentaban recidivas pulmonares no pasibles de cirugía (2 de ellos fallecieron dentro de los primeros 4 meses de recibir el fármaco y 1 aún continúa vivo a 21 meses del trasplante, con enfermedad oncológica estable). Los pacientes con recurrencia en el injerto (8 casos) fueron sometidos a hepatectomía con buenos resultados. Tres pacientes fueron candidatos directamente a cuidados paliativos, ya que presentaban una recurrencia extensa o involucrando más de un órgano (cerebro 1, huesos y pulmón 1, pulmón 1).
Discusión
El Registro Europeo de Trasplante Hepático reportó en el año 2011 que la prevalencia del TH por HCC fue 25%, cifra cercana al 22% hallado en nuestro centro.6
Como se ha mencionado, en esta serie el diagnóstico de HCC fue realizado en todos los casos por métodos radiológicos, acorde a las recomendaciones del UNOS y la EASL,6-8 las que establecen que el mismo puede ser radiológico sin necesidad de biopsia cuando existen hallazgos imagenológicos típicos en lesiones mayores de 2 cm sobre un hígado cirrótico. En el grupo de pacientes estudiados encontramos un 12% (95/108) de resultados falsos positivos en los métodos por imágenes, es decir, lesiones nodulares que fueron diagnosticadas como HCC cuando en realidad no lo eran.
Gran parte de este porcentaje correspondió a pacientes que fueron evaluados y trasplantados en los primeros años del programa de trasplante, momento en que los estudios por imágenes presentaban mayores limitaciones y aun no se había implementado el sistema MELD para distribución de órganos en Argentina. En coincidencia con este resultado, un estudio realizado por McComack y col sobre datos aportados por el INCUCAI mostró que 21% de los trasplantados por HCC en Argentina en el período entre julio 2005 y abril de 2009 por vía de excepción con puntaje adicional no mostraron HCC en el explante.9 Si bien existe cierta similitud en los hallazgos de ambos estudios, es de destacar que nuestra población incluyó también pacientes previos al período del uso del MELD, cuando las exigencias para ingresar en lista con puntaje adicional por HCC no existían y más aún, sí existía una gran flexibilidad para el ingreso en lista de tumores menores de 2 cm de diámetro no bien caracterizados.
La cirrosis por HBV, HCV y criptogénica representaron las principales indicaciones de trasplante asociadas al HCC en esta serie. En nuestro país existen pocos datos sobre prevalencia de HCC en cirrosis. Fassio y col recientemente publicaron los resultados de un estudio multicéntrico realizado en más de 500 pacientes, demostrando que en centros de trasplante de la Argentina, las principales etiologías de cirrosis asociadas a carcinoma hepatocelular fueron HCV (51%), HBV (19,3%), alcohol (14%) y criptogénicas (9,2%).10 La prevalencia de cirrosis alcohólica en nuestro centro fue 16%, ocupando el cuarto lugar de indicación de trasplante por cirrosis y HCC. En 2002, Marrero y col reportaron que la cirrosis criptogénicas ocupaba el segundo lugar luego del HCV entre las causas de cirrosis asociadas a HCC, existiendo en muchos de esos pacientes sospechas clínicas y/o bioquímicas de síndrome metabólico y NASH.11
La recurrencia del HCC en el post-trasplante representa una enfermedad metastásica del tumor original y se asocia a mal pronóstico. Si bien la mayoría ocurre dentro de los dos primeros años del trasplante, existe aproximadamente un 10% de los pacientes que pueden presentarla luego de los cuatro años, según lo reportado por Roayaie y col.12 En nuestro trabajo, si bien no hubo diferencias en la sobrevida entre pacientes con y sin HCC en los primeros tres años, en el quinto año esto se hizo evidente, observando una disminución de la supervivencia (Figura 3). Se calcula que la recurrencia post-trasplante oscila entre 10% y 30% y que, aún entre los pacientes que se encuentran dentro de los criterios de Milán, fluctúa entre 8% y 15%. Varios factores están asociados a la recurrencia y algunos de ellos son identificados al analizar el explante, como el número de nódulos, el tamaño tumoral, la invasión vascular, la distribución bilobar y el grado de diferenciación histológica.
El tipo y el grado de inmunosupresión en el contexto del TH por HCC se encontrarían también asociados a recurrencia. Existe evidencia en estudios in vitro y modelos animales que tanto el tacrolimus como la ciclosporina A se asociarían a un incremento en el crecimiento de células malignas (inhibiendo la reparación del ADN y aumentando la proliferación celular). En un reporte publicado en 1991, se ha sugerido que la administración de inhibidores de calcineurina en humanos se asociaría a una reducción significativa en el tiempo de duplicación tumoral.13 En estudios in vitro y en modelos animales, se ha postulado que el sirolimus, por su efecto inhibitorio sobre el m-TOR, tendría un efecto benéfico en pacientes con HCC, reduciendo la recurrencia tumoral.
Se ha detectado una sobre-expresión del m-TOR de hasta dos tercios en las células de carcinoma hepatocelular, lo que potencialmente podría hacer de la inhibición de esta vía la generación de agentes terapéuticos,14-16 pero esta hipótesis debe ser confirmada en trabajos controlados que se prevé terminen en 2014.17 En el capítulo sobre inmunosupresión y HCC del
Consenso de Zurich, realizado en 2010, no surge ninguna recomendación a favor de la utilización de un inmunosupresor sobre otro, debido a la falta de trabajos randomizados y controlados.18 A pesar de que el uso de everolimus en el análisis univariado de nuestro estudio se asoció a menor recurrencia, esto no pudo conformarse en el multivariado, quizás por el bajo número de pacientes que recibían esta droga.
Si bien se mencionó al inicio de la discusión que existiría un porcentaje considerable de pacientes en lista de espera a los que se les sobrediagnostica un HCC cuando en realidad no lo tienen, también se ha reportado lainfra-estadificación radiológica, que puede oscilar entre 21% y 43%, es decir, un subdiagnóstico del HCC o del estadio tumoral.19 La revisión del explante en el grupo de pacientes con HCC fuera de los criterios de Milán de nuestro centro reveló que el 58% se encontraban también excedidos de los criterios de UCSF.
La recurrencia y sobrevida de estos 18 pacientes no fue analizada en forma separada, por tratarse de una sub-población pequeña. La recurrencia global del HCC en nuestros pacientes fue, como era de esperarse, significativamente mayor en aquellos pacientes con criterios por fuera de los de Milán. En los pacientes con recurrencia en el injerto, no existen dudas de que el tratamiento quirúrgico, cuando es posible, resulta mejor que el abordaje no quirúrgico.
En este sentido, un estudio reportado en 2010 sobre 17 pacientes con recidiva tumoral hepática post-trasplante mostró que los pacientes que fueron tratados por vía quirúrgica tuvieron una sobrevida similar a la de aquellos sin recidiva del HCC.20 En el escenario de la diseminación extrahepática, para que un paciente sea candidato quirúrgico la recurrencia debe involucrar un único órgano. El sorafenib pareciera ser una opción segura para tratar aquellas recurrencias con falla de los tratamientos loco-regionales y/o con enfermedad metastásica extensa.21 Las metástasis óseas suelen ser frecuentes y sintomáticas. En la publicación antes citada de Roayaie y col,12 la presencia de secundarismo óseo postpost-trasplante fue un factor independiente asociado a menor sobrevida.
Existen numerosas publicaciones con diferentes resultados en lo que respecta a TH por HCC por fuera de los criterios de Milán cuando se analiza tanto la sobrevida como la recurrencia. Más allá de los resultados puntuales de cada uno de estos estudios, lo que en líneas generales puede decirse es que a medida que los pacientes se alejan de los criterios propuestos por Mazaferro, existe potencialmente una mayor tasa de recurrencia y una menor sobrevida. En esto se basa el modelo de Metroticket, un modelo predictivo que estima la sobrevida a 5 años para pacientes con tumores más allá de Milán combinando la suma del nódulo de mayor tamaño con el número de nódulos totales y la presencia de invasión microvascular en el explante.4 Una de las principales desventajas de este modelo es que se basa en el análisis anatomopatológico del hígado explantado. De esta forma, la invasión microvascular es incluida dentro del modelo pronóstico, pero en la práctica diaria este dato no suele encontrarse disponible antes del trasplante.
En el presente estudio, no encontramos predictores asociados a la recurrencia del HCC post-trasplante. Teniendo en cuenta la escasez de órganos ofrecidos para ladonación, éste sería un punto esencial para una adecuada selección de los candidatos a ser trasplantados. Como es sabido y en coincidencia con nuestras observaciones, los resultados del TH por HCC dentro de los criterios de Milán son satisfactorios en términos de sobrevida y recurrencia. Solo la realización de estudios prospectivos con mayor número de pacientes permitirá identificar los factores asociados a la recurrencia y extender así los límites del trasplante en esta patología.
Sostén financiero: No hubo apoyo financiero alguno destinado a este estudio. Ninguno de los autores tiene conflictos de interés.
Abreviaturas HCC: Hepatocarcinoma. TH: Trasplante hepático. UCSF: Universidad de California San Francisco. TTV: Volumen tumoral total. UNOS: United Network of Organ Sharing. EASL: European Association for the Study of the Liver. INCUCAI: Instituto Nacional Central Único Coordinador de Ablación e Implante. MELD: Model for End Stage Liver Disease. PEI: Percutaneous ethanol injection (inyección de etanol percutáneo). RFA: Radiofrequency ablation (ablación por radiofrecuencia). TACE: Transcatheter arterial chemoembolization (quimioembolización arterial transcatéter). NASH: Esteatohepatitis no alcohólica.