Introducción
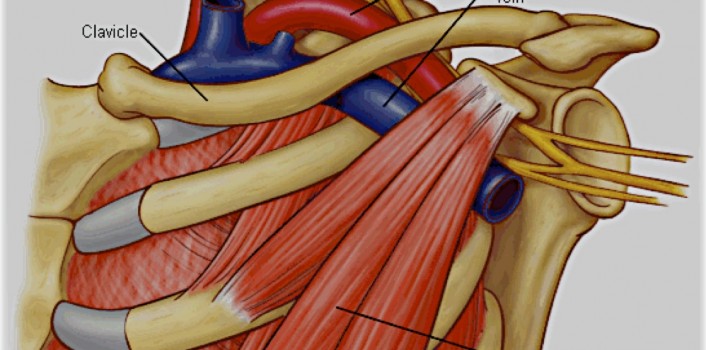
El síndrome del opérculo torácico (SOT) es una condición causada por la compresión de las estructuras neurovasculares pasando a través de la entrada torácica. El SOT puede ser categorizado en tres subtipos distintos de acuerdo con el tipo de compresión: neurogénico (raíces del plexo braquial, 95% de los casos), venoso (vena subclavia, 4-5% de los casos) y arterial (arteria subclavia, 1% de los casos). Las predisposiciones anatómicas (costillas cervicales, primeras costillas anormales) y los factores extrínsecos como el trauma o movimientos repetitivos, pueden ocasionar un SOT [1].
El manejo conservador para esta condición consiste frecuentemente en terapia física, modificaciones del estilo de vida tales como reposo y cambios ergonómicos y terapia farmacológica selectiva. Cerca del 30% al 40% de los pacientes con SOT no logran un alivio adecuado de los síntomas con la terapia conservadora. En esos casos, la resección de la primera costilla y escalenectomía (RPCE) es considerado el tratamiento “gold standard”.
El procedimiento generalmente es realizado unilateralmente por un abordaje transaxilar o subclavicular y consiste en la sección del músculo escaleno anterior y la remoción de la primera costilla [2]. La RPCE ha demostrado mejorar los puntajes de calidad de vida mental y física en pacientes con SOT apropiadamente seleccionados, tanto a corto como a largo plazo, en estudios con seguimiento prolongado [3,4].
Algunos pacientes experimentan síntomas de SOT bilateral antes o después de la RPCE primaria y pueden elegir tener una segunda operación del lado contralateral. Dado que una minoría de pacientes es sometida a una RPCE bilateral, se conoce poco sobre esa población de pacientes.
El tamaño pequeño de la muestra, ha limitado el examen previo de la RPCE en la literatura, a un subconjunto mínimo dentro de estudios más grandes [4-8]. Las características únicas y los resultados de esa población de pacientes no han sido investigados y eso es necesario, para determinar si es aceptable para los pacientes someterlos a una RPCE bilateral. El objetivo de este estudio fue evaluar las características demográficas y clínicas, indicaciones para la cirugía y resultados de pacientes con SOT sometidos a una RPCE bilateral.
Métodos
Participantes del estudio
Los pacientes sometidos a RPCE por SOT por un mismo cirujano en el Johns Hopkins Hospital, desde 2003 hasta 2012, fueron identificados mediante una revisión retrospectiva de una base interna de datos. La División de Cirugía Vascular y Terapia Endovascular del hospital, tiene la aprobación del Comité de Revisión Institucional, para mantener prospectivamente la base de datos, que consiste en las características demográficas y clínicas, incluyendo edad, género, tipo de SOT (neurogénico, venoso, arterial), lado del SOT y fecha de la cirugía.
Todos los pacientes habían fracasado en responder a un tratamiento previo conservador de, al menos, 8 semanas de terapia física. Los pacientes sometidos a RPCE bilateral fueron identificados por la presencia de dos fechas de cirugía dentro de la base de datos.
El diagnóstico de SOT se basó en una historia detallada y examen físico. El alivio con el bloqueo preoperatorio del escaleno anterior, con bupivacaína o lidocaína, confirmó un diagnóstico de SOT neurogénico en casos seleccionados, en los que el alivio es definido como una resolución del síntoma de más del 50%.
El escaneo dúplex preoperatorio de la extremidad superior, o la venografía y angiografía, fueron empleados para evaluar la permeabilidad de los vasos, en los casos de SOT venoso y arterial, respectivamente. La compresión significativa fue definida como la cesación completa del flujo en abducción.
Los pacientes con SOT venoso fueron ulteriormente clasificados como teniendo una trombosis por esfuerzo (síndrome de Paget-Schroetter), si había evidencia de trombosis en el escaneo dúplex o en la venografía, o como teniendo una compresión intermitente (síndrome de McCleery), si la compresión sobre la vena subclavia en abducción ocurría en ausencia de una trombosis. El seguimiento de comprobación para los pacientes con SOT venoso o arterial incluyó escaneos dúplex en las visitas postoperatorias, con la intención de evaluar la permeabilidad y de dirigir la terapia ulterior.
Recolección de datos
Las variables clínicas y demográficas fueron extraídas de la base de datos interna. Las variables adicionales, recolectadas en la revisión de las historias clínicas de los pacientes, para aquellos con RPCE bilateral, incluyó la presencia de costillas cervicales, participación en competencias atléticas, tratamiento profiláctico, complicaciones, incidencia y fecha de la re-estenosis o re-trombosis y fecha de la última consulta clínica.
El tratamiento profiláctico fue definido como una RPCE en el escenario de una trombosis venosa o arterial contralateral, para prevenir el desarrollo de una trombosis en el segundo lugar. El segundo lugar tenía evidencia de compresión, por el examen físico o en escaneo dúplex de la arteria o vena subclavias.
Los síntomas después de la RPCE fueron categorizados como: resueltos, no resueltos o recurrentes, sobre la base de la evaluación clínica en la última consulta postoperatoria. Síntomas resueltos se refirió al alivio del deterioro relacionado con el SOT, de acuerdo con la mejor práctica clínica, y fue considerado un resultado satisfactorio. Síntomas no resueltos fueron aquellos que persistieron en el período postoperatorio y esos casos fueron considerados como fracasos. Los síntomas fueron clasificados como recurrentes si reaparecían después de la resolución inicial. En todos los casos, los síntomas no resueltos o recurrentes fueron equivalentes en su naturaleza, a los reportados preoperatoriamente.
Métodos estadísticos
Las pruebas rank-sum de Wilcoxon y 2, fueron usadas para evaluar si había diferencias en la edad y género, respectivamente, entre los pacientes sometidos a RPCE unilateral y bilateral. Las pruebas rank-sum de Wilcoxon, Kruskal-Wallis y exacta de Fisher, fueron usadas para determinar si había diferencias en los factores dependientes de los pacientes y los resultados, entre los pacientes con RPCE bilateral, con diferentes tipos de SOT (neurogénico, venoso, arterial). La significación estadística fue definida como P < 0,05. Los análisis fueron realizados con el programa Stata/SE, versión 10.1 (Stata Corp, College Station, TX).
Resultados
Un total de 461 pacientes fue sometido a RPCE desde 2003 hasta 2012. Cincuenta y tres pacientes tuvieron una RPCE bilateral (106 casos) y 408 pacientes fueron tratados con RPCE unilateral. Los pacientes con RPCE bilateral fueron más jóvenes que los pacientes con RPCE unilateral (P = 0,012), con una edad media de 30 años (rango, 16-58 años), comparado con 35 años (rango, 11-79 años) para los pacientes con unilateral. El grupo bilateral tuvo 16 hombres (30%) y 37 mujeres (70%), comparado con 130 hombres (32%) y 278 mujeres (68%) en el grupo unilateral, una diferencia que no fue estadísticamente significativa.
Entre los 53 pacientes que fueron sometidos a RPCE bilateral, el tiempo medio entre las operaciones fue de 17,0 meses (rango: 5,1-59,8 meses) y la media del seguimiento alejado fue de 11,4 meses. Veinticinco pacientes (47%) tenían síntomas neurogénicos bilaterales, 2 (4%) tenían síntomas arteriales bilaterales y 26 (49%) tenían síntomas venosos. Entre los pacientes venosos, el primer lado se debió a compresión intermitente en 5 (segundo lado: 4 con compresión intermitente y 1 neurogénico) y trombosis de esfuerzo en 21 (segundo lado: 9 trombosis de esfuerzo, 8 compresión intermitente, 4 neurogénico).
Las características clínicas y demográficas de los pacientes con RPCE bilateral se muestran en la Tabla 1. La edad media en la primera operación fue de 35 años en los pacientes con SOT neurogénico, 25 años en los pacientes con SOT venoso y 32 en los pacientes con SOT arterial; tipo de SOT referido a la presentación en el primer lado. Asimismo, los pacientes con SOT venoso fueron significativamente más jóvenes que aquellos con SOT neurogénico (P < 0,001).
No hubo diferencia significativa en el género entre los pacientes con SOT neurogénico (20 mujeres, 5 hombres), SOT venoso (15 mujeres, 11 hombres) y SOT arterial (2 mujeres, 0 hombres). En 5 pacientes se comprobó que acarreaban una o más condiciones de hipercoagulabilidad (3 tenían una mutación MTHER, 2 eran factor V de Leiden, 2 tenían anticuerpos anticardiolipina, 1 tenía lupus y 1 tenía disfibrinogenemia). Hubo una tendencia no significativa hacia más atletas competitivos en el grupo con SOT venoso (n = 7; 27%) comparado con los grupos neurogénico (n = 2; 8%) y arterial (n = 0).
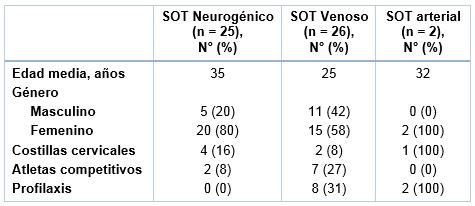
TABLA 1: Comparación de las características de los pacientes y clínicas, por paciente
De los 25 pacientes que fueron sometidos a RPCE de ambos lados para el tratamiento del SOT neurogénico, 15 recibieron bloqueos con lidocaína (14 de ellos brindaron alivio sintomático) en el músculo escaleno anterior, en el primer lado, antes de la RPCE y 5 de ellos recibieron también bloqueo con Botox (sólo uno mejoró los síntomas).
Veinte pacientes experimentaron resolución completa de los síntomas del lado inicial después de la RPCE, mientras que 3 pacientes tuvieron síntomas residuales y 2 experimentaron recurrencia después de una mejora inicial, que llevó finalmente a la resolución de los síntomas con terapia física, para el final del período de seguimiento alejado. La media del tiempo entre operaciones, para los pacientes con SOT neurogénico bilateral fue de 16,9 meses (rango: 7,4-49,4 meses).
En el segundo lado, 3 pacientes tuvieron bloqueo sólo con lidocaína (todos brindaron alivio sintomático), 2 tuvieron bloqueos sólo con Botox (uno mejoró los síntomas) y 1 tuvo bloqueos con lidocaína y Botox (sólo el de lidocaína brindó alivio sintomático). En los 50 casos de RPCE por SOT neurogénico bilateral, hubo 11 neumotórax identificados en el momento de la RPCE y manejados con la colocación de un tubo torácico de 12-F, removido a la mañana siguiente.
Hubo 3 casos con problemas en la curación de la herida y un paciente experimentó una scapula alata persistente, a pesar de los hallazgos normales en la electromiografía. Un paciente desarrolló postoperatoriamente un hematoma, que se resolvió sin ninguna intervención quirúrgica adicional. Un paciente tuvo un sangrado postoperatorio significativo después de la primera RPCE, que requirió reoperación con una toracotomía, para ligar una rama lesionada de la arteria subclavia.
Cinco pacientes fueron tratados con RPCE por compresión venosa intermitente sobre el primer lado. De ellos, 4 tenían compresión venosa intermitente en el segundo lado y el paciente restante mostró un SOT neurogénico sobre el segundo lado. Todos estos pacientes tenían síntomas (dolor, pesadez, decoloración, parestesias, entumecimiento) en ambos lados y 2 de los 5 eran atletas de competición. Uno de esos pacientes mostró una amputación venosa completa en abducción durante el escaneo dúplex en el segundo lado.
Los pacientes con compresión intermitente de ambos lados, tuvieron un tiempo medio entre los procedimientos de RPCE, de 18,9 meses (rango: 5,0-34,7 meses). Hubo 11,6 meses entre los procedimientos de RPCE para el paciente con indicaciones neurogénicas en el segundo lado y ese paciente no tuvo bloqueos con lidocaína o Botox. Un paciente con compresión intermitente de ambos lados, tuvo un neumotórax intraoperatorio y otro experimentó problemas con la curación de la herida quirúrgica.
Veintiún pacientes fueron tratados por SOT venoso por trombosis de esfuerzo sobre el primer lado. Nueve de esos pacientes desarrollaron también trombosis de esfuerzo sobre el segundo lado, aunque sólo uno mostró signos de trombosis bilateral antes de la cirugía inicial. Tres de los 8 pacientes que tuvieron una trombosis subsecuente en el segundo lado, tenían escaneos dúplex antes de la operación inicial, mostrando una amputación venosa completa de la vena subclavia contralateral en abducción. En 2 de esos pacientes se comprobó un estado de hipercoagulabilidad; ambos tenían una mutación MTHFR y uno de ellos tenía también factor V de Leiden y disfibrinogenemia.
El tiempo interoperatorio medio fue de 22,4 meses (rango: 6,7-59,8 meses). En los 18 procedimientos de RPCE realizados sobre esos pacientes con trombosis bilateral de esfuerzo, hubo 5 neumotórax, 1 infección de la herida y 1 hematoma. No hubo lesiones nerviosas.
Ocho pacientes con trombosis de esfuerzo sobre el primer lado experimentaron compresión intermitente asintomática sobre el segundo lado. Siete de ellos demostraron amputación completa de la vena subclavia durante la abducción en el escaneo dúplex; los 8 mostraron una compresión venosa del 90%. Tres de los pacientes que tenían compresión intermitente sobre el segundo lado, después de una trombosis de esfuerzo sobre el primer lado, eran atletas de competición.
El segundo procedimiento de RPCE en ese grupo fue realizado para prevenir la posible trombosis en el futuro. El tiempo medio entre los procedimientos de RPCE fue de 12,5 meses (rango: 9,6-17,0 meses). Ocurrieron 3 neumotórax intraopeatorios durante los 16 procedimientos de RPCE realizados en este grupo de pacientes. No hubo problemas con la curación de la herida quirúrgica o lesiones nerviosas.
Los 4 pacientes restantes, que tenían una trombosis de esfuerzo sobre el primer lado, desarrollaron signos y síntomas de SOT neurogénico sobre el segundo lado. Dos de los pacientes tenían también desórdenes de hipercoagulación; una tenía un factor V de Leiden y una mutación MTHFR y en el otro se comprobaron anticuerpos anticardiolipina. El tiempo medio entre las operaciones fue de 16,6 meses (rango: 9,9-26,8 meses). De los 8 procedimientos en este grupo, 2 tuvieron neumotórax y no hubo problemas con la herida quirúrgica o sangrados.
Dos pacientes fueron tratados con RPCE bilateral por SOT arterial por trombosis. Ambos pacientes tenían costillas cervicales bilaterales con compresión asintomática y fueron sometidos a RPCE profiláctica, para prevenir la trombosis contralateral. Los escaneos dúplex mostraron una compresión arterial de casi el 50% en la abducción sobre el segundo lado en ambos pacientes. El tiempo interoperatorio medio fue de 8,1 meses (rango: 2,5-13,6 meses). De los 4 casos de RPCE por SOT arterial, 2 resultaron en neumotórax que fueron manejados exitosamente con la colocación intraoperatoria de un tubo. No hubo otras complicaciones.
En un total de 11 RPCE (10%) hubo síntomas recurrentes durante el período de seguimiento alejado. Dos casos fueron después de RPCE por SOT neurogénicos y ambos pacientes experimentaron finalmente resolución de los síntomas con terapia física, al final del período de seguimiento alejado. La re-estenosis sintomática, requiriendo dilatación, ocurrió después de 4 RPCE por SOT venosos a una media de 32,4 meses.
Todos esos casos fueron manejados con dilatación mediante angioplastia con balón. La re-trombosis sintomática ocurrió después de 4 RPCE por SOT venosos, a una media de 4 semanas; 1 caso fue tratado con anticoagulación (warfarina) y los otros 3 fueron manejados con activador tisular del plasminógeno. Seis de esos 8 pacientes (75%) tuvieron resultados exitosos después de la intervención. De los 2 pacientes que no lograron una eventual resolución de los síntomas, 1 tuvo un resultado final desconocido a causa de un seguimiento insuficiente, y el otro experimentó edema crónico intermitente, Un paciente adicional con SOT venoso, experimentó dolor transitorio y edema en el lado quirúrgico, que fue tratado como una flebitis superficial con aspirina y compresas.
De las 96 RPCE por SOT sintomáticos, 75 (78%) llevaron a la resolución de los síntomas, con una tasa global de éxito del 88%, cuando se incluyeron los 9 casos con síntomas recurrentes que eventualmente alcanzaron resolución. Las 10 RPCE profilácticas (8 con compresión venosa y 2 con compresión arterial) fueron también consideradas exitosas, dada la ausencia de complicaciones u otras cuestiones postoperatorias significativas, en el último control del seguimiento alejado.
No hubo una diferencia significativa en el resultado exitoso por el tipo de SOT. Además de los 2 casos de síntomas recurrentes persistentes, hubo 8 casos sin resultado exitoso con síntomas no resueltos y 2 con resultados desconocidos, debido a un seguimiento alejado insuficiente. Los resultados después de la RPCE bilateral se muestran en la Tabla 2.
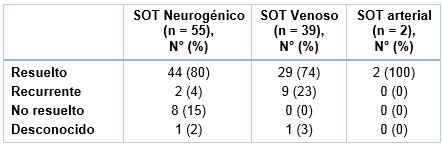
TABLA 2: Comparación de los resultados, por lado
Discusión
Aunque la RPCE es considerada el tratamiento óptimo para los pacientes con SOT que no responden al manejo conservador, la RPCE bilateral no ha sido apoyada explícitamente aún por la literatura. La falta de datos a largo plazo, requiere una investigación adicional de los resultados de la RPCE de los dos lados, para pacientes con síntomas bilaterales. En contraste con estudios previos, que examinaron grupos pequeños de pacientes con SOT bilateral dentro de estudios más grandes, el presente estudio investigó las características y resultados de 53 pacientes que fueron sometidos a RPCE bilateral.
Este estudio es único en la investigación de la RPCE bilateral para el tratamiento del SOT de origen tanto neurogénico como vascular y también en la participación de una cohorte considerable de pacientes tratados con RPCE bilateral. Este estudio es el primero en examinar la RPCE bilateral como tratamiento y en comparar específicamente la experiencia de los pacientes sometidos a procedimientos unilaterales y de ambos lados.
En este análisis, el 88% de las RPCE sintomáticas llevaron finalmente a la resolución de los síntomas, lo que se compara favorablemente con los resultados registrados para la RPCE unilateral en pacientes con indicaciones variadas de SOT [5,9-11]. Los hallazgos de este estudio indican que la RPCE bilateral es un método seguro y efectivo para el tratamiento del SOT y que el tiempo interoperatorio de al menos 1 año puede facilitar los resultados favorables.
En contraste con estudios previos que no mostraron diferencia en las características demográficas y clínicas entre los grupos [5], la presente comparación de pacientes sometidos a RPCE unilateral y bilateral, estableció que los pacientes bilaterales eran más jóvenes.
Una edad menor de 40 años es un predictor significativo de mayor alivio de los síntomas después de la descompresión quirúrgica de la entrada torácica [12]. Estos hallazgos apoyan la noción de que los cirujanos están más inclinados a seleccionar pacientes más jóvenes para la RPCE bilateral prediciendo, de ese modo, mejores resultados.
La toma de decisión quirúrgica juega un rol mayor para determinar cuál de los subconjuntos de pacientes que se presenta con síntomas bilaterales de SOT va a tener una segunda operación. También es posible que los pacientes más jóvenes participen en actividades con mayor intensidad de movimientos repetitivos, como los atletas, demostrando que causan la mayoría de los síntomas contralaterales de SOT y, por lo tanto, tienen una probabilidad mayor de experimentar síntomas bilaterales [5,13].
Este estudio trató también de investigar las condiciones bajo las cuales la RPCE de ambos lados conduce a resultados positivos. Previamente, la revisión de 35 adolescentes sometidos a RPCE, halló que dos pacientes que se presentaron con trombosis de esfuerzo sobre el primer lado, tuvieron resecciones costales contralaterales profilácticas, por compresión venosa vista en por escaneo dúplex. Esos dos procedimientos llevaron a resultados favorables y los pacientes pudieron continuar con actividad física de alta intensidad, sin retorno de los síntomas [14].
En el presente estudio, 43 pacientes recibieron tratamiento por SOT sintomático bilateral, mientras que 10 pacientes fueron sometidos a RPCE profiláctica, para prevenir la trombosis venosa o arterial contralateral, después de la RPCE primaria por trombosis venosa o arterial. Para señalar: en el grupo de trombosis de esfuerzo bilateral, 3 pacientes tenían evidencia de compresión asintomática contralateral en el escaneo dúplex inicial, que llevó a la trombosis en un promedio de 22 meses después.
En la revisión de la literatura, sólo un estudio de Azakie y col. [15], evaluó la compresión asintomática contralateral. Encontraron que 9 de 33 pacientes sometidos a RPCE experimentaron una estenosis asintomática de alto grado en la vena subclavia contralateral. Uno de esos pacientes fue sometido a una RPCE profiláctica supraclavicular.
Algunos autores proponen que la RCPE debería ser usada sólo como un último recurso, para evitar las complicaciones quirúrgicas o el empeoramiento del pronóstico después de la cirugía [16]. Los hallazgos del presente estudio sugieren que la RPCE bilateral puede tratar efectivamente los SOT sintomáticos y que también debe considerarse para los pacientes que han tenido una trombosis venosa o arterial sobre un lado y que están en riesgo de desarrollar una trombosis contralateral.
Las costillas cervicales fueron otra característica común entre la población de pacientes con RPCE bilateral. La prevalencia de costillas cervicales en la población general es de aproximadamente 0,2% al 1,0%, con la mitad de esos casos ocurriendo bilateralmente. En contraste, las costillas cervicales se encuentran en una proporción más alta de pacientes con SOT, aproximadamente del 5% al 10% [17-19]. En este estudio de RPCE bilateral, el 15% de los pacientes presentó costillas cervicales, una proporción más alta que la mayoría de la reportada en la literatura.
Sin embargo, Davies y col. [20], reportaron un estudio de 58 pacientes con SOT, 22 de los cuales mostraban costillas cervicales. Vale la pena continuar investigando el rol de las costillas cervicales en el SOT, particularmente en pacientes con síntomas bilaterales. La mayoría de los pacientes con costillas cervicales se presenta con SOT venoso o arterial y es importante resecar completamente la primera costilla y la costilla cervical en la mayoría de los pacientes, para alcanzar una resolución completa de los síntomas [21].
El presente estudio comparó también las características y resultados quirúrgicos de los pacientes con diferentes indicaciones para la RPCE bilateral. Comparado con los pacientes con SOT neurogénico, los pacientes con el lado primario venoso fueron un promedio de 10 años más jóvenes. Los pacientes venosos fueron también más frecuentemente atletas de competición, que los pacientes neurogénicos con RPCE bilateral. La asociación entre SOT venoso y atletismo de alta intensidad ha sido bien descrita en la literatura [1,14-22]. Esa tendencia pude ayudar a explicar las diferencias en edad halladas entre los pacientes con SOT venoso y neurogénico.
Los resultados de la RPCE bilateral fueron ampliamente positivos en esa población de pacientes. La re-estenosis sintomática o la re-trombosis, ocurrieron después de un total de ocho RPCE, todas en el lado operatorio primario. Aunque los pacientes con SOT venoso requieren intervenciones adicionales en el escenario de una re-estenosis o re-trombosis, no hubo una diferencia significativa en la tasa de éxito entre los pacientes con diferentes indicaciones de SOT.
Globalmente, la mayoría de los pacientes tuvo resultados exitosos después de la RPCE sobre los dos lados, sugiriendo que la RPCE es un tratamiento seguro y efectivo para el SOT. Los autores recomiendan permitir al menos 1 año de recuperación entre las operaciones, porque ello ayudó a facilitar los resultados favorables en la población en estudio, permitiendo una rehabilitación suficiente en el primer lado quirúrgico, antes de la segunda operación. Además, los pacientes venosos bilaterales deben ser monitoreados de cerca postoperatoriamente por la estenosis y trombosis recurrentes.
Los autores realizan escaneos dúplex postoperatoriamente a los 6 meses y al año. Si ocurren síntomas de edema, puede ordenarse un escaneo dúplex para examinar las velocidades en aducción y abducción, y puede realizarse una venografía diagnóstica y posiblemente terapéutica, con balón de angioplastia.
Una limitación mayor de este estudio es su diseño retrospectivo. Aunque hubiera sido preferible un ensayo prospectivo, controlado y randomizado, para investigar la seguridad y eficacia de la RPCE bilateral, no fue posible randomizar a los pacientes en grupos de tratamiento. Por el contrario, la toma de decisión quirúrgica se infirió del criterio diagnóstico y clínico y los datos demográficos del paciente y ciertas características clínicas, no pudieron ser controlados.
Otra limitación adicional es la naturaleza subjetiva de los factores caracterizantes, tales como dolor, rango de movilidad, decoloración-edema, e impedimento físico. Por último, este análisis se refiere sólo a la población de pacientes de una única institución.
Cualquier recomendación definitiva sobre la RPCE bilateral podría beneficiarse con reportes multicéntricos, con una muestra de tamaño mayor que la presentada aquí. Asimismo, dada la proporción mayor de pacientes con SOT venoso en este estudio, comparado con las tasas de prevalencia en la población con SOT general (49% vs 4% a 5%), los estudios futuros deberían investigar si los pacientes con síntomas venosos tienen una probabilidad significativamente mayor de tener SOT bilateral en lugar de unilateral, comparado con los pacientes con síntomas arteriales o neurogénicos.
Conclusiones
Se han comparado características de los pacientes y resultados de la RPCE unilateral y bilateral y se ha examinado la asociación entre las diferentes indicaciones de SOT y los resultados. El presente análisis contiene la muestra más grande de pacientes con SOT bilateral hasta el presente, y puede ayudar a arrojar una luz nueva sobre esa práctica quirúrgica
. Los datos y resultados reportados, ayudarán a guiar las decisiones de tratamiento para los pacientes que presentan síntomas de SOT de ambos lados, o que son candidatos para una RPCE profiláctica, después de una cirugía del lado contralateral por trombosis venosa o arterial. La RPCE es una estrategia de tratamiento bien conocida y efectiva cuando se la realiza unilateralmente y los hallazgos aquí descritos revelan que la RPCE puede también ser segura y efectiva cuando se la efectúa bilateralmente.
Comentario y resumen objetivo: Dr. Rodolfo D. Altrudi