Introducción
La cirugía sigue siendo la mejor opción de cura en el tratamiento del cáncer de pulmón no a células pequeñas (CPNCP), y la lobectomía continúa siendo el gold stadard en el CPNCP en estadio temprano. Es esperable que la demostración de un beneficio en la sobrevida, con la investigación de catastro de pacientes con alto riesgo para CPNCP [1], aumente la proporción de pacientes que tengan enfermedad resecable en estadio temprano. Es imperativo que la comunidad quirúrgica torácica examine detenidamente las fortalezas y limitaciones de los procedimientos para tratar a esos pacientes. Eso, a su vez, maximizará su sobrevida, mientras minimizará su morbilidad.
Actualmente, la lobectomía puede ser realizada utilizando múltiples variaciones del abordaje, con cirugía toracoscópica video-asistida (CTVA), o por medio de una toracotomía. Los que proponen el abordaje con CTVA han promocionado varias ventajas potenciales en comparación con la toracotomía: menor morbilidad, convalecencia más corta y tasa superior de sobrevida.
Los críticos del abordaje con CTVA han argumentado que puede no ser una operación oncológicamente equivalente. Desafortunadamente, la evidencia en la literatura para apoyar una visión o la otra, está limitada mayormente a series de casos de instituciones únicas y pequeños estudios de observación. Una revisión sistemática de la literatura demostró que, comparado con la toracotomía, la lobectomía mediante CTVA se asoció con menor duración del tubo torácico, menor duración de la estadía hospitalaria y sobrevida mejorada [2].
También se mostró que estaba asociada con menor morbilidad [3-7] y ahorro de costos globales [8,9]. También hay evidencia en aumento para apoyar la hipótesis de que la menor inmunosupresión perioperatoria asociada con la CTVA versus la lobectomía abierta, puede contribuir a mejorar los resultados [2,10]. En la actualidad, no se han efectuado exitosamente ensayos grandes, bien diseñados, multi-institucionales, prospectivos y randomizados, para comparar los dos abordajes.
El Cancer and Leukemia Group B (CALGB) 39802 (VATS Lobectomy: A Feasibility Studio) demostró la factibilidad y seguridad de ese procedimiento quirúrgico, en un escenario multi-institucional [11]. También mostró una sobrevida libre de enfermedad del 78% a los 36 meses, para los pacientes con CPNCP en estadio I, sugiriendo que la operación con CTVA brinda iguales resultados que aquellos observados usando el abordaje de toracotomía. No obstante, parece que un ensayo randomizado definitivo nunca será realizado, dada la falta de equilibrio por parte de los cirujanos e igualmente de los pacientes. En el CALGB 31001, los autores propusieron usar los datos del CALGB 140202 (el banco de tejidos del cáncer de pulmón) para comparar el resultado de la lobectomía con CTVA, versus la abierta, para los estadios I y II del CPNCP.
Se trata de un banco grande de tejidos de CPNCP resecados quirúrgicamente, asociado con información comprehensiva sobre clínica, tratamiento y resultados. La hipótesis de los autores fue que la lobectomía con CTVA, resulta en estadías hospitalarias más cortas y menos complicaciones perioperatorias, comparada con la lobectomía abierta, en los estadios I y II del CPNCP. El objetivo final primario fue la duración de la estadía hospitalaria; los objetivos finales secundarios incluyeron la disposición de egreso, complicaciones perioperatorias y sobrevida libre de enfermedad.
Pacientes y métodos
Los datos relevantes fueron resumidos por cirujanos miembros del equipo de estudio, de los reportes quirúrgicos y anatomopatológicos de los pacientes en el estudio CALGB 140202 del banco de tejidos, que habían tenido una lobectomía (CTVA o abierta) para CPNCP, en estadios I y II. La información clínica adicional se obtuvo de los documentos con los antecedentes y examen clínico, y de los resúmenes de egreso de todos los participantes en el estudio. Fueron excluidos los pacientes con tratamientos previos para CPNCP o segunda enfermedad maligna activa (diferente de los cánceres no melanoma) y aquellos que eran más jóvenes de18 años o que fueron convertidos de CTVA a toracotomía. Cada participante firmó un consentimiento informado, aprobado por el comité de revisión institucional, según las normas federales y de la institución. La recolección de datos y los análisis estadísticos fueron realizados por el Alliance Statistics and Data Center.
Quinientos diecinueve pacientes (282 CTVA y 237 abiertos), enrolados entre octubre de 2004 y junio de 2010, fueron identificados como elegibles. Los datos fueron bajados y cerrados el 5 de mayo de 2013. Primero se realizó un análisis general, no apareado, para todos los 519 pacientes, usando la prueba exacta de Fisher para las variables categóricas y la prueba de rank-sum de Wilcoxon para las variables continuas.
Luego se implementó un modelo de regresión logística, con lobectomía CTVA y abierta como variables dependientes, y las características de los pacientes, tales como edad, raza, sexo, estado de funcionamiento ECOG (Eastern Cooperative Oncology Group), histología, estadio anatomopatológico, tamaño del tumor y comorbilidad, como variables independientes, para calcular el puntaje de propensión [12] para la probabilidad de que un paciente particular recibieran una lobectomía abierta. La presencia de comorbilidades fue definida como la ocurrencia de cualquiera de las siguientes: hipertensión, hipercolesterolemia, enfermedad arterial coronaria, diabetes, enfermedad pulmonar obstructiva crónica, insuficiencia cardíaca congestiva o insuficiencia renal.
Trescientos cincuenta pacientes (351 de 519; 67,4%) fueron luego apareados por el puntaje de propensión, usando un ambicioso algoritmo de apareamiento 1:1 [13]. Para los pacientes apareados se usaron las pruebas de McNeamar y la signed-rank de Wilcoxon. Para el análisis multivariado se usaron modelos de ecuación de estimación generalizada [14] para modelar los resultados, tanto continuos (duración de la estadía hospitalaria), como binarios (complicaciones perioperatorias y egreso al hogar u otro lugar). Los análisis apareados de sobrevida fueron realizados usando el modelo de riesgo proporcional de Cox para datos agrupados [15]. Los ajustes de covariable en los modelos multivariados de ecuación de estimación generalizada y de riesgo proporcional de Cox, fueron: abordaje quirúrgico (CTVA vs abierta), edad, raza, sexo, estado ECOG, histología, estadio anatomopatológico, tamaño del tumor y comorbilidad médica.
Resultados
Cuarenta y siete cirujanos de las 15 instituciones contribuyeron con 519 casos. Basado en los casos suministrados por el banco de tumor, cinco instituciones realizaron predominantemente lobectomía abierta (80% o más del total de los casos en sus instituciones) y dos instituciones realizaron predominantemente lobectomía con CTVA. Estas últimas instituciones contribuyeron con el 46% de los casos abiertos y el 50% de los casos de CTVA, respectivamente. La mediana del tiempo de seguimiento alejado para esa cohorte de pacientes fue de 60 meses. Las características de los pacientes no apareados son reseñadas en la Tabla 1. Hubo desequilibrio entre los grupos de lobectomía con CTVA y abierta en términos de histología, estadio anatomopatológico y tamaño del tumor (p < 0,05). Eso justificó el uso de análisis apareados.
• TABLA 1: Datos de las características de los pacientes no apareados
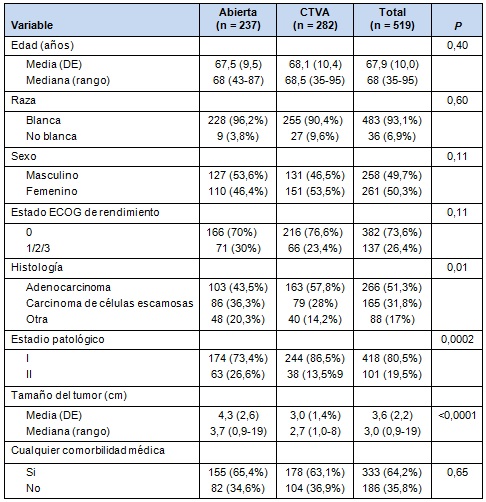
Las características de los grupos apareados se muestran en la Tabla 2. En las muestras apareadas, ninguna de las características de los pacientes son significativamente diferentes entre los grupos de CTVA y abierta. Se realizaron análisis adicionales sobre los grupos apareados.
La Tabla 3 muestra el resumen de estaciones ganglionares linfáticas y el número total de ganglios linfáticos biopsiados, en los dos grupos. En grupo de lobectomía con CTVA mostró una estadía hospitalaria más corta, menor incidencia de complicaciones perioperatorias y una probabilidad mayor de egreso al hogar, que el grupo de lobectomía abierta (Tabla 4).
Las complicaciones más comunes fueron la arritmia supraventricular o fibrilación auricular (9,4%), necesidad de transfusión de sangre (4%), neumonía (2,9%) y atelectasia (1,7%). No hubo diferencia entre los grupos para complicaciones individuales, pero en el agregado, el grupo de lobectomía abierta tuvo significativamente más complicaciones que el grupo de lobectomía con CTVA (p < 0,0001). La tasa de mortalidad postoperatoria dentro de los 30 días, en ambos grupos, fue idéntica (1,7%).
No hubo diferencia estadística en la sobrevida global y libre de enfermedad entre los dos abordajes quirúrgicos. En el modelo de regresión proporcional de riesgos de Cox, la tasa de riesgo para la sobrevida libre de enfermedad de la CTVA versus la lobectomía abierta, en los casos apareados, fue de 1,15 (95% intervalo de confianza [IC]: 0,85 a 1,55; p = 0,36). La tasa de riesgo para la sobrevida global de la lobectomía con CTVA versus abierta, para los casos apareados, fue de 1,27 (95% IC: 0,92 a 1,7; p = 0,15).
• TABLA 2: Datos de las características de los pacientes apareados
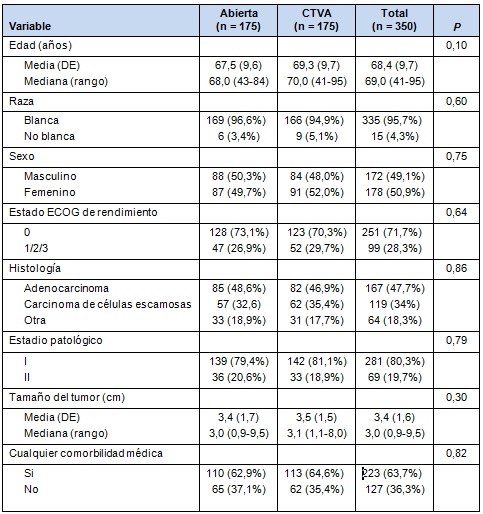
DE: Desvío estándar
• TABLA 3: Resumen de los ganglios linfáticos biopsiados durante la lobectomía abierta o con CTVA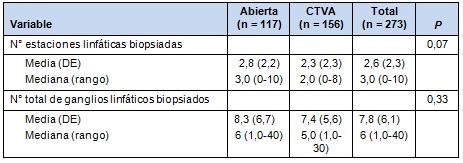
• TABLA 4: Datos de los objetivos finales apareados
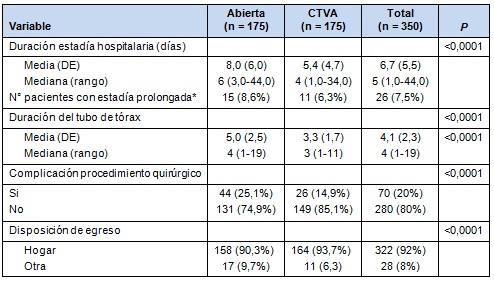
* > 14 días
Comentario
En este estudio multi-institucional, hubo una amplia variedad de patrones de práctica, en la selección del abordaje quirúrgico, para las lobectomías por CPNCP. Casi la mitad de las instituciones realizó predominantemente la lobectomía con CTVA o la abierta, mientras que la otra mitad tuvo una combinación de ambas. Un número estadísticamente equivalente de ganglios linfáticos y de estaciones ganglionares linfáticas fue biopsiado en los dos grupos. No obstante, hubo una tendencia hacia más estaciones ganglionares linfáticas biopsiadas en el grupo de lobectomía abierta. La duración de la estadía hospitalaria, incidencia de complicaciones perioperatorias y probabilidad de egreso al hogar, favorecieron todas al grupo de lobectomía con CTVA, sobre el grupo de lobectomía abierta. Se podría esperar que esos beneficios clínicos a corto plazo se trasladaran a beneficios económicos significativos.
En esta era de disminución de los recursos para la atención de la salud, eso podría ser atractivo para los pacientes, médicos, hospitales y pagadores. La sobrevida libre de enfermedad y la global fueron equivalentes entre los dos grupos. Aunque el apareado por propensión es una herramienta muy útil, en ausencia de randomización, no siempre elimina completamente las diferencias entre los grupos. Una de las instituciones que realizaba exclusivamente lobectomía abierta, fue una isla en términos de sobrevida, en relación con las otras instituciones, después de controlar por los factores de confusión. Eso contribuyó también a la diferencia estadísticamente insignificante en las curvas de sobrevida. Con esa institución aislada eliminada, la leve separación en las curvas de sobrevida fue completamente eliminada (p = 0,94 para la sobrevida global).
La variedad de procedimientos que pueden ser realizados usando abordajes quirúrgicos torácicos mínimamente invasivos está en expansión. Los cirujanos comenzaron utilizando la CTVA, para realizar lobectomía. en la década de 1990.
Un cuerpo creciente de literatura apoya la afirmación de que la lobectomía con CTVA brinda claras ventas en la calidad de vida, comparada con la lobectomía abierta. para los pacientes con CPNCP en estadio temprano [3-6]. Esos beneficios incluyen menos dolor, reducción de las complicaciones perioperatorias, cosmética mejorada, egreso independiente al hogar y retorno más rápido a las actividades previas a la hospitalización. Las cuestiones mayores sobre la lobectomía con CTVA, han estado centradas sobre la validez oncológica y seguridad del procedimiento para realizar resecciones pulmonares mayores por cáncer. utilizando técnicas mínimamente invasivas.
Idealmente, un gran estudio multicéntrico, randomizado, tanto en escenarios académicos como comunitarios, podría controlar variables de confusión, como la selección de pacientes, y responder a esas cuestiones. No obstante, ni los cirujanos, ni los pacientes, apoyarían en este momento ese estudio, tomando en consideración lo que actualmente se conoce sobre esos procedimientos.
Las series de casos de instituciones individuales, estudios de bases de datos nacionales y meta-análisis que han evaluado esos temas de seguridad y calidad oncológica, han demostrado cada vez más la equivalencia o superioridad de la lobectomía con CTVA comparada con la lobectomía abierta, para las lesiones pulmonares periféricas, de tamaño pequeño a moderado [4,16,19]. Este estudio fue hecho para sumar a la literatura una perspectiva adicional multi-institucional.
A pesar de los beneficios reportados de la lobectomía con CTVA y de los extensos esfuerzos para brindar entrenamiento a los cirujanos con las técnicas de la lobectomía con CTVA, la tasa nacional de adopción ha sido baja. Sólo el 32% de las lobectomías incluidas en la base de datos nacional de la Society of Thoracic Surgeons (STS) en 2006, fueron efectuadas toracoscópicamente [20]. La base de datos National Inpatient Sample (NIS) tiene sólo un 15% de lobectomías realizadas con CTVA en 2007-2008 [6].
La diferencia en la proporción de casos de CTVA reportada en la base de datos de la STS versus la NIS, se origina probablemente del hecho de que la primera en una base de datos voluntaria, que representa predominantemente centros académicos, mientras que la última es una base de datos no voluntaria, representando un espectro amplio de lugares de práctica médica. La baja tasa de adopción de la lobectomía con CTVA, es atribuible probablemente a la falta de familiaridad o confianza con la técnica de la lobectomía con CTVA, entre los cirujanos torácicos que no recibieron ese entrenamiento durante su residencia. Una transición desde la lobectomía abierta requiere esfuerzo concertado, tiempo y gasto financiero.
A medida que se acumula evidencia favoreciendo la CTVA sobre la lobectomía mediante una toracotomía, más cirujanos pueden invertir tiempo y esfuerzo para aprender el procedimiento, e incorporarlo dentro de sus prácticas. Los cirujanos torácicos han enfatizado tradicionalmente la atención de alta calidad de los pacientes. Por lo tanto, tienen una obligación individual y colectiva de incorporar mejoras basadas en evidencia en las técnicas quirúrgicas dentro de sus prácticas. Los autores creen que este estudio se suma a la acumulación de evidencia de que la lobectomía con CTVA debería ser el abordaje quirúrgico más común para el manejo del CPNCP, en estadio temprano, en los Estados Unidos y en cualquier parte en donde el recurso esté disponible, para ofrecer esta técnica especializada a los pacientes. La falta de randomización de este estudio conlleva en sí misma el desvió en la selección de pacientes.
Eso fue, de hecho, ilustrado en el desbalance en las características de los pacientes en los grupos no apareados en la Tabla 1. Un algoritmo de apareamiento 1:1, basado en el puntaje de propensión, fue usado en un intento por contrarrestar ese desvío inherente de selección. Este estudio fue realizado también como un análisis auxiliar del estudio del banco de tejidos de cáncer de pulmón.
Por lo tanto, los datos no fueron recolectados originalmente para el propósito de este tipo de comparación, y la información suplementaria fue conseguida de los sitios participantes, para obtener los objetivos finales. Eso resultó en una pérdida de información en un número considerable de pacientes. Por ejemplo, los formularios de las biopsias de ganglios linfáticos fueron enviadas en sólo 273 de los 350 pacientes, 117 (69%) de cirugía abierta y 156 (89%) de CTVA. Esa información fue recolectada retrospectivamente, por lo que los datos del muestreo de ganglios linfáticos están incompletos.
La mayoría de los pacientes pudo haber sido sometida a muestreo sistemático o disección de los ganglios linfáticos, pero los autores usaron sólo los casos en los que estuvo disponible la documentación, para la Tabla 3. En general es aún necesaria una gran atención a la disección o muestreo de los ganglios linfáticos. Los resultados de las pruebas de función pulmonar de los pacientes no estuvieron disponibles.
La naturaleza voluntaria del enrolamiento de pacientes en el estudio del banco de tejidos, resultó también en una representación parcial de los casos de cada institución. Las diferentes preferencias quirúrgicas y algoritmos clínicos postoperatorios usados en las distintas instituciones, pudieron haber impactado también sobre los resultados. Un número pequeño de instituciones contribuyó con un gran número de pacientes, y eso pudo servir como una fuente de desvió en los resultados. Cerca de la mitad de los casos fueron realizados en instituciones con una fuerte preferencia por la lobectomía con CTVA o con la abierta. Eso es un reflejo del entrenamiento y de la experiencia de los cirujanos específicos involucrados en este estudio y es consistente con las determinantes de qué abordaje es seleccionado para los pacientes en la práctica clínica.
En conclusión, este estudio multi-institucional apoya la afirmación de que la lobectomía toracoscópica resulta en un acortamiento de la estadía hospitalaria, pocas complicaciones postoperatorias y mayor probabilidad de egreso independiente al hogar, comparada con la lobectomía abierta, para el CPNCP en estadio temprano. La sobrevida libre de enfermedad y la global fueron comparables entre los grupos de CTVA y lobectomía abierta.
Comentario y resumen objetivo: Dr. Rodolfo D. Altrudi