► Introducción
La neumonía adquirida en la comunidad (NAC) sigue siendo un problema de salud importante en todo el mundo, con una elevada morbilidad y mortalidad y en su atención están involucrados todos los médicos sin distinción de especialidad. La NAC es uno de los diagnósticos diferenciales cuando hay síntomas del tracto respiratorio, los cuales son la causa más común de consulta urgente en atención primaria y los servicios de urgencia.
La NAC es una de las causas médicas más frecuentes de las hospitalizaciones en la mayoría de los sistemas de salud. El tratamiento para las infecciones generalmente se basa en la información exacta sobre su etiología. Como los análisis microbiológicos llevan tiempo de realización para hacer el diagnóstico preciso en la mayoría de los pacientes, basado en el patógeno, el tratamiento sigue siendo empírico y se basa en los patógenos probables y el contexto clínico. Por lo tanto, la información más reciente sobre las causas, incluso si están determinadas mediante pruebas de diagnóstico no disponibles en la práctica habitual, puede impactar en las decisiones terapéuticas.
En general, la neumonía que ocurre en pacientes inmunocomprometidos no es considerada como NAC debido a la amplia gama de patógenos. A pesar de ésto, muchos pacientes inmunocomprometidos tienen las mismas causas de infección que los huéspedes inmunocompetentes. Por lo tanto, el rango de inmunosupresores utilizado para la enfermedad no maligna está aumentando rápidamente, y muchos de los pacientes son desproporcionadamente propensos a los paatógenos habituales de la NAC.
En esta revisión los autores excluyeron a la mayoría de los pacientes con inmunodeficiencia grave─leucemias y linfomas agudos, receptores recientes de trasplante de órgano sólido o de médula ósea; los que reciben quimioterapia activa, en especial si tienen neutropenia y, las personas con SIDA no tratado o mal tratado o síndromes de inmunodeficiencia congénita grave conocidos.
Igualmente, los pacientes provenientes de la comunidad que han estado hospitalizados recientemente no son tratados como pacientes con NAC, porque su espectro de patógenos es más similar al de la neumonía nosocomial. Por último, la neumonía que ocurre en los niños tiene características clínicas muy diferentes y en general, los estudios y guías para los adultos no necesariamente se aplican a esta población.
La revisión superficial de las guías actuales para el tratamiento de la NAC en comparación con las recomendaciones de hace 20 años podría indicar muy pocos cambios en este campo. En realidad, está cambiando mucho la base de pruebas que orientan el tratamiento óptimo de la NAC: ¿Cómo se hace el diagnóstico? ¿Cuáles son los patógenos que causan la enfermedad? ¿ Cuáles son los regímenes terapéuticos óptimos?
► Incidencia
El descenso de las muertes por neumonía es sustancialmente inferior al de otras infecciones como la diarrea, el VIH y la malaria
La NAC es la principal causa infecciosa y la octava causa más común de muerte global en EE. UU y provoca en aún mayor proporción de muertes en todo el mundo, superando a todas las otras infecciones, incluyendo la tuberculosis y la infección por el VIH. Las infecciones del tracto respiratorio inferior son la causa más común de muerte en los países de bajos ingresos, considerando que la neumonía es la única infección que prima en las 10 causas de muerte en los países de más altos ingresos.
Los autores destacan que a pesar de algunos avances en la disminución de la mortalidad global obtenidos a nivel nacional y en todo el mundo, el descenso de las muertes por neumonía es sustancialmente inferior al que se ha logrado recientemente para otras infecciones como la diarrea, el VIH y la malaria. Por otra parte, la neumonía suele ser la causa directa de muerte atribuida a otras causas comunes como la enfermedad de Alzheimer, el cáncer de pulmón y la enfermedad pulmonar obstructiva crónica. En EE.UU, desde 1900 tanto la neumonía como la influenza se han mantenido entre las 10 principales causas de muerte.
Después de las mejoras sustanciales de las tasas de mortalidad como consecuencia de un mejoramiento en la higiene y las medidas de salud pública en todo la primera parte del siglo XX, una vez que la penicilina estuvo rutinariamente disponible, la tasa de mortalidad por neumonía e influenza permanece en una meseta. Solo en los últimos 10 años la tasa de mortalidad en EE.UU. se mantuvo siempre por debajo de las 20 muertes/100.000 habitantes.
Hay dos factores que probablemente explican esta mejora en la mortalidad, y es la vacunación de rutina de los niños con la vacuna con proteínas conjugadas del neumococo y, la información pública sobre el proceso de atención de la NAC, la mortalidad y las tasas de reingreso.
Hay diferencias en las tasas de incidencia que dependen del sistema de salud de cada país. Por ejemplo, en diferentes zonas de Inglaterra, en los últimos 16 años hubo un aumento de la tasa de incidencia, que puede reflejar parcialmente las diferencias en la edad y los entornos de salud. La incidencia es claramente mayor en los adultos mayores.
► Cómo la tecnología de imágenes es un reto para el diagnóstico clínico de la neumonía
La NAC siempre ha sido un diagnóstico clínico que combina las características de una infección respiratoria aguda y un infiltrado nuevo (y estable) en la radiografía de tórax. Aunque esto es aparentemente sencillo, es bien conocido que no es infrecuente el desacuerdo entre los observadores independientes con respecto a la presencia o ausencia de una neumonía al evaluar las radiografías de tórax.
Esta tasa de diagnóstico erróneo quizás no sea muy sorprendente dado que varias comorbilidades comunes, especialmente la insuficiencia cardiaca y la enfermedad pulmonar obstructiva crónica, pueden causar infiltrados que pueden confundirse con áreas de consolidación en pacientes con disnea aguda.
Hasta hace poco no había otras alternativas objetivas de la radiografía simple de tórax. Por lo tanto, a pesar de las limitaciones, el diagnóstico médico (incluyendo la interpretación de la radiografía de tórax) fue el estándar de oro para los estudios clínicos de la NAC. Dos estudios recientes cuestionan la validez de este enfoque y el futuro de la radiografía de tórax en el diagnóstico de la NAC.
Un estudio de observación prospectivo en 319 pacientes que se presentaron en el hospital con síntomas respiratorios agudos consistentes con la NAC evaluó el efecto potencial de la tomografía computarizada (TC) de tórax. Se solicitó a los médicos que determinaran si el paciente tenía NAC según las características clínicas (historia y examen) y su interpretación de la radiografía de tórax; por lo tanto, todos los pacientes tuvieron una TC del tórax. Hubo una discordancia significativa entre el diagnóstico médico y el diagnóstico de neumonía a partir de la TC que llegó a casi el 40%. Lo más importante fue que aproximadamente un tercio de los pacientes con diagnóstico de neumonía no tenían ningún infiltrado visible en la TC.
Estos hallazgos son consistentes con un estudio de observación en el departamento de emergencias donde 3.423 pacientes tenían radiografía de tórax y TC como parte de la atención de rutina. Usando la TC como patrón oro, la sensibilidad y la especificidad de la detección de una opacidad mediante la radiografía de tórax fueron solamente 43,5% y 93,0%, respectivamente.
En un estudio prospectivo más pequeño de 77 pacientes ambulatorios con NAC, los hallazgos en la radiografía de tórax se compararon con los de la TC y la resonancia magnética (RM) tomadas en el momento del diagnóstico y 30 días más tarde en todos los pacientes con resultados positivos. La neumonía fue Identificada en 32 pacientes por TC, en 30 por RM y en 23 mediante la radiografía de tórax. Esta última tuvo una tasa de resultados positivos falsos mucho menor en este estudio, con solo 4 positivos falsos (y ninguno con la RM). Sin embargo, todos fueron informados por un radiólogo más que por el clínico, y los estudios contaron con un seguimiento de 30 días para la comparación.
Aunque el hecho de que la neumonía puede pasar inadvertida en la radiografía de tórax se conoce desde hace algún tiempo, el sobrediagnóstico de neumonía hecho por los médicos en estos estudios aumenta la cuestión fundamental de cómo muchos pacientes sin neumonía fueron incluidos en ensayos clínicos que investigaron el tratamiento, la calidad de la atención y un estándar para la remuneración. Si gran parte de lo que se denomina neumonía no es neumonía, dicen los autores, se requiere esclarecer las discrepancias entre los hallazgos de los estudios de la NAC.
En la práctica, para la investigación diagnóstica de rutina de pacientes con NAC de muchos entornos no se utiliza la TC. Sin embargo, la mayor disponibilidad de equipos de TC en los departamentos de emergencia y la mejor capacidad de de los equipos modernos de TC para imágenes tan rápidas como la radiografía de tórax y con una radiación equivalente indica que en el futuro, la TC puede pasar a ser la elección en la atención de estos pacientes. La alternativa es la ecografía en los puntos de atención, la cual también puede confirmar la presencia de infiltrados y distinguir entre parénquima y anormalidades pleurales.
Es muy claro que se necesita más investigación sobre la evidencia radiográfica de la neumonía. Además de la comparación de la TC y la confirmación ecográfica del diagnóstico radiológico, cuando la radiografía de tórax es negativa es necesario determinar si los casos positivos en la TC o la ecografía tienen el mismo agente patógeno o uno diferente, resultados y, en el caso de una radiografía de tórax confirmadamente positiva, las recomendaciones terapéuticas. Por otra parte, el enfoque tradicional de la interpretación independiente de las radiografías de tórax efectivas por 2 o más médicos es probable que ya no sea adecuado para confirmar los criterios radiológicos para la NAC en los ensayos clínicos.
► ¿Cómo entender la evolución de los patógenos causantes de NAC?
Las vacunas neumocócicas conjugadas han afectado a la enfermedad neumocócica en los adultos, incluso cuando se administran solo a los niños
♦ Patógenos estándar
La lista de patógenos estándar causantes de NAC en cualquier libro de texto comienza con Streptococcus pneumoniae y luego, en un orden variable, le siguen Haemophilus influenzae, Staphylococcus aureus, Mycoplasma pneumoniae, Estreptococos del grupo A, especies de Legionella, Chlamydia y Moraxella catarrhalis. Las causas virales figuran, por lo general, entre la primera media docena de agentes patógenos, con una larga lista que incluye los virus Influenza A y B, sincicial respiratorio, adenovirus y diversos coronavirus.
Los datos sobre las causas de NAC provienen sobre todo de estudios que utilizan técnicas de cultivo convencionales, con o sin pruebas serológicas, por lo cual tienen limitaciones importantes. El gran perfeccionamiento en la sensibilidad, disponibilidad y asequibilidad de las pruebas moleculares de patógenos en la última década influye en el conocimiento de las causas de la NAC.
Al mismo tiempo, las vacunas neumocócicas conjugadas han afectado a la enfermedad neumocócica en los adultos, incluso cuando se administran solo a los niños. Esta disminución de la enfermedad neumocócica se ha visto acompañada de la disminución del total de altas hospitalarias por neumonía, al menos en EE. UU.. Un estudio de 2015 de NAC en EE.UU. por los CDC halló que S. penumoniae fue solo la tercera causa más común detectada, después del rinovirus y la influenza.
Un estudio noruego que utilizó una amplia gama de técnicas de diagnóstico halló que S, pneumoniae sigue siendo la causa más común identificada, pero la proporción debida a otros agentes patógenos, especialmente virus, fue mucho más elevada que la ya conocida. La observación más importante en estudios recientes es que ≥2 patógenos fueron identificados en más de un tercio de los casos, habitualmente, una combinación de virus y bacterias.
Una cuestión clave no resuelta es si la detección de un virus en las vías aéreas superiores refleja el patógeno(s) causante(s) de la neumonía, particularmente en el contexto de detecciones múltiples. Algunos virus persisten durante semanas después de la infección aguda, planteando la cuestión de si los virus detectados son los residuales de una resolución, el inicio de una infección de las vías aéreas superiores que favoreció la neumonía por una infección bacteriana secundaria. Los datos indican que a mayor carga viral en las vías respiratorias superiores más probable es la correlación con la neumonía viral, por lo menos en los niños.
♦ Nuevos patógenos
Los patógenos virales siguen apareciendo como causas de NAC. El Metapneumovirus, reportado por primera vez en 20014, es ahora frecuentemente identificado como uno de los agentes patógenos que figuran a entre los primeros de los patógenos causantes de NAC. A pesar de que típicamente se asocian con enfermedad leve, se han reportado casos mortales por Metapneumovirus.
Los Coronavirus han surgido como importantes amenazas epidémicas, primero con el síndrome respiratorio agudo severo y más recientemente con el síndrome respiratorio del Oriente Medio. Por lo tanto, la gripe sigue siendo una amenaza, con las preocupaciones sobre el potencial de varias cepas de la gripe aviar, en particular H5N1 y H7N9, que mutan lo suficiente como para permitir una transmisión sostenida de humano a humano resultante en pandemias.
♦ Resistencia a los antibióticos
La resistencia a la penicilina de S. pneumoniae ha sido una gran preocupación. Sin embargo, aparte de los informes de casos ocasionales, hay poca evidencia que justifique modificar las guías respecto del tratamiento antibiótico empírico en cualquier región. En la mayoría de las áreas, la resistencia de los neumococos y Mycoplasma a los macrólidos es mayor que la resistencia a los β lactámicos, pero la importancia clínica sigue siendo poco clara.
En los neumococos, la resistencia a los macrólidos parece tener poco efecto sobre el resultado en los pacientes hospitalizados, en parte debido a que en este contexto no se recomienda la monoterapia con macrólidos. Se ha informado que la resistencia de M. pneumoniae se asocia con síntomas prolongados y una resolución más lenta de la fiebre. Por lo tanto, en las infecciones por M. pneumoniae confirmadas y respuesta clínica lenta sería apropiado el cambio a un agente alternativo como la tetraciclina o una fluoroquinolona.
♦ S. aureus meticilina resistente
El aumento de S. aureus meticilina resistente (SAMR) ha sido una característica predominante de las infecciones adquiridas en el hospital. Sin embargo, recientemente se han detectado infecciones adquiridas en la comunidad por SARM verdaderas y cada vez son más comunes, especialmente en EE.UU..
Muchas cepas de SAMR, así como cepas sensibles a la meticilina relacionadas, secretan exotoxinas específicas que pueden provocar una neumonía necrotizante severa, aunque el repertorio de exotoxinas puede variar geográficamente. Hasta la fecha, el SAMR adquirido en la comunidad no se ha generalizado lo suficiente como para requerir la cobertura empírica, pero los médicos necesitan conocer su epidemiología local, sobre todo en los pacientes muy enfermos (es decir, los pacientes de cuidados intensivos).
El clon USA300 que causa las NAC más graves y letales en América del Norte tiene una presentación clínica bastante característica. La sospecha de este patógeno requiere un tratamiento adyuvante o definitivo con antibióticos como la linezolida o la clindamicina para suprimir la producción de toxinas, e incluso para las cepas sensibles a la meticilin
|
Características clínicas sugestivas de NAC por SAMR |
|
• Rápida progresión de los infiltrados pulmonares o los derrames pleurales • Evidencia de necrosis pulmonar en la presentación o temprano durante la evolución • Aspecto de exudado del líquido pleural • Hemoptisis macroscópica • Paciente joven previamente sano • Historia de lesiones cutáneas por SAMR • Erupción eritematosa-shock tóxico, síndrome de la piel escaldada |
Los cultivos son siempre positivos, pero la aparición de las pruebas de diagnóstico molecular rápidas permite aún la interrupción temprana del tratamiento anti SAMR.
► Microbioma pulmonar
La NAC puede resultar de una disbiosis de la flora normal, lo que permite el crecimiento excesivo de uno o más de los microorganismos que habitan en la flora residente
El descubrimiento de un microbioma pulmonar normal que incluye muchas de las bacterias comúnmente causantes de NAC, como S. pneumoniae y Mycoplasma spp. amenaza concepto básico de la patogénesis de la neumonía. Se cree que el primer paso en el desarrollo de la neumonía es la aspiración o la inhalación de bacterias "patógenas" en los alvéolos estériles.
Más que ocurrir en un ambiente estéril, la NAC puede resultar de una disbiosis de la flora normal, lo que permite el crecimiento excesivo de uno o más de los microorganismos que habitan en la flora residente. Este concepto puede explicar en parte la elevada proporción de casos con cultivos negativos a pesar de la intensidad diagnóstica. Un indicio de que la causa de la NAC puede ser la flora "normal" proviene del diagnóstico molecular del empiema adquirido en la comunidad: El Streptococcus spp de la "flora normal" causa una proporción más elevada que el S. pneumoniae.
La causa más probable de esta disbiosis es el antecedente o la infección viral concomitante del tracto respiratorio. La enigmática pero frecuente asociación de la infección por rinovirus humano con la NAC clínica puede ser explicada por este fenómeno. Si en estos casos los antibióticos ayudan o impiden el retorno al patrón del microbioma pulmonar normal no está claro. Posiblemente, los cursos ultra cortos de antibióticos, como una sola dosis de ceftriaxona, pueden ser suficientes para la curación clínica. Un ensayo sobre la administración de daptomicina en la NAC, un antibiótico que posteriormente demostró ser inactivado por el surfactante, comparó su eficacia con la eficacia de la ceftriaxona.
A los pacientes hospitalizados con neumonía se les permitió recibir hasta 24 horas de terapia antes de la aleatorización, que normalmente consistió en una sola dosis de ceftriaxona. La tasa de curación clínica en el subgrupo de 97 pacientes que recibió una dosis única de un antibiótico de larga acción como la ceftriaxona fue 91% comparado con 88% en los pacientes que recibieron una curso de ceftriaxona de 7 días.
En los pacientes asignados al azar a la daptomicina que no recibieron tratamiento antibiótico previo (esencialmente tratamiento placebo), la tasa de curación clínica fue 75%, aunque fue significativamente más baja que en el número equivalente que recibió un curso de 7 día de ceftriaxona. Estos hallazgos son coherentes con los hallazgos del tratamiento dirigido por procalcitonina en el que ≥15% de los pacientes con NAC fue manejado en forma segura sin antibióticos.
El advenimiento de las técnicas de diagnóstico molecular nuevas puede revolucionar el diagnóstico de la NAC. La amplificación del ácido nucleico puede aumentar notablemente el rendimiento diagnóstico de un esputo de buena calidad. La limitación más grande de cualquier técnica de diagnóstico molecular nueva es la falta de un estándar de oro para la comparación. Sin embargo, el potencial de la secuenciación profunda de muestras respiratorias adecuadas plantea la posibilidad de determinar el microbioma de pulmón completo para validar otras técnicas moleculares, así como para descubrir nuevas causas bacterianas o virales de NAC.
► Manejo antibiótico óptimo
Debido a que el patógeno causante de la NAC en los pacientes hospitalizados o ambulatorios casi nunca es inicialmente conocido, el tratamiento es prácticamente siempre empírico. Como el retraso en comenzar los antibióticos se asocia con peores resultados, el tratamiento debe iniciarse tan pronto como sea posible después de haber hecho el diagnóstico, preferentemente dentro de las 3-4 horas de la presentación.
Para los pacientes hospitalizados, el tratamiento de primera línea de la NAC varía de una región a otra pero en general se utiliza una combinación de β lactámicos y macrólidos o una fluoroquinolona respiratoria. En los pacientes ambulatorios, generalmente se recomienda la monoterapia con un β lactámico, macrólidos o tetraciclina, a menos que existan factores de riesgo que favorezcan la presencia de patógenos resistentes a los antibióticos o, principalmente el uso reciente del mismo antibiótico o una elevada prevalencia de cepas resistentes en la comunidad. En algunos países, las fluoroquinolonas respiratorias también son muy utilizadas para los pacientes ambulatorios, pero desde una perspectiva estrictamente antibiótica, es claramente preferible una cobertura más estrecha.
El tratamiento óptimo de la NAC grave es muy limitado por la falta de ensayos clínicos prospectivos. Más de una docena de estudios retrospectivos indican que la combinación de antibióticos, particularmente un lactámico β y un macrólido, mejora la supervivencia de los pacientes hospitalizados con neumonía neumocócica así como por cualquiera de las causas de la NAC, en comparación con la monoterapia con un β lactámico. Todavía no está claro si el β lactámico solo o una combinación de β lactámico y macrólido es superior a la monoterapia con fluoroquinolona, con resultados contradictorios y escasez de datos para los pacientes con enfermedad grave.
Como la introducción de la terapia combinada con macrólidos se asocia con una caída sustancial de la mortalidad por la NAC en los pacientes internados en la unidad de cuidados intensivos (UCI), las bases de datos administrativas regularmente muestran menor mortalidad con la terapia combinada con macrólidos; un metaanálisis muestra una relación de riesgo de mortalidad beneficiosa (0,75) para la combinación con macrólidos en los pacientes críticamente enfermos y hasta que no se cuente con ensayos controlados aleatorizados de alta calidad, éste debería ser el estándar de la atención de la NAC grave.
► Pacientes de cuidados no intensivos
El tratamiento de los pacientes ingresados en el hospital pero no en la UCI es el campo más conflictivo del manejo. Dos ensayos prospectivos recientes han tratado de resolver el debate sobre la terapia combinada de antibióticos para pacientes no internados en la UCI. Un estudio aleatorizado y controlado suizo de pacientes hospitalizados con NAC comparó la monoterapia con β lactámicos con la combinación de un β lactámico idéntico y un macrólido y mostró que la monoterapia no es inferior a la terapia combinada.
El criterio principal de valoración clínica fue el plazo hasta la estabilidad clínica, probablemente el punto final clínicamente más relevante ya que la mortalidad de los pacientes hospitalizados fuera de la UCI es muy baja. El estudio no pudo demostrar que la monoterapia era no inferior en términos de plazo hasta la estabilidad clínica; solo el 34% de los pacientes alcanzó la estabilidad clínica en el séptimo día de monoterapia comparado con el 41% de los pacientes tratados con la combinación. Aunque las tasas del evento fueron bajas, los problemas de seguridad adicionales (muertes, transferencias de UCI, readmisiones) favorecieron la terapia combinada. Según este criterio, si la monoterapia se utiliza como un tratamiento nuevo de la NAC en el hospital, no estaría aprobado por las autoridades reguladoras.
► Neumonía asociada a la atención de la salud
El segundo estudio aleatorizado y controlado realizado en los Países Bajos utilizó un enfoque más basado en la salud pública. Se seleccionaron 7 hospitales al azar y como el tratamiento "estándar" se entrecruzaron 3 regímenes terapéuticos para un período de 4 meses. Este gran estudio de (656-888 pacientes en cada grupo) no halló diferencias significativas en la mortalidad a los 90 días entre los pacientes que recibieron fluoroquinolona o monoterapia con un β lactámico o la combinación de un β lactámico con un macrólido.
Descrito como un ensayo aleatorizado y controlado pragmático, este diseño tuvo varios defectos importantes. Alrededor del 25% de los pacientes no mostró evidencia radiológica de neumonía. La monoterapia y el no tratamiento antibiótico fueron la atención estándar de las exacerbaciones agudas de la enfermedad pulmonar obstructiva crónica y la insuficiencia cardíaca, respectivamente, que son las causas más comunes de NAC presuntiva con radiografía de tórax negativa.
El diseño pragmático permitió que los médicos se desviaran del tratamiento "estándar": en realidad, el 39% de los pacientes en "monoterapia" con un β lactámico recibió también una cobertura atípica, y el 12% de los pacientes con tratamiento combinado no recibió un macrólido. La elección de los antibióticos dentro de su clase también varió: el 24% de los pacientes del grupo de terapia combinada recibió penicilina como β lactámico mientras que en el grupo en monoterapia con un β lactámico solo el 2% recibió penicilina.
Esta última fue desaconsejada enfáticamente en el grupo de monoterapia con β lactámicos debido a los problemas de estos antibióticos: el agregado de un macrólido no necesariamente superaría la resistencia a la penicilina. Es evidente que existe un gradiente de eficacia y del espectro de actividad entre los β lactámicos, y quizás también entre los antibióticos de la misma clase como las cefalosporinas.
La eritromicina también integró la combinación antibiótica en el 35% de los pacientes que recibieron tratamiento combinado. Dada la estrecha asociación con eventos cardíacos agudos que muestra más la eritromicina que otros macrólidos, los resultados pueden estar falseados en un estudio que tenga como punto final de mortalidad los 90 días. Por otra parte, los bloques de aleatorización de 4 meses pueden dar lugar a una diferencia en el reclutamiento durante la "estación no respiratoria" (desde mayo hasta principios de octubre en el hemisferio norte). Durante esta época, los patógenos atípicos representan una mayor proporción de causas de NAC documentadas.
La mayoría de los pacientes con NAC fallece por eventos cardiovasculares agudos
En los Países Bajos, otros estudios indican que el 40% de las causas de NAC documentadas durante esa temporada son patógenos bacterianos atípicos, con una proporción aún mayor de pacientes más jóvenes. Sin embargo, el mayor problema del estudio es haber elegido como criterio de valoración principal, la mortalidad a los 90 días. Es poco probable que en los pacientes no internados en la UCI la mortalidad se deba a una infección incontrolada, de manera que la capacidad de este parámetro para discriminar los efectos del tratamiento antibiótico no está del todo clara.
La mayoría de los pacientes con NAC fallece por eventos cardiovasculares agudos durante su hospitalización o después del alta hospitalaria, o mueren por comorbilidades crónicas. Por lo tanto, aunque este estudio aleatorizado y controlado es importante desde el punto de vista de la salud pública, no permite decidir cuál es el mejor tratamiento antibiótico para los pacientes hospitalizados fuera de la UCI.
Estos estudios muestran que la monoterapia con β lactámicos puede aplicarse en forma segura a los pacientes que ingresan al hospital pero no a la UCI. La monoterapia con macrólidos también puede ser efectiva para algunos pacientes, como los pacientes jóvenes durante la estación no respiratoria. Sin embargo, a los efectos de un régimen predeterminado de tratamiento antibiótico estándar, se pueden obtener resultados más confiables con una combinación β lactámico/macrólido o la monoterapia con fluoroquinolona.
Evitar el tratamiento de la NAC documentada con macrólidos combinados o las fluoroquinolonas por razones relacionadas con la administración antibiótica es posible que tenga un efecto mínimo comparado con las consecuencias de evitar el tratamiento antibiótico en las infecciones febriles de las vías aéreas superiores o del tracto urinario.
En la guía de ATS/IDSA de 2005 se introdujo un subgrupo de NAC denominado "neumonía asociada a la atención de la salud" (NAAS). Dos estudios realizados en EE. UU. de un subgrupo de pacientes con una elevada prevalencia de patógenos que están más en consonancia con la neumonía nosocomial que con la NAC, en particular un alto índice de identificación de SAMR y Pseudomonas aeruginosa. Los mayores factores de riesgo para la NAAS son la residencia en hogares de ancianos, la hospitalización reciente, la diálisis y la atención de las heridas. Si estos factores de riesgo están presentes, las guías aconsejan considerar la cobertura empírica del SAMR y de P. aeruginosa.
Desde la publicación de las guías, la adopción generalizada del concepto de NAAS sin tener en cuenta la epidemiología ha llevado al uso excesivo de antibióticos de amplio espectro, particularmente vancomicina y combinaciones de β lactámicos/β lactamasa, a pesar de la escasa evidencia de éstos son innecesarios fuera de los grandes centros urbanos de EE. UU.. El estudio CDC EPIC, que incluyó algunos pacientes con factores de riesgo de NAAS de 2 centros urbanos halló menos del 3% de casos con SAMR o Pseudomonas.
Por otra parte, los análisis retrospectivos han demostrado que el tratamiento empírico de los pacientes con riesgo original de NAAS se asocia con una falta de mejoría en la mortalidad o incluso un empeoramiento de las cifras de mortalidad comparado con el tratamiento habitual de la NAC. Un estudio japonés con excelente diagnóstico microbiológico mostró que solo el 27% tenía patógenos resistentes a los fármacos que se utilizan habitualmente en la NAC.
| Factores de riesgo de neumonía independientes |
| NAC por patógenos resistentes a los fármacos |
| • Hospitalización en los últimos 90 días • Antibióticos en los últimos 90 días • Supresión del ácido gástrico • Inmunosupresión • Alimentación por sonda enteral • Estado no ambulatorio |
| Solamente SAMR* |
| • Hospitalización en los últimos 90 días • Antibióticos en los últimos 90 días • Supresión del ácido gástrico • Hemodiálisis crónica • Colonización previa de SAMR • Insuficiencia cardíaca congestiva |
| * Debe incluir al menos un riesgo específico de SAMR. |
En los pacientes de la categoría de riesgo más baja (factores de riesgo 0-1), los antibióticos de amplio espectro teóricamente administrados para evitar una terapia inicial inapropiada, en realidad se asociaron con una mayor mortalidad que cuando realmente se implementó la terapia inadecuada.
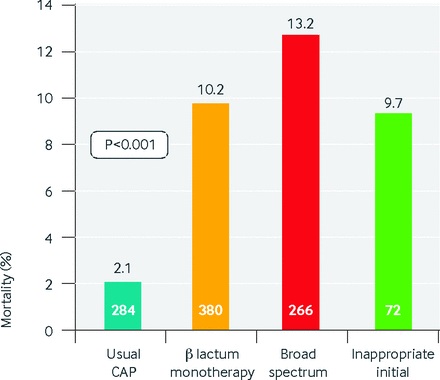
| Mortalidad en pacientes con bajo riesgo de patógenos resistentes sobre la base de la terapia antibiótica empírica inicial. Los números en las barras representan a los pacientes. NAC = neumonía adquirida en la comunidad. |
Por otra parte, la atención indebida de los patógenos multirresistentes suele dar lugar a la suspensión del macrólido del régimen combinado, con el consiguiente exceso de mortalidad. En consecuencia, muchas publicaciones piden abandonar la clasificación de la NAAS alegando que hace más mal que bien. Los médicos deben conocer la ecología local y si los estudios que identifican los factores de riesgo por patógenos que no están cubiertos por el tratamiento empírico de la NAC son aplicables a su propio entorno. La evidencia hallada indica que el número de hospitales donde la prevalencia de SAMR o Pseudomonas es suficientemente elevada como para justificar la cobertura empírica de estos organismos es escasa.
► Corticosteroides
Los metanálisis recientes generaron un debate sobre el beneficio potencial de los corticosteroides en el contexto de la NAC grave. A pesar de la fuerte percepción de que los metanálisis representan el mayor nivel de evidencia, son muy dependientes de la calidad de los estudios primarios. En el caso de los corticosteroides para la NAC, los resultados de los metanálisis quedan seriamente debilitados por los estudios primarios. Solamente 2 estudios primarios mostraron una mejoría clínica.
Un estudio aleatorizado y controlado de 23 pacientes con NAC severa que recibieron un bolo de 200 mg de hidrocortisona seguido de infusión de 10 mg/hora durante 7 días los comparó con 23 pacientes que recibieron placebo. No hubo muertes en el grupo de hidrocortisona y solo el 26% necesitó ventilación mecánica, en comparación con el 38% de mortalidad y 65% de requerimiento de ventilación del grupo placebo.
Un estudio egipcio a simple ciego de 80 pacientes halló que la mortalidad se redujo significativamente en los pacientes que recibieron un régimen similar de solumedrol versus placebo (4 muertes versus 6 para el placebo). Como ningún otro estudio, incluyendo los estudios más amplios usando la misma dosis, ni remotamente hallaron beneficios comparables por lo que estos resultados no se consideran generalizables.
Aunque los regímenes de corticosteroides en los estudios de NAC son típicamente denominados de "dosis bajas", en realidad, las dosis que se utilizan son al menos moderadas, equivalentes a 40 mg/día de prednisolona. No es sorprendente que la hiperglucemia sea más común en los pacientes que reciben esteroides. Se ha planteado una preocupación acerca de que los esteroides pueden asociarse a un exceso de mortalidad en los pacientes con neumonía relacionado con la neumonía por influenza.
Un análisis post hoc reciente de uno de los ensayos de esteroides también mostró que el grupo con enfermedad neumocócica no se benefició con la "reducción del lapso hasta la estabilidad clínica ", planteando nuevos interrogantes para el subgrupo de pacientes que sí se beneficia.
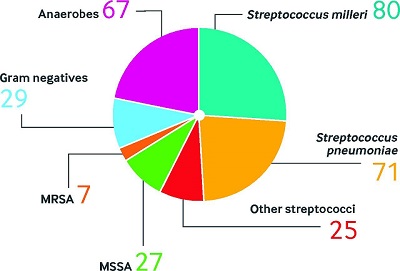
| Etiología del empiema adquirido en la comunidad determinado por secuenciación de 16S rRNA. MRSA = S. aureus resistente a la meticilina; MSSA = S. aureus meticilina sensible. |
La terapia con corticosteroides no debe usarse rutinariamente para los pacientes con NAC a menos que se presente otra indicación (tratamiento de una comorbilidad). En los pacientes con shock séptico que necesitan ventilación mecánica y tienen marcadores inflamatorios elevados, el cociente riesgo-beneficio puede ser a favor de los esteroides, pero se necesitan estudios que lo confirmen.
► Papel de los biomarcadores
Es necesario mucho criterio clínico para el manejo de los pacientes con NAC, incluida la selección de los antibióticos, la ubicación para recibir su atención médica y la duración del tratamiento. Es conveniente contar con una prueba objetiva para reducir la duda clínica. Es atractivo contar con biomarcadores para ayudar en la toma de decisiones. Hasta el momento, el biomarcador mejor estudiado es la procalcitonina. Varios estudios han evaluado su sensibilidad y especificidad para las infecciones bacterianas en diversas infecciones del tracto respiratorio inferior. Sin embargo, en el presente trabajo, los autores solo se han dedicado al análisis de lo los datos de pacientes ingresados al hospital con NAC.
Se han evaluado varios valores de corte para la procalcitonina en el marco de la NAC. Para un umbral de 1,0 ng/ml, la procalcitonina tiene un valor predictivo para la infección bacteriana típica razonablemente elevado. Sin embargo, en el caso de querer suspender la terapia antibiótica ante la presunción de una infección viral, la procalcitonina tiene varias limitaciones. En primer lugar, no suele elevarse en las infecciones por Legionella y Mycoplasma. Varios estudios plantean dudas acerca de si la procalcitonina también tiene escasa sensibilidad en las infecciones bacterianas mixtas y virales.
Solo un ensayo intervencionista en el marco de la NAC en adultos se ocupó de suspender los antibióticos cuando los niveles de procalcitonina eran bajos. En este estudio, se suspendieron los antibióticos a 22 de 43 pacientes con concentraciones de procalcitonina <0,25 ng/ml, aunque 5 de ellos posteriormente (a las 6 horas) los reiniciaron debido a que se halló una lectura de procalcitonina más elevada. No se observaron efectos adversos de la suspensión de los antibióticos. Según la relación riesgo-beneficio, los datos para el uso de los niveles de procalcitonina para suspender la terapia antibiótica en pacientes con NAC siguen siendo insuficientes.
Otro papel sugerido de la procalcitonina es reducir la duración de la terapia con antibióticos. Varios estudios con protocolo de medición en serie de procalcitonina para guiar la duración del tratamiento con antibióticos han brindado resultados relacionados con la duración de la terapia, pero en todos los casos, el grupo con terapia estándar recibió antibióticos más allá de los 7 días, mucho más tiempo de lo recomendado en las guías actuales. Por lo tanto, es probable que la procalcitonina sea útil solo para orientar la duración de la terapia antibiótica en entornos donde los médicos rutinariamente superan la duración recomendada.
Se cree que la procalcitonina puede tener un papel en el pronóstico de los pacientes con NAC que tienen riesgo de resultados adversos. Todavía no está claro cuál es el beneficio de la procalcitonina, o de cualquier otro biomarcador sobre los sistemas de puntajes clínicos validados existentes, como el índice de gravedad de la neumonía, los criterios mayores y menores de ATS o el CURB-65.
► NAC y enfermedad cardiaca aguda
Varios estudios en pacientes internados con NAC muestran un aumento del riesgo de infarto agudo de miocardio, arritmia e insuficiencia cardiaca nueva. Hasta el 20% de los pacientes con neumonía neumocócica puede experimentar estas complicaciones cardiovasculares. Este riesgo no solo es agudo, sino que se extiende meses a años después del cuadro neumónico. Los mecanismos por los que l la NAC provoca los eventos no son bien conocidos pero se consideran varias posibilidades: la infección induce un estado procoagulante, incluyendo aumentos de los factores de la coagulación, el número de la plaquetas la activación plaquetaria.
En el contexto de la neumonía, el grado de activación de las plaquetas ha sido asociado al riesgo de infarto agudo de miocardio. El aumento de la frecuencia cardiaca y del consumo de oxígeno miocárdico puede provocar arritmias en el miocardio dañado o vulnerable. La disfunción endotelial y las citocinas inflamatorias también pueden precipitar la ruptura aguda de la placa.
En los pacientes con neumonía, el tratamiento con agentes antiplaquetarios puede asociarse con mejores resultados, como se comprobó en un estudio prospectivo de intervención y otro retrospectivo de observación. Parece ser necesaria una dosis >100 mg de aspirina, ya que esta dosis no logró reducir la mortalidad o las tasas de infarto de miocardio en la neumonía y no disminuyó los marcadores de activación plaquetaria.
Datos retrospectivos sugieren que el clopidogrel puede ser más eficaz que la aspirina para reducir los eventos miocárdicos en el contexto de la neumonía y más aún el ticagrelor. Se necesitan más estudios para determinar qué pacientes se benefician y cuál es el agente, la dosis y la duración óptimos para el tratamiento.
► Resultados a más largo plazo
Muchos estudios han documentado que los pacientes que sobreviven a la NAC tienen una tasa de mortalidad de hasta 30% más elevada en los próximos 2-5 años, incluso aquellos sin comorbilidades. En los primeros 90 días posteriores al alta hospitalaria, la mortalidad es mayor en los pacientes con marcadores inflamatorios más elevados: el aumento de los niveles de proadrenomedulina y propéptido natriurético auricular también parece pronosticar una mayor mortalidad a largo plazo. La causa del exceso de mortalidad es multifactorial, pero el aumento de la enfermedad cardíaca, incluyendo el infarto de miocardio y la insuficiencia cardíaca, es una razón importante.
Aunque se sabe poco acerca de cómo reducir la mortalidad y morbilidad en los sobrevivientes de la NAC, es lógico tratar de disminuir la lesión cardíaca aguda durante la neumonía. Dado el mayor conocimiento de que la neumonía tiene consecuencias claras sobre en la salud a largo plazo, surge un área crítica para la investigación y un cambio importante de paradigma para los médicos que tratan a los pacientes con NAC.
► "Paquete de atención" de la NAC
La sepsis ahora tiene un paquete bien definido de atención destinado a optimizar los resultados de los pacientes. Los paquetes son más que un grupo de intervenciones; son un proceso diseñado para que cada paciente reciba la atención óptima mientras que las intervenciones están diseñadas sobre la base de las mejores pruebas disponibles.
En Gran Bretaña, un programa piloto mostró una reducción de la mortalidad a los 30 días de pacientes hospitalizados del 13,6% al 8,8%, luego del uso de un paquete de atención de la NAC para la administración oportuna de los antibióticos y una terapia concordante con la guía. Sobre la base de los datos disponibles, en un paquete de atención CAP se deben considerar las siguientes intervenciones:
|
• Utilización de un puntaje de NAC grave validado para ayudar en la evaluación y determinación del lugar de atención de la NAC. • Administración rápida de antibióticos empíricos con lactámicos y macrólidos (idealmente dentro de las 3 horas de la presentación). • Resucitación rápida, incluyendo el aporte líquido adecuado, la corrección de los trastornos electrolíticos y la hiperglucemia, la profilaxis tromboembólica y el manejo adecuado de la hipoxia. • Aconsejar la ambulación temprana. • Abordar los factores de riesgo cardiovascular y considerar la posibilidad de iniciar o continuar la aspirina por su eficacia comprobada. |
► Guías
Muchos países y sociedades médicas publican sus guías para la NAC. Además de las frecuentemente citadas ATS/IDSA, son muy utilizadas las guías de varios países Las pautas se escriben apropiadamente para reflejar los sistemas sanitarios y satisfacer la diferentes necesidades. Las guías de las sociedades médicas se desarrollaron inicialmente para reflejar la opinión de los expertos y ayudar a la práctica de los médicos menos experimentados.
Las principales diferencias observadas entre las guías reflejan principalmente diferentes propósitos y sistemas sanitarios. Por ejemplo, una gran parte de los pacientes ingresados en el hospital con NAC no tiene un cuadro muy agudo y podrían ser manejados como pacientes ambulatorios. Las guías del National Institute for Health and Care Excellence enfatizan que estos pacientes equivalen a pacientes ambulatorios en cuanto a la etiología y deben ser tratados con monoterapia. El promedio de duración de la internación hospitalaria para la NAC en pacientes internados fuera de la UCI en los Países Bajos es de 6 días, en comparación con solo 3 días en EE. UU..
► Tratamientos emergentes
Los tratamientos emergentes incluyen 3 categorías principales. La primera y más probable área para tener un impacto clínico temprano es el uso de las nuevas plataformas de diagnóstico. Se requieren más investigaciones para establecer cuál es el beneficio de poder hacer un cambio temprano de tratamiento antibiótico específico en una mayor proporción de pacientes, en lugar del abrumador tratamiento antibiótico empírico actual, incluso para la neumonía viral. La NAC es una indicación más fácil para aplicar los diagnósticos nuevos que la neumonía nosocomial o la neumonía asociada al ventilador, dado el espectro bacteriano más limitado y menos problemas de resistencia a los antibióticos.
La segunda área es el uso de antimicrobianos adicionales. El espectro más llamativo es el de los distintos antivirales diferentes de los inhibidores de la neuraminidasa y los destinados a los patógenos distintos de la gripe que están entrando en las fases II y III de los ensayos clínicos. Los antibióticos que se están estudiando probablemente tengan un impacto clínico.
La mayoría busca reemplazar a las quinolonas o los macrólidos, por razones relacionadas con el manejo de los antibióticos en las primeras y los problemas de resistencia emergente pero extremadamente variable en los segundo. Dadas las tasas de éxito tan elevadas para la norma actual, en su mayoría el tratamiento con antibióticos genéricos de pacientes con NAC ambulatorios e internados fuera de la UCI, las pocas clases nuevas de antibióticos pueden ser útiles para las neumonías nosocomiales y las asociadas al ventilador.
La tercera área es la NAC severa, para la cual el diagnóstico etiológico o el uso de antibióticos nuevos tiene un beneficio potencial y es probable que la terapia adyuvante afecte en mayor medida la mortalidad y la morbilidad. Además de los esteroides, los agentes terapéuticos nuevos incluyen los compuestos que neutralizan las toxinas, entre ellos la neumolisina, los anticuerpos monoclonales o policlonales contra los patógenos y la terapia con inmunoglobulina.
Las muertes directamente atribuibles a la NAC implican el shock o la insuficiencia respiratoria hipoxémica grave en pacientes infectados con virus o bacterias sensibles a los antibióticos. Por lo tanto, una estrategia diferente pero muy válida para mejorar los resultados de la
NAC en la UCI es mejorar las tecnologías de soporte requeridas en ese entorno. Están en etapa de investigación las tecnologías de soporte para el intercambio de gases que permite al mismo tiempo evitar los daños ventilatorios removiendo el dióxido de carbono mediante membrana extracorpórea, y para una nueva generación de oxigenadores de membrana extracorpórea. Por otra parte, las estrategias para el soporte vasopresor pueden ganar tiempo para que el tratamiento antibiótico comience a actuar.
► Conclusiones
La NAC sigue siendo una enfermedad aguda muy prevalente con resultados agudos y adversos a largo plazo. La tecnología en imágenes está cambiando el concepto de la NAC. Las herramientas de diagnóstico mejoradas están cambiando el conocimiento de los patógenos causantes. Ahora se tiene una imagen más clara de cuál es el paquete de atención óptimo para los pacientes con NAC, con un creciente cuerpo de evidencia que apoya múltiples intervenciones.
El tratamiento óptimo sigue en el terreno de la controversia, y todavía se necesitan ensayos bien diseñados, particularmente en la enfermedad grave. Sin embargo, para la enfermedad grave, la evidencia favorece la combinación de macrólido/β lactámico. Los corticosteroides pueden tener un efecto positivo neto en algunos pacientes con enfermedad grave, pero la evidencia sigue siendo débil y se requieren más estudios para definir al subgrupo de pacientes que puede verse beneficiado.
A pesar de tantas investigaciones, la procalcitonina no tiene un papel claro en la NAC a menos que los médicos usen habitualmente un tratamiento antibiótico de más de 7 días. El cambio más importante en el enfoque de la NAC es el conocimiento del aumento de los eventos cardiovasculares agudos y los resultados adversos a largo plazo en los supervivientes, siendo urgente la necesidad de determinar cuál es el enfoque óptimo para estas complicaciones. Cada vez es más claro que combinando toda la investigación disponible se puede obtener el mejor resultado para los pacientes y puede ser considerado como un paquete terapéutico para optimizar la atención de los pacientes con NAC.
Resumen y comentario objetivo: Dra. Marta Papponetti