► Introducción
La aplicación del alto flujo por cánula nasal (HFNC) ha sido descripta como un excelente método de suministro de oxígeno de manera no invasivo (1) (2). En pacientes adultos este sistema permite entregar el aire calentado y humidificado pudiendo generar flujos hasta 50 litros/minutos, logrando así una reducción del espacio muerto y la generación de un cierto grado de presión positiva de fin de espiración(3) (4). Esta terapia es muy bien tolerada por los pacientes con insuficiencia respiratoria aguda y se ha convertido en un dispositivo de suministro de oxígeno altamente eficaz en la población adulta.
La Tomografía de Impedancia Eléctrica (TIE) es un método no ionizante, no invasivo, que se realiza en la cabecera de la cama donde se observan los cambios de bioimpedancia relacionados con diferentes volúmenes pulmonares y situaciones patológicas, además se pueden controlar estas variables en diferentes regiones del pulmón.
Se ha encontrado una muy buena correlación entre los cambios en la impedancia al final de la espiración (ΔEELI) y cambios en el volumen al final de la espiración (VTE), que serían equivalentes a la capacidad residual funcional(CRF). Por lo tanto nos parece que es un buen método para la evaluación y monitoreo de la aplicación de la terapéutica de HFNC.
► Caso clínico
Paciente masculino de 81 años de edad que ingresó a la Unidad de Cuidados Intensivos por neumonía grave de la comunidad. Presentaba como antecedentes cáncer de próstata, prótesis de rodilla bilateral y osteomielitis.
Al ingreso a la unidad, el paciente se encontraba con insuficiencia respiratoria aguda hipoxémica (IRA Tipo 1), con falla hemodinámica, por lo cual se colocaron drogas inotrópicas para el tratamiento hemodinámico y se comenzó con ventilación mecánica no invasiva (VNI) con respirador Evita XL Dräger. Se le adicionó un sistema de humidificación activa Fisher & Paykel MR810 para acondicionar el gas entregado.
A las 24 horas de su ingreso se encontraba febril persistente con soporte ventilatorio no invasivo con inestabilidad hemodinámica y leve mejoría en el intercambio gaseoso. Se realizó tomografía de tórax donde se observó infiltrado en lóbulo superior y medio derecho. (Figura 1)
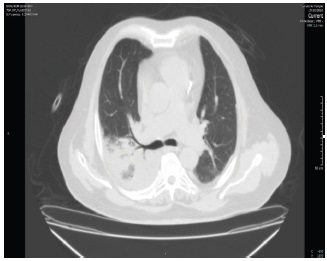 | 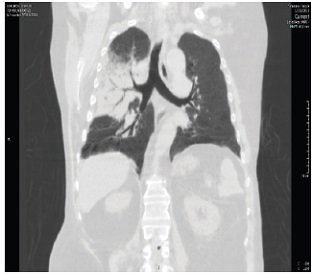 |
| Figura 1. TAC de tórax: infiltrado en lóbulo superior medio y derecho | |
A las 48 horas el paciente presentaba estabilidad hemodinámica con drogas inotrópicas en descenso, con intolerancia a la ventilación no invasiva por lo cual se procedió a discontinuar con la ventilación no invasiva y realizar tratamiento convencional con oxígeno por máscara de tipo Venturi con una fracción inspirada de oxigeno (FiO2) de 50% con un flujo de oxígeno a 12 litros/minuto con una saturación de oxígeno de 90-91%.
Luego, se colocó el TIE Pulmovista Drager para realizar monitoreo respiratorio avanzado. Se aplicó el cinturón entre el 4º y el 6º espacio intercostal. Al colocar el TIE se observó en la distribución por capas que la zona Nº 1 (anterior) y Nº 4 (posterior) mostraba escaso cambio de impedancia, observándose mayores cambios en la región medial interpretándose como una caída de la capacidad residual funcional. (Figura 2)
 |
| Figura 2: TIE con cambios de impedancia en las zonas anteriores y posteriores durante la aplicación de oxígeno con sistema Venturi. |
A los treinta minutos del retiro de la ventilación no invasiva y ya con el tratamiento convencional el paciente presentaba una saturación de oxígeno de 80 %, mostrándose disneico, con taquipnea (38 respiraciones por minuto), por lo tanto se decide continuar tratamiento respiratorio con HFNC tipo Optiflow ™ Fisher & Paykel tamaño mediano (M) y sistema de humidificación activa Fisher & Paykel MR810 con un nivel III, con buena tolerancia por parte del paciente. (Figura 3)
 |
| Figura 3: paciente con HFNC. |
Se inició el tratamiento con una FiO2 de 100% y un flujo inspiratorio de 50 l/m con una marcada mejoría evaluada por la disminución del trabajo respiratorio, caída de la frecuencia respiratoria a 25 ciclos por minuto, mayor confort y mejoría en la oxigenación (saturación de oxígeno 96 – 97%).
A las 72 horas de su ingreso y evidenciando mejoría clínica y gasométrica se intenta retirar HFNC, colocando al paciente con oxígeno con máscara tipo Venturi con FiO2 50%, observándose una caída drástica del ΔEELI global acompañado de caída de la saturación por debajo de 86 %, sospechando caída de la capacidad residual funcional secundario a la pérdida de presión positiva de fin de espiración obtenida por la HFNC. (Figura 6)
Se retoma inmediatamente la terapéutica con HFNC mejorando nuevamente los parámetros clínicos, gasométricos y con aumento en los volúmenes pulmonares mostrado por el TIE.
Una vez estabilizado los parámetros clínicos y gasométricos se intenta disminuir el flujo inspiratorio de 50 L/m a 40 l/m y posteriormente a 30 l/m. En el monitoreo con el TIE se observó que a medida que el flujo inspiratorio fue bajando también fue bajando el subrogante de la capacidad residual funcional. Permitiendo seleccionar el flujo inspiratorio ideal para este paciente que fue de 50 l/m. (Figura 4).
Durante 48 horas se fue ajustado el flujo inspiratorio con el monitoreo del TIE llegando a 20 l/m con una FiO2 del 40% con una saturación de oxígeno de 96%, por lo tanto se decidió retirar el dispositivo y colocar oxígeno por máscara tipo Venturi con buena evolución. Al sexto día de internación recibe el alta de la unidad de cuidados críticos a la sala general con posterior alta sanatorial sin secuelas respiratorias.
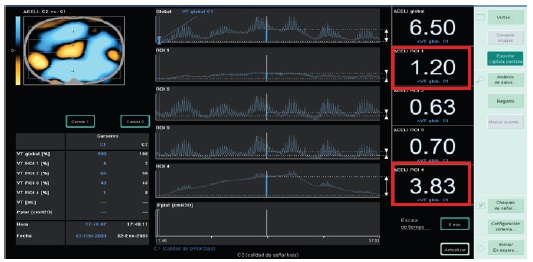 |
| Figura 4: TIE con mejoría de la distribución regional y global luego de la aplicación HFCN. |
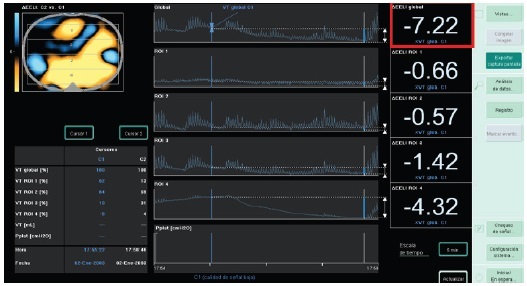 |
| Figura 5: TIE con cambios negativos luego del retiro de la HFNC. |
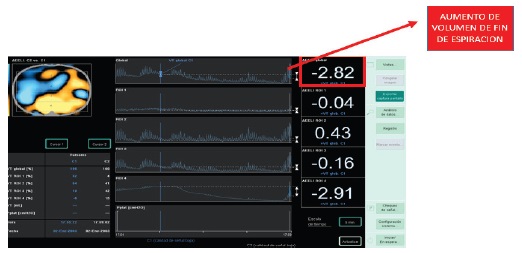 |
| Figura 6: TIE con aumento del volumen de fin de espiración luego de restituir la HFNC. |
► Discusión
La administración de oxigenoterapia es el tratamiento habitual en pacientes que presentan insuficiencia respiratoria hipoxémica. Recientemente ha tomado importancia la aplicación de oxigenoterapia a alto flujo a través de cánulas nasales.
La aplicación de la tomografía por impedancia eléctrica es un método de monitoreo poco aplicado a las terapias no invasivas como es HFNC. Esta herramienta de monitoreo no invasiva nos permitió confirmar suposiciones sobre los efectos fisiológicos que provee el tratamiento con HFNC.
El sistema de HFNC colocado a pacientes con alta demanda ventilatoria como fue el paciente reportado, muestra una disminución en su frecuencia respiratoria, se cree que este efecto es solo por una disminución en el espacio muerto, y que no influiría en el volumen corriente y el volumen minuto por ser un sistema abierto.
Esta afirmación comienza a desvanecer cuando Itagaki et al (5), realiza una trabajo con plestimografia y muestra una reducción del volumen minuto a expensas de una supuesta redistribución del gas alveolar.
Pham et al (6) observó la presencia de presión positiva al final de la espiración con el sistema HFNC, este fenómeno no estaba del todo claro en la literatura, se pudo comprobar en nuestro paciente monitorizado con TIE que al aumentar los flujos inspiratorios presentaba una mejor redistribución del gas inspirado evidenciando un aumento de la impedancia correlacionando con una aumento en la capacidad residual funcional.
Este efecto también reportado por Riera et al (7), donde evalúa la aplicación de HFNC con TIE en los pacientes en diferentes posiciones, nos permite coincidir en los resultados y poder inferir que este aumento en la capacidad residual funcional trae aparejado una reducción de las atelectasias basales producidas por el posicionamiento y la baja en el volumen corriente, por ende esta situación aumentaría el trabajo respiratorio aumentando aún más la demanda ventilatoria.
Como se demostró en el caso reportado la aplicación de HFNC produce un aumento de la capacidad residual funcional disminuyendo estas áreas atelectasias con una mejoría del trabajo respiratorio.
El TIE que permite monitorizar este efecto y seleccionar el flujo inspiratorio correspondiente ajustando el efecto terapéutico con el confort del paciente lo que incide en el éxito de la terapéutica planteada.
Fisiológicamente, el flujo inspiratorio no es constante y el VT varía respiración por respiración (8)(9). La FIO2 actual no es estable durante el suministro de oxígeno a bajo flujo(10).
Con HFNC, los pacientes reciben principalmente el gas entregado a través de las puntas nasales, y el flujo entregado es mucho mayor que con los sistemas convencionales de suministro de oxígeno: Durante HFNC, especialmente a alto flujo, FIO2 real fue cerca de FIO2 calculado (11).
En este paciente en particular se pudo evidenciar este efecto fisiológico de manera objetiva con el cálculo de la relación PaO2/FiO2 (gráfico 2). Se observa como en función del tiempo se puede ir descendiendo la FIO2 y se correlaciona con un aumento en la relación de la PaO2/FIO2.
A medida que se redujo la FIO2 fue mejorando la PaFIO2, esto podría relacionarse a la presencia de menores áreas de atelectasias por reabsorción.
Se puede observar que el tratamiento con HFNC se suspende con un nivel de PaFiIO2. por encima de los 250 con buena tolerancia clínica.
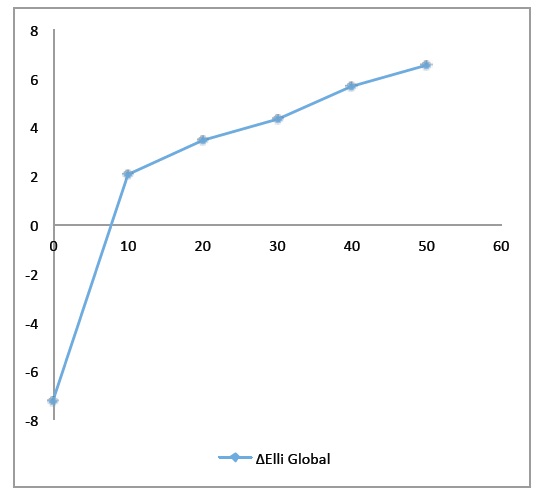 |
| Gráfico 1: se observó descenso del ΔEELI global a medida que se disminuía el flujo inspiratorio. Luego se midió sin flujo inspiratorio adicional evidenciándose caída del ΔEELI global. |
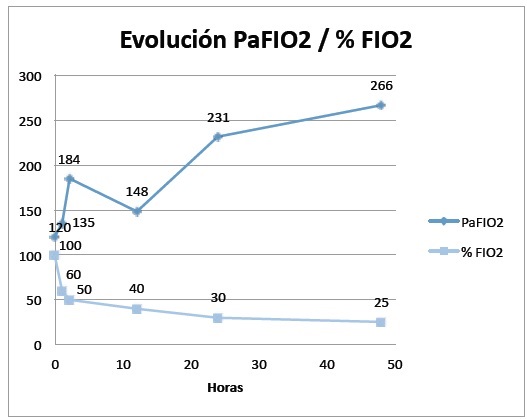 |
| Gráfico 2: se observó un aumento progresivo de la PaFIO2 dentro de las 48 horas de aplicación |
► Conclusión
El HFNC es una intervención que está tomando un protagonismo relevante en el tratamiento de la falla respiratoria hipoxémica.
El monitoreo no invasivo como es la TIE nos proporciona una herramientas eficaz para una correcta selección y dosificación en la forma de aplicación de este novedoso instrumento de administración de oxígeno.
Con esta guía se pudo evidenciar una ganancia y redistribución del volumen pulmonar como así también un aumento de la capacidad residual funcional, los cual justificaría la mejoría clínica de este paciente.