Introducción
El dolor crónico es una de las enfermedades humanas más debilitantes y representa una carga social y económica para nuestra sociedad. Se están realizando grandes esfuerzos para comprender los mecanismos moleculares y celulares subyacentes a la fisiopatología de la transducción del dolor.
Es particularmente notable que algunos tipos de dolor crónico, como la migraña, muestran un dimorfismo sexual notable, siendo hasta tres veces más frecuente en las mujeres que en los hombres. Esta prevalencia de género en la migraña parece estar relacionada con las diferencias sexuales que surgen tanto de factores gonadal como genéticos.
De hecho, la funcionalidad de los sistemas somatosensorial, inmune y endotelial parece modulada por las hormonas sexuales, así como por los genes ligados a X expresados ??diferencialmente durante el desarrollo. Aquí, revisamos los datos actuales sobre la modulación de la funcionalidad del sistema somatosensorial por las hormonas gonadales.
Aunque todavía es un área que requiere una intensa investigación, hay evidencia que sugiere una regulación directa de la actividad nociceptora por parte de las hormonas sexuales a nivel transcripcional, traslacional y funcional.
Se están acumulando datos sobre el efecto de las hormonas sexuales en los canales de TRP, como TRPV, que contribuyen de manera fundamental a la excitabilidad y sensibilización de los nociceptores en la migraña y otros síndromes de dolor crónico.
Estos datos sugieren que la modulación de la expresión y / o actividad de los canales TRP por las hormonas gonadales proporciona nuevas vías para la intervención con fármacos que pueden ser útiles para atacar el dimorfismo sexual observado en la migraña.
Resumen
La investigación revela un mecanismo potencial para la causalidad de la migraña que podría explicar por qué las mujeres contraen más migrañas que los hombres. El estudio, publicado en Frontiers in Molecular Biosciences, sugiere que las hormonas sexuales afectan las células alrededor del nervio trigémino y los vasos sanguíneos conectados en la cabeza, con los estrógenos, en sus niveles más altos en las mujeres en edad reproductiva, que son particularmente importantes para sensibilizar estas células a desencadenantes de migraña.
El hallazgo proporciona a los científicos una nueva ruta prometedora para tratamientos personalizados para pacientes con migraña.
"Podemos observar diferencias significativas en nuestro modelo experimental de migraña entre hombres y mujeres y estamos tratando de comprender los correlatos moleculares responsables de estas diferencias", explica el profesor Antonio Ferrer-Montiel de la Universitas Miguel Hernández, España. "Aunque este es un proceso complejo, creemos que la modulación del sistema trigeminovascular por hormonas sexuales juega un papel importante que no se ha abordado adecuadamente".
Ferrer-Montiel y su equipo revisaron décadas de literatura sobre las hormonas sexuales, la sensibilidad a la migraña y las respuestas de las células a los desencadenantes de la migraña para identificar el papel de las hormonas específicas.
Algunos (como la testosterona) parecen proteger contra las migrañas, mientras que otros (como la prolactina) parecen empeorar las migrañas. Lo hacen haciendo que los canales iónicos de las células, que controlan las reacciones de las células a los estímulos externos, sean más o menos vulnerables a los desencadenantes de la migraña.
Algunas hormonas necesitan mucha más investigación para determinar su función. Sin embargo, el estrógeno se destaca como un candidato clave para comprender la aparición de migraña. Primero se identificó como un factor por la mayor prevalencia de la migraña en las mujeres que menstrúan y la asociación de algunos tipos de migraña con los cambios relacionados con el período en los niveles de la hormona.
La evidencia del equipo de investigación ahora sugiere que los estrógenos y los cambios en los niveles de estrógenos sensibilizan a las células alrededor del nervio trigémino a los estímulos. Eso hace que sea más fácil desencadenar un ataque de migraña.
Sin embargo, Ferrer-Montiel advierte que su trabajo es preliminar. El papel del estrógeno y otras hormonas en la migraña es complejo y se necesita mucha más investigación para comprenderlo. Los autores enfatizan la necesidad de estudios longitudinales enfocados en la relación entre las hormonas menstruales y las migrañas. Su trabajo actual se basa en modelos in vitro y animales, que no son fáciles de traducir a los pacientes con migraña humana.
No obstante, Ferrer-Montiel y sus colegas ven un prometedor futuro para la medicación para la migraña en sus hallazgos actuales. Tienen la intención de continuar su investigación utilizando modelos preclínicos basados ??en humanos que reflejen mejor a pacientes reales.
"Si tiene éxito, contribuiremos a una mejor medicina personalizada para la terapia de migraña", dice.
La investigación es parte de una colección de artículos especiales sobre las proteínas de la membrana celular como objetivos para las drogas.
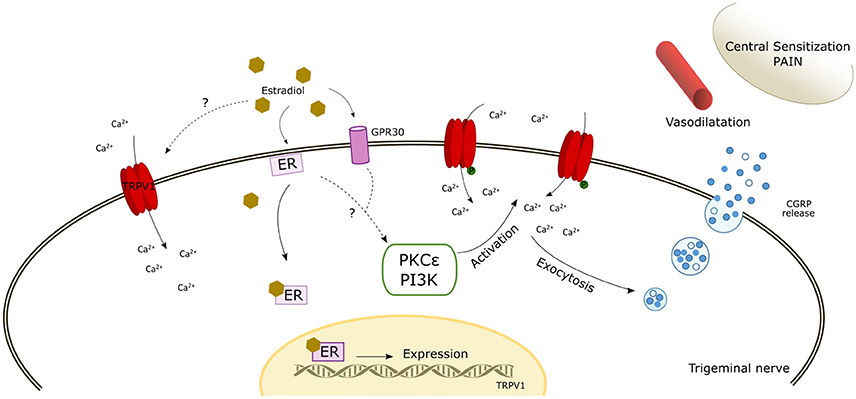
Figura: Diagrama esquemático de los posibles mecanismos de acción del TRPV1 que modula los estrógenos. El esquema refleja una posible activación directa por estradiol. Además, la interacción del estradiol con los receptores de estrógenos (ER y GPR30) puede inducir la expresión de TRPV1 y probablemente activar las vías de señalización intracelular que fosforilan TRPV1 induciendo su expresión de membrana y su activación / sensibilización. El aumento del calcio intracelular mejora la liberación de αCGRP, que induce vasodilatación craneal, sensibilización del trigémino y dolor. ER, receptor de estrógeno; PKCε, proteína cinasa C épsilon; PI3K, Fosfatidilinositol-4,5-bisfosfato 3-quinasa.
Conclusiones
No hay duda sobre la existencia de una diferencia de sexo en las condiciones de dolor crónico, como la migraña, donde la prevalencia en las mujeres es dos o tres veces mayor que en los hombres.
Aunque los mecanismos moleculares y celulares específicos que subyacen a este dimorfismo sexual todavía están bajo intensa investigación, parece claro un papel fundamental de las hormonas sexuales que regulan el sistema somatosensorial.
Se creía que las hormonas sexuales actuaban principalmente para regular el sistema inmune, pero la evidencia se está acumulando sobre un papel directo que modula la señalización de los nociceptores. Esta modulación aparece mediada por la acción de estas hormonas en los canales de thermoTRP, como TRPV1, TRPA1, TRPM3, TRPV4 y TRPM8, y probablemente otros que aún no se han investigado. Las hormonas sexuales pueden regular la expresión de estos canales, actuando a nivel transcripcional y / o su actividad de canal y / o a través de la activación de vías de señalización intracelulares que sensibilizan su actividad.
Comprender el papel de las hormonas sexuales que modulan el sistema somatosensorial y desentrañar su impacto en la excitabilidad del nociceptor a largo plazo que subyace al dolor crónico allanará el camino al diseño y desarrollo de terapias nuevas y más eficientes que tengan en cuenta las diferencias sexuales en la percepción del dolor.
Sin embargo, debe tenerse en cuenta que las hormonas sexuales pueden no ser las únicas en determinar el dimorfismo sexual en el dolor de migraña, ya que este es un fenómeno muy complejo que involucra mecanismos dependientes de la gónada e independientes que muy probablemente se complementan en la definición de diferencias de sexo en la migraña y los trastornos de dolor crónico.