Introducción
La carcinomatosis peritoneal (CP) ocurre en el 10% al 40% de las enfermedades malignas gastrointestinales, ya sea en la presentación inicial o en la recidiva de la enfermedad [1-3]. En años recientes se ha hecho un progreso alentador en el tratamiento de pacientes con metástasis peritoneal, con el uso de la cirugía de citorreducción (CCR) y la quimioterapia hipertérmica intraperitoneal (QHIP). Un ensayo randomizado y varios ensayos prospectivos de cohorte, han mostrado mejoras en la sobrevida libre de enfermedad y en la sobrevida global, para aquellos pacientes sometidos a CCR + QHIP, sobre la cirugía paliativa y/o sólo la quimioterapia sistémica [4-7]. No obstante, la CCR + QHIP se ha asociado con considerable morbilidad. Adicionalmente, a pesar de intentar seleccionar a que pacientes realizar la CCR + QHIP, existe una tasa de irresecabilidad que va del 7% al 25% [4,5,8]. Por lo tanto, la identificación de los pacientes que más probablemente podrían beneficiarse con ese abordaje quirúrgico en el escenario preoperatorio es deseable.
El Índice de Cáncer Peritoneal (ICP) es un sistema de puntuación que cuantifica la severidad de la CP. La extensión de la enfermedad es puntuada sobre una escala, con un valor máximo de 39, mediante la división del abdomen en 13 regiones distintas, como lo describieron Harmon y Sugarbaker [9]. El ICP ha mostrado que predice la habilidad del equipo quirúrgico para efectuar una citorreducción completa, lo que constituye una de las principales variables pronósticas en la sobrevida. Los pacientes con neoplasias mucinosas del apéndice y cáncer colorrectal sometidos a citorreducción completa, han mostrado recientemente tasas de sobrevida a 5 años del 74% al 85% y del 17% al 45%, respectivamente [4,6,10]. Eso se comparó con las tasas de sobrevida a 5 años de 24% y 0% para la citorreducción incompleta en las neoplasias mucinosas apendiculares [10] y en pacientes con cáncer colorrectal [4]. Asimismo, el ICP ha demostrado ser un indicador pronóstico independiente para la sobrevida a largo plazo [11-13], aún en presencia de citorreducción completa [8,13].
La estadificación preoperatoria es realizada más frecuentemente utilizando la tomografía computada (TC). Un taller internacional reciente sobre malignidad de la superficie peritoneal, ideó una declaración de consenso de expertos concluyendo que las TC con contraste son la modalidad preferida para evaluar la aptitud del paciente para la CCR [14]. Sin embargo, la TC ha sido identificada como un pobre predictor del ICP intraoperatorio (oICP) [15-17], particularmente para lesiones más pequeñas de 0,5 cm, en donde la sensibilidad ha sido reportada entre 11% y 28%, comparado con 90% y 94% para lesiones mayores a 0,5 cm [15,17].
El propósito de este estudio es identificar si hay alguna característica presente en la TC abdominopelviana preoperatoria, que pueda predecir confiablemente la irresecabilidad en los pacientes con CP.
Métodos
Selección de pacientes
Entre 2007 y 2011, 15 pacientes consecutivos con CP que fueron determinados como irresecables (completitud del puntaje de citorreducción 2 (CC-2]), después de la evaluación intraoperatoria, fueron emparejados con 15 pacientes sometidos a citorreducción completa (CC-0). Los casos fueron apareados basados en el oICP y en el tipo anatomapatológico. Todos los pacientes fueron operados en la Universidad de Calgary por 1 de los 2 cirujanos oncólogos (W.T y L.M). Preoperatoriamente, aquellos pacientes con CP y un buen estado funcional, sin evidencia de enfermedad a distancia, fueron considerados para el tratamiento con CCR + QHIP. Las investigaciones preoperatorias incluyeron examen físico; colonoscopía completa; TC de tórax, abdomen y pelvis; y TC por emisión de positrones de todo el cuerpo. La mayoría de los pacientes fue discutida en un comité multidisciplinario tumoral antes de la cirugía. Todos los pacientes antes de la cirugía brindaron un consentimiento informado. Los datos relacionados con el paciente, tumor y factores de tratamiento perioperatoriio, fueron recolectados y mantenidos en una base prospectiva de datos. El Alberta Cancer Research Ethics Committee aprobó este estudio.
Cirugía de citorreducción
Para todos los pacientes en los que se intentó la CCR, la extensión de la CP fue calificada intraoperatoriamente utilizando el ICP, sobre una escala desde 0 a 39, como lo reportaron Harmon y Sugarbaker [9]. El ICP no fue usado como un criterio de selección por el cual los pacientes podían ser sometidos a CCR. No obstante, aquellos pacientes en los que se halló en la laparotomía que tenían enfermedad comprometiendo los ganglios linfáticos retroperitoneales o periaórticos, enfermedad invasiva involucrando la tríada portal, compromiso extenso del intestino delgado, metástasis hepáticas no esperadas u otras estructuras no resecables, no fueron sometidos a CCR + HQIP. Toda la cirugía citorreductora incluyó la resección de todos los depósitos visibles de tumor peritoneal, excepto cuando esas resecciones podrían comprometer funciones vitales. Al término de la cirugía, el puntaje de CC fue registrado como lo describieron Harmon y Sugarbaker [9]: CC-0 (sin tumor residual macroscópico); CC-1 (depósitos de tumor residual < 2,5 mm de diámetro); CC-2 (depósitos de tumor residual > 2,5 mm de diámetro). Los pacientes con puntaje CC-2 no fueron sometidos a quimioterapia intraperitoneal.
Evaluación radiológica
Las tomografías computadas de los pacientes incluidos, aumentadas con contraste intravenoso y oral, fueron interpretadas por dos cirujanos oncólogos experimentados, sin conocimiento de los casos, que realizan cada uno más de 30 cirugías de citorreducción por año. Las TC habían sido efectuadas en diferentes sitios, porque muchos pacientes tenían investigaciones con imágenes antes de ser derivados al hospital en donde se desempeñan los autores de este trabajo, Todas las imágenes habían sido reconstruidas con intervalos de 5 mm y fueron leídas en una estación de trabajo digital. La mediana del tiempo entre la TC y la CCR fue de 2 meses y 9 días. Si el cirujano consideraba que el paciente era candidato para la cirugía en la consulta clínica inicial, basado en el criterio mencionado anteriormente, no se requería una repetición de la TC más cercana a la fecha de la cirugía. Después de revisar ciegamente cada TC de los pacientes con un orden al azar, los cirujanos consideraron el ICP estimado, que fue calculado utilizando la misma escala para calcular el oICP. También documentaron si habían identificado otros factores de preocupación (obstrucción intestinal, ascitis, linfadenopatía retroperitoneal, compromiso de la pared lateral de la pelvis, compromiso portal, hidrouréter bilateral, metástasis en el parénquima hepático, metástasis pulmonares) y si consideraban que el paciente era técnicamente resecable (consenso técnico). La probabilidad de resecabilidad fue calificada con la escala de Likert, con valores yendo desde 0 a 5, siendo 0 no resecable y 5 definitivamente resecable. Después de eso, se le brindó al cirujano las características del paciente y del tumor, incluyendo edad, patología primaria, intervalo libre enfermedad, administración de quimioterapia sistémica neoadyuvante y respuesta a la quimioterapia. Con la información adicional, el cirujano usó la misma escala de 5 puntos para registrar si consideraba que el paciente era resecable y si intentaría una CCR (consenso clínico).
Análisis estadístico
Los análisis descriptivos son presentados como medianas y rangos para los datos continuos y frecuencia y porcentajes para las variables categóricas. Las comparaciones se hicieron usando la prueba U de Mann-Whitney y la prueba signed-rank de Wilcoxon para los datos cuantitativos, y la prueba exacta de Fisher para los datos categóricos. Todas las pruebas fueron de 2 lados con un nivel de significación ajustado en P < 0,05. Todos los análisis fueron realizados utilizando el programa SPSS, versión 21.0 (IBM Corp, Armonk, NY).
Resultados
Pacientes
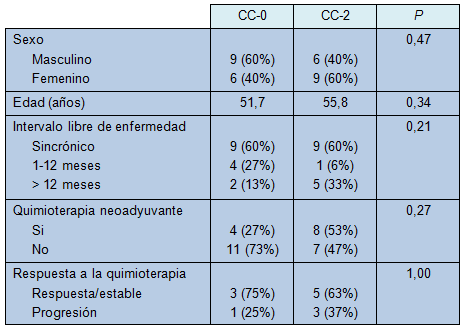
Se seleccionó un total de 30 pacientes para este estudio. Las cohortes irresecable y resecable fueron integradas cada una con 15 pacientes y fueron apareadas por casos, por ICP y patología. Cada grupo consistió de 8 pacientes con cánceres colorrectales, 1 con cáncer apendicular de alto grado, 3 con cánceres apendiculares de bajo grado, 1 con mesotelioma y 2 con adenocarcinoides apendiculares. No hubo diferencias entre ambos grupos (Tabla 1)
• TABLA 1: Comparación de datos clínicos y demográficos para los grupos con citorreducción completa (CC-0) e irresecable (CC-2)
Exactitud de la TC-ICP
En comparación con el oICP, la TC-ICP subestimó significativamente la verdadera carga de la enfermedad (mediana del oICP = 39, rango intercuartilar [RIC] 24,75 a 30); mediana de la TC-ICP = 25,5, RIC 11,25 a 36,75; P = 0,003). No obstante, a pesar de la subestimación, parece haber una buena correlación (r2 = 0,67). La TC-ICP no fue mayor en los pacientes no resecables (mediana de CC-2 CT-ICP = 23, RIC 12 a 30; mediana de CC-0 TC-ICP = 27, RIC 7 a 39; P = 0,851).
Predictibilidad de la TC-ICP
Al menos una característica preocupante en la imagen fue vista en el 87% de los pacientes resecables y en el 93% de los irresecables (P = 1,00). Ninguna característica preocupante se asoció con la irresecabilidad (Tabla 2). Hubo un total de 8 pacientes con 2 o más características preocupantes identificadas en la TC, de los cuales 7 fueron del grupo no resecable (CC-2 = 87,5%; CC-0 = 12,5%; P = 0,04). De los 22 pacientes que tuvieron menos de 2 características preocupantes, solamente 8 (36,4%) fueron del grupo no resecable. Cuando se usaron sólo las características de las imágenes (consenso técnico), la mediana de la probabilidad de los puntajes de resecabilidad fue similar entre los pacientes con citorreducción completa (CC-0 = 2, RIC 2 a 4) y los pacientes irresecables (CC-2 = 2, RIC 2 a 3; P = 0,76). Después de la adición de las características clínicas (consenso clínico), la mediana de la probabilidad de los puntajes de resecabilidad se mantuvo similar entre la citorreducción completa (CC-0 = 2, RIC 1 a 3) y los pacientes irresecables (CC-2 = 2, RIC 1 a 3; P = 0,93).
Comentarios
Este estudio con casos apareados comparó las TC preoperatorias entre los pacientes con CP, que intraoperatoriamente se consideraron irresecables, con aquellos que fueron sometidos a una citorreducción completa. Se emplearon 2 cirujanos oncólogos para interpretar las TC preoperatorias en lugar de radiólogos, porque habitualmente la última decisión de operar es del cirujano. Aunque los radiólogos son una parte invaluable del equipo multidisciplinario necesario para esa difícil población de pacientes, no siempre están presentes cuando se toma la decisión de operar.
Varios centros usan actualmente el oICP como un criterio de exclusión. no sometiendo a pacientes que tienen un ICP mayor de 20 a una CCR + HQIP. Adicionalmente, varios sistemas pronósticos de estratificación han sido desarrollados para ayudar a determinar que pacientes son candidatos para la CCR + HQIP.
Desafortunadamente, muchos están basados en datos que sólo pueden obtenerse al momento de la cirugía [18,19]. La habilidad para determinar con certeza quién podría beneficiarse más con la cirugía, en el escenario preoperatorio, podría potencialmente preservar a ciertos pacientes de una operación innecesaria. Pocos estudios se han enfocado en los resultados basados en el ICP preoperatorio, determinado por la imagen de TC. Pelz y col., realizaron uno de esos estudios en donde reportaron un puntaje de severidad de la enfermedad peritoneal (PSEP) que tenía la habilidad de separar pacientes con CP de origen colónico en grupos pronósticos. Usaron síntomas clínicos, ICP preoperatorio y grado histológico, para separar a los pacientes en 1 de 4 grupos [20]. Se encontró que aquellos pacientes con el puntaje más alto tenían la peor sobrevida global, independientemente de si la CCR + HQIP había sido realizada. Desafortunadamente, los síntomas específicos en los pacientes no fueron recolectados prospectivamente en la presente cohorte, haciendo que el análisis del PSEP esté más allá del alcance de este estudio. Los sistemas de puntuación pronóstica preoperatoria tienen un tremendo potencial en los pacientes con CP. Sin embargo, en la actualidad, el predictor con mayor fuerza de la sobrevida a largo plazo, es la habilidad para realizar una citorreducción completa.
Varias regiones anatómicas, si están comprometidas con metástasis peritoneales, pueden impedir la habilidad para alcanzar una citorreducción completa. Ellas incluyen el pedículo porto hepático, retroperitoneo, ganglios linfáticos periaórticos, pared lateral de la pelvis y compromiso extenso del intestino delgado. Las CP menores de 0,5 cm no son comúnmente identificadas en la TC, en donde la sensibilidad puede ser tan baja como el 11% [15]. El intestino delgado puede estar subrepresentado en la TC preoperatoria, en donde se ha reportado una tasa de falsos negativos tan alta como el 35% [16]. La evidencia de obstrucción del intestino delgado en la imagen preoperatoria, es indicativa de un proceso más infiltrativo de la enfermedad, que puede limitar una citorreducción completa [9]. No obstante, si el área de preocupación está limitada a una pequeña sección que puede ser incluida con seguridad en una resección intestinal, una citorreducción completa es aún alcanzable. Los resultados del presente estudio muestran que la presencia de obstrucción intestinal no se asoció con irresecabilidad. Los autores hallaron que ninguna característica preocupante individual en las imágenes se asoció con la imposibilidad de realizar una citorreducción completa. Sin embargo, 2 o más características preocupantes, vistas en las imágenes preoperatorias, parecen asociarse con la irresecabilidad y 3 características preocupantes se vieron sólo en el grupo no resecable. Cuando se brindó un puntaje de probabilidad global de resecabilidad, basado solamente en las TC, no hubo diferencia entre los pacientes resecables e irresecables. Aún con el conocimiento añadido de los factores clínicos, el resultado permaneció igual. Eso subraya las dificultades encontradas por los cirujanos mientras intentan determinar si un paciente es potencialmente resecable, basado en una combinación de imágenes y características clínicas.
Las limitaciones de este estudio incluyen el pequeño tamaño de la muestra y el hecho de que los 2 cirujanos leyendo las TC fueron los mismos que realizaron las operaciones. A pesar de que el estudio tiene sólo 30 pacientes, es comparable con estudios previos en la literatura evaluando las TC preoperatorias. Adicionalmente, las cifras son limitadas porque se aparearon pacientes resecables e irresecables basado en el oICP y el tipo patológico. El conocimiento de la decisión previa de los cirujanos de operar fue minimizado por haber transcurrido de 1 a 6 años entre la cirugía y la revisión ciega de las TC. Asimismo, cada uno de los 2 cirujanos realiza más de 30 casos de citorreducción por año, haciendo menos probable que la TC de un paciente individual pudiera ser reconocida. Finalmente, se podría argumentar que una mediana de 2 meses entre la imagen preoperatoria y la cirugía es un tiempo prolongado. Los autores no repitieron las TC en las semanas previas a la cirugía, cuando el paciente fue considerado un candidato quirúrgico en la consulta inicial.
En conclusión, los autores hallaron que la TC-ICP subestima el oICP. La revisión ciega hecha por 2 cirujanos experimentados reveló que 2 o más características preocupantes en las imágenes de TC parecen estar asociadas con un riesgo más alto de irresecabilidad en los pacientes con CP. No obstante, ninguna característica específica en las imágenes excluye a un paciente de un intento de citorreducción.
♦ Comentario y resumen objetivo: Dr. Rodolfo D. Altrudi