El hipertiroidismo subclínico endógeno, definido como la presencia de niveles normales de T4 y T3 libres circulantes y niveles bajos de TSH, es una entidad clínica común que a menudo está causada por las mismas etiologías de la mayoría de los casos de hipertiroidismo manifiesto: la enfermedad de Graves, el bocio multinodular tóxico y los nódulos tiroideos solitarios de funcionamiento autónomo. El HS ha sido asociado con mayor riesgo de fibrilación auricular y mortalidad, disminución de la función mineral ósea en las mujeres posmenopáusicas y síntomas leves de hipertiroidismo. El tratamiento del HS sigue siendo tema de debate, dada la falta de trabajos prospectivos, aleatorizados y controlados que muestren un beneficio clínico con restauración del estado eutiroideo. Sin embargo, parece razonable tratar a los individuos de mayor edad que tienen niveles de TSH sérica menores de 0,1 mU/L y ciertos pacientes de alto riesgo, aún con niveles séricos de TSH que estén entre 0,1 y el límite inferior de la normalidad.
Presentación del caso
Una mujer de 75 años presenta pruebas de la función tiroidea anormal, la cual fue realizada como screening por su médico de atención primaria. La paciente es derivada al especialista para su evaluación. Tiene antecedentes de dislipidemia y diabetes de tipo 2. No tiene antecedentes personales ni familiares de enfermedad tiroidea ni de irradiación del cuello. Su examen físico es normal excepto por un agrandamiento bilateral nodular de la glándula tiroides, de un tamaño estimado de 40 g. Los resultados de las pruebas funcionales tiroideas son los siguientes: T4 libre, 1,3 ng/dL; T3, 13 ng/dL y TSH, 0,13 mU/L. La ecografía tiroidea revela un agrandamiento bilateral de la glándula con múltiples nódulos isoecoicos e hiperecoicos, de 1 a 3 cm de tamaño. Los nódulos tienen aspecto espongiforme y presentan un halo ecolúcido. El centellograma con II23 muestra un agrandamiento bilateral de la glándula con múltiples áreas de mayor y menor captación del trazador, coincidente con bocio multinodular. La captación de I123 a las 24 horas fue del 22%. La densitometría ósea realizada 2 años antes mostró osteopenia en la columna lumbar y la cadera
Introducción
Esta anciana presenta HS, la forma más leve de hipertiroidismo, definida por la presencia de un nivel de TSH bajo o indetectable con valores de T4 y T3(o T3 libre) normales. El HS no fue considerado como una entidad clínica hasta el advenimiento de los análisis de TSH de segunda y tercera generación, hacia fines de la década de 1980, que hicieron posible diferenciar los valores bajos de los normales. La etiología del HS puede dividirse en dos categorías: exógena (HS debido a la ingestión intencional o involuntaria de dosis supresoras de hormona tiroidea) y, endógena (HS causado por condiciones infrecuentes que llevan a la tirotoxicosis, como la enfermedad de Graves, el bocio multinodular tóxico, los nódulos solitarios de funcionamiento autónomo y diversas formas de tiroiditis).
La prevalencia del HS endógeno varía de acuerdo con el valor de TSH límite utilizado para definirlo. Por ejemplo, dice el autor, en el estudio NHANES III, la prevalencia fue 0,7% usando como límite 0,1 mU/L, y 3,2%, utilizando un límite de TSH de 0,4 mU/L. La prevalencia del HS también tiene una relación inversa con el consumo de yodo de la población, siendo más común cuando los alimentos son relativamente deficientes en yodo, lo que refleja la mayor prevalencia de nódulos tóxicos y de bocio multinodular tóxico en esas poblaciones.
Diagnóstico diferencial de una TSH sérica baja
Además del HS verdadero, en los pacientes con supresión aislada de la TSH sérica deben considerarse otros contextos clínicos: hipotiroidismo central, descenso fisiológico de la TSH al final del primer trimestre del embarazo y enfermedades graves. Por otra parte, los niveles bajos de TSH también pueden observarse en ancianos aparentemente sanos sin enfermedad tiroidea subyacente. En estos pacientes, la TSH baja puede deberse a una alteración del eje hipotálamo-hipófiso-suprarrenal, lo que puede ocurrir durante el envejecimiento.
Consideraciones clínicas
Para evaluar la importancia de las anormalidades de las pruebas de función tiroidea en esta paciente y decidir si requiere tratamiento, el autor propone considerar tres aspectos: evaluar los efectos adversos potenciales sobre sistema cardiovascular y esquelético, y la presencia o ausencia de síntomas o trastornos del humor, característicos de la tirotoxicosis. Debido a que el HS es, en realidad, una forma ”leve” del hipertiroidismo manifiesto, es lógico pensar que la evolución adversa potencial podría estar relacionada con el grado de supresión de TSH. Aunque esto no siempre puede ser el caso, un panel de especialistas llegó a la conclusión que los pacientes con TSH sérica inferior a 0,2 mU/L tienen mayor riesgo que los pacientes con niveles entre 0,2 y 0,5 mU/L.
Los más estudiados han sido los efectos negativos potenciales del HS sobre el sistema cardiovascular y el esqueleto. Aunque con menor detalle, también se ha examinado la presencia de síntomas y efectos del hipertiroidismo sobre el humor y la calidad de vida. El autor revisó los estudios sobre HS endógeno que han investigado estos temas, y presentó los que él consideró datos fundamentales para un tratamiento exitoso.
Efectos cardiovasculares del hipertiroidismo subclínico
Se ha comprobado que en los pacientes con HS, la hormona tiroidea también ejerce sus reconocidas acciones inotrópica, cronotrópica y relajante sobre el corazón y el árbol vascular, aumentando el gasto cardíaco y disminuyendo la resistencia vascular. Los pacientes tienen mayor frecuencia cardíaca promedio en las 24 horas y un estudio ha señalado que los pacientes con HS e hipertensión tenían mayor engrosamiento de la pared del ventrículo izquierdo que los pacientes con hipertensión sola. Sin embargo, en un estudio poblacional reciente con 1.510 individuos, el HS no se asoció con hipertrofia ventricular izquierda, como se observó en los pacientes con hipertiroidismo manifiesto.
También se analizaron los efectos deletéreos posibles del HS sobre las funciones sistólica y diastólica. Tres estudios comprobaron efectos mínimos o ausentes sobre la función sistólica y uno demostró un leve refuerzo de esa función. Otro trabajo informó un deterioro estadísticamente significativo de la función diastólica con disminución del flujo sanguíneo en la válvula mitral debido a un retardo en la relajación del ventrículo izquierdo, pero en otros dos estudios no se observaron alteraciones importantes. Aunque se han comprobado efectos deletéreos del HS subclínico sobre la tolerancia al ejercicio no hay datos sobre este problema en los pacientes con HS endógeno.
Debido a su importancia clínica, un aumento de la frecuencia de fibrilación auricular en pacientes con HS ha despertado mucho el interés. Algunos estudios comprobaron que los individuos con TSH inferior a 0,1 mU/L tenían un riesgo relativo (RR) de fibrilación auricular de 3,1 mientras que en los sujetos con 0,1 a 0,4 mU/L, el RR era de 1,6.
Varios estudios epidemiológicos han examinado el riesgo cardiovascular en pacientes con HS con conclusiones variadas.
Efectos del tratamiento sobre los indices cardiovasculares
Existen muy pocos estudios acerca de cuál es el impacto del tratamiento sobre las anormalidades cardiovasculares de los pacientes con HS. Uno de los primeros informes señaló que la cardioversión de la fibrilación auricular fracasó en cuatro de esos pacientes, pero luego de la normalización de la función tiroidea con yodo radioactivo o fármacos antitiroideos, un paciente pasó a tener ritmo sinusal normal en forma espontánea mientras que los otros tres respondieron favorablemente a la cardioversión. Otros estudios mostraron resultados similares.
En el caso aquí presentado, la paciente tenía diabetes tipo 2, dislipidemia y posiblemente coronariopatia; el autor no detectó arritmias en la paciente ni pruebas de esfuerzo patológicas. Aunque no hay datos que pertenezcan exclusivamente a pacientes con HS y enfermedad cardiovascular concomitante, el autor cree razonable asumir que el riesgo de mala evolución cardiovascular podría estar aumentado en personas que ya sufren una enfermedad cardíaca.
Efectos del hipertiroidismo subclínico sobre el esqueleto
El hipertiroidismo manifiesto aumenta el recambio óseo y es un factor de riesgo bien conocido de osteoporosis y fracturas. Esta observación ha motivado la realización de estudios sobre los efectos del HS sobre la integridad ósea. En mujeres posmenopáusicas, la densidad mineral ósea (DMO) es menor en todos los sitios en los que predomina el hueso cortical. Por el contrario, la DMO de las mujeres con HS parece ser normal, aunque los marcadores del recambio óseo, como la fosfatasa alcalina ósea, la piridinolina y la deoxipiridinolina urinarias se hallaron elevados en un grupo de mujeres premenopáusicas con HS cuyos valores de TSH fueron 0,4 mU/L o menos, comparados con las mujeres tratadas con fármacos antitiroideos cuyos niveles de TSH se mantuvieron dentro de los límites normales.
Solo unas pocas investigaciones han estudiado el riesgo de fracturas en pacientes con HS, y ninguno de ellos estudió exclusivamente una cohorte de mujeres con HS endógeno. En un informe sobre una cohorte de mujeres de 65 años o más, el riesgo de fractura vertebral fue 4 veces más elevado, y el de fractura de cadera fue 3 veces superior en las pacientes con valores de TSH sérica de 0,1 mU/L o menos, comparadas con las mujeres con valores normales de TSH sérica. Las mujeres con valores de TSH entre 0,1 y 0,5 mU/L no mostraron mayor riesgo de fractura. Sin embargo, aclara el autor, este estudio no distinguió el HS exógeno del endógeno. Por otra parte, debido a que no se informaron los valores de T4 y T3, es posible que algunas de las mujeres de la cohorte puedan tener más un hipertiroidismo manifiesto que un HS.
Efectos del tratamiento sobre el metabolismo óseo
Quizás la evidencia más importante del efecto del HS endógeno sobre la DMO proviene de los trabajos de intervención, aunque ninguno ha sido aleatorizado o controlado con placebo. En un estudio pequeño, se hizo el seguimiento prospectivo de 2 años de mujeres posmenopáusicas con HS, las que estaban divididas en dos grupos: el que recibió metimazol para normalizar la función tiroidea y el grupo no tratado. Al final del período de seguimiento, la DMO del antebrazo distal era estable y significativamente superior en el grupo tratado que en el control. En otro estudio, las mujeres posmenopáusicas con bocio multinodular e HS recibieron yodo radioactivo (en el caso que presentaran síntomas compresivos) o siguieron sin tratamiento si eran asintomáticas. Al final de los 2 años, la DMO permaneció estable en la columna vertebral en el grupo tratado y continuó disminuyendo en el grupo no tratado. Del mismo modo, la DMO de la cadera aumentó significativamente luego de 2 años de tratamiento pero cayó en el grupo control. En un pequeño estudio aleatorizado de mujeres premenopáusicas, la DMO basal fue algo diferente de la DMO de los controles, aunque no en forma significativa, comparados según la edad y no mejoró después de 6 meses de eutiroidismo.
Basado en estudios clínicos, el autor controló la continuidad de la pérdida ósea de la paciente, quien ya presentaba osteopenia en una densitometría realizada 2 años antes y considera razonable repetir el estudio cuando el HS ya haya sido detectado.
Síntomas y calidad de vida en el hipertiroidismo subclínico
Existen pocos estudios que evalúen la posibilidad de que el HS endógeno pudiese causar síntomas de hipertiroidismo leve o afecte la calidad de vida. Uno de los primeros estudios comparó 20 pacientes con hipertiroidismo manifiesto, 20 con “hipertiroidismo preclínico” y 20 controles eutiroideos. Los sujetos con HS tenían mayor grado de ansiedad, irritabilidad y disminución de la atención y concentración. Por otra parte, aplicando el índice de Crooks para hipertiroidismo también tenían la misma prevalencia de síntomas hipertiroideos que los pacientes con hipertiroidismo manifiesto. En otro trabajo que estudió a un grupo de ancianos con HS no se observó un aumento de los síntomas de hipertiroidismo, pero esos individuos no tenían un puntaje mayor con el índice de Wayne, un índice clínico de hipertiroidismo. Otros estudios constataron la presentación incompleta de los síntomas de hipertiroidismo. La reducción de la calidad de vida fue proporcional al grado de síntomas hipertiroideos experimentados, pero en el grupo en el que se aplicó una escala validad que da puntaje a los síntomas. Por otra parte, en una muestra de 127 personas de la comunidad, con HS y 65 años y más, no se hallaron diferencias importantes en el humor, la ansiedad o la cognición, entre las personas con HS y los sujetos eutiroideos.
Efectos del tratamiento sobre los síntomas y la calidad de vida
No hay estudios sobre la calidad de vida o el humor en relación con el HS. Para evaluar el impacto potencial del HS en la paciente presentada, el autor investigó la presencia de síntomas hipertiroideos típicos, sin hallarlos. También evaluó las modificaciones del humor (en especial la ansiedad) y las alteraciones posibles de la función cognitiva. Sin embargo, la mayoría de los datos actuales no permiten asociar esos problemas con el HS, al menos, en los ancianos.
Otros efectos metabólicos del hipertiroidismo subclínico
Un estudio reciente de 13 pacientes con HS mostró un aumento del consumo de oxígeno basal comparado con los controles de la misma edad. Dicho consumo descendió hasta la normalidad luego del tratamiento con metimazol. En otro estudio, los pacientes con HS mostraron una disminución de la fuerza muscular comparado con los controles.
El paciente presentado no tenía disnea de esfuerzo, considerado un síntoma indicador de menor tolerancia al ejercicio, o de debilidad muscular. No se han hecho estudios formales para evaluar estas posibilidades.
Riesgo de progresión hacia el hipertiroidismo manifiesto
Los pacientes con HS corren riesgo de que la enfermedad progrese hasta convertirse en un hipertiroidismo manifiesto, pero no se ha establecido una buena definición de su historia natural. En los pacientes con valores detectables de TSH sérica, es frecuente que el HS se resuelva en forma espontánea. La etiología del HS puede representar un papel importante en la evolución del HS hacia la resolución o la progresión.
Consideraciones terapéuticas
Una revisión de las guías publicadas por varios grupos de especialistas muestra una incertidumbre uniforme sobre el manejo apropiado del HS. En 2005, especialistas de la American Thyroid Association, la Endocrine Society y la American Association of Clinical Endocrinologists emitió, por primera vez, recomendaciones basadas en la evidencia sobre el tratamiento del HS. El panel concluyó que:
a) se debe tratar a los pacientes ancianos y a los que presentan otros factores de riesgo, en especial cardiovasculares y osteoporóticos, con niveles de TSH sérica inferior a 0,1mU/L.
b) No existe evidencia suficiente para recomendar el tratamiento a los pacientes con niveles de TSH sérica superiores a 0,1– 0,45 mU/L.
El autor destaca que estas recomendaciones solo coinciden en parte con los resultados de una encuesta entre los miembros de la American Thyroid Association realizada en 2002. Ante un caso hipotético de HS, los encuestados manifestaron su preferencia por tratar más a los pacientes con TSH indetectable (<0.01 mU/L) que a los que tenían valores de supresión leve (£ 0,2 mU/L), como así a los pacientes de más edad. Sin embargo, solo el 66% recomendaría el tratamiento de las mujeres osteopénicas de más edad, con TSH inferior a 0,02 mU/L. Por otra parte, el 13% recomendaría el tratamiento de una paciente de 28 años con valores séricos de TSH de 0,1-0,5 mU/L.
Controversias e interrogantes
Dado que no se han realizado estudios prospectivos aleatorios, todavía no ha quedado establecido cuál es el manejo apropiado del HS. Sin embargo, existe un acuerdo en que el tratamiento está indicado en los ancianos y las personas con enfermedad cardíaca o evidencia de pérdida ósea, con niveles de TSH sérica inferior a 0,2 mU/L, pero la pregunta sobre el tratamiento de los pacientes con riesgo similar y valores de TSH sérica mayores de 0,1 e inferiores a 0,4 mU/L, todavía está sin responder. Aunque algunas evidencias epidemiológicas indican que el riesgo de muerte y fibrilación auricular son similares en los pacientes con TSH inferior a 0,1 mU/L, son pocos los estudios clínicos que han examinado los efectos del HS sobre el corazón, el esqueleto o los síntomas de los pacientes con cifras subnormales de TSH pero mayores de 0,1 mU/L.
Otro tema no resuelto es el manejo apropiado de las mujeres premenopáusicas y los hombres más jóvenes con HS. El único informe que muestra consecuencias adversas en estos grupos proviene de un estudio que mostró un aumento de los marcadores de recambio óseo en las mujeres premenopáusicas y pocos son los estudios que muestran un aumento de la estructura miocárdica o de la frecuencia o los síntomas cardíacos que hayan incluido pacientes de edad media.
Por ultimo, existen ancianos sanos cuyos niveles de TSH sérica son inferiores a 0,1 mU/L y que tienen niveles de T4 y T3 libre en la mitad inferior del límite normal, sin evidencia de enfermedad tiroidea o hipofisaria. Se desconoce si esas personas tienen una alteración en el eje hipófiso-tiroideo, una disfunción tiroidea mínima o una enfermedad no tiroidea desconocida. Pero es difícil creer que tienen el mismo riesgo de complicaciones cardíacas o esqueléticas como las personas que tienen niveles de hormona tiroidea en el límite superior de la normalidad.
Mientras las recomendaciones sigan basándose solo en los niveles de TSH sérica, el tratamiento se podrá aconsejar, pero podría ser innecesario.
Algoritmo para la evaluación y el tratamiento del hipertiroidismo subclínico
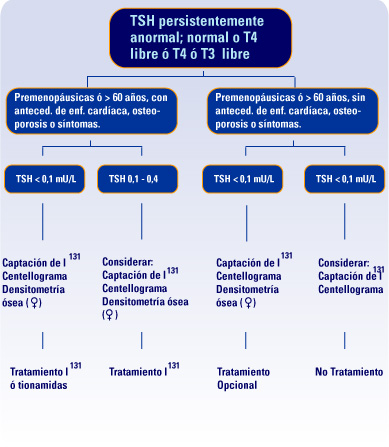
Comentarios sobre el paciente
La paciente presentada es una anciana con factores de riesgo cardiovascular y una TSH sérica cercana al umbral (0,13 mU/L) en el cual los especialistas recomiendan hacer tratamiento (0,1 mU/l). Por lo tanto, se ofreció a la paciente hacer tratamiento con I131. Se prefirió este tratamiento y no los fármacos antitiroideos debido a la presencia de un bocio multinodular, que fue el causante del hipertiroidismo subclínico de la paciente. La etiología fue la enfermedad de Graves y también hubiese sido un tratamiento apropiado un curso de fármacos antitiroideos durante 12 a 18 meses. Luego de analizar los riesgos potenciales de empeoramiento del hipertiroidismo y de la aparición de hipotiroidismo secundario a la ablación con los beneficios teóricos de un descenso del riesgo de fibrilación auricular y la estabilización o mejoría de la DMO, se decidió administrar una dosis de 30 mCi de I1313.
La dosis fue establecida estimando que el tamaño de la glándula rondaba los 40 g, una dosis terapéutica deseada de 150 mCi/g de tejido tiroideo y la recaptación de yodo radioactivo a las 24 horas del 22%. “A diferencia de los casos de hipertiroidismo manifiesto, en la actualidad no contamos con recomendaciones para el pretratamiento de los pacientes de mayor edad con HS con fármacos antitiroideos, destinados a normalizar la función tiroidea antes de la administración con I131.” En consecuencia, la paciente no recibió primero fármacos antitiroideos, y aunque la función tiroidea no fue monitoreada hasta pasadas 6 semanas del tratamiento, no hubo efectos clínicos adversos (por ej., empeoramiento de los síntomas hipertiroideos). La función tiroidea no se modificó a las 6 semanas, pero a los 3 meses, el valor de la TSH sérica ascendió al 0,25 mU/L, y después de 6 meses, a los 0,3 mU/L, con una declinación de la T4 sérica libre a 1,0 ng/dL. La función tiroidea permanecía normal a los 18 meses del seguimiento. Una densitometría realizada a los 6 meses del tratamiento con I1º31 no mostró modificaciones, comparada con una realizada 2 años antes del tratamiento.
Conclusiones
El hipertiroidismo subclínico endógeno es un problema médico frecuente que puede evolucionar de maneras adversas diferentes, en especial en los ancianos. Aunque se han propuesto guías terapéuticas, todavía no ha quedado establecido si el tratamiento evita la morbilidad y la mortalidad cardiovascular relacionadas. Solo los trabajos prospectivos aleatorizados podrán brindar la respuesta a este problema clínico importante. Las investigaciones futuras también deberán incluir a pacientes más jóvenes, como así a pacientes mayores con valores de TSH sérica entre 0,1 y 0,4 mU/L.