Introducción
Alrededor de una de cada 5 personas tendrá un episodio depresivo mayor en algún momento de sus vidas. El trastorno de depresión mayor (TDM) puede ser causado por la acumulación de factores como la genética, la adversidad psicosocial en la infancia y un estrés psicosocial reciente.
Un TDM se caracteriza por un bajo estado de ánimo o incapacidad de experimentar placer, o ambos durante más de dos semanas, combinado con varios síntomas cognitivos y vegetativos que se presenta en varias oportunidades. Suele estar asociado con otras afecciones como diabetes, enfermedad cardiaca, trastornos autoinmunes y dolor y estas asociaciones se potencian mutuamente.
Este artículo hace una revisión de los mecanismos neurobiológicos del TDM.
Hipótesis de la monoamina
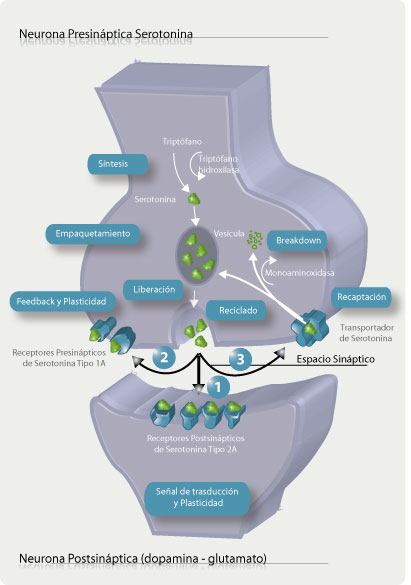
Los estudios experimentales en pacientes cuya depresión está en remisión pueden ayudar a clarificar la participación de la serotonina en el TDM. La depleción de serotonina o de su precursor, el triptófano, produce depresión.
Sin embargo, las personas sin antecedentes personales o familiares de TDM no presentan cambios del estado de ánimo luego de la depleción de triptófano a pesar de que ésta molécula altera la actividad de regiones del cerebro que modulan el estado de ánimo como la amígdala. Por lo tanto, la reducción de los valores de serotonina no induce depresión en cualquier persona.
Indudablemente, existen varios factores posibles que contribuyen a la vulnerabilidad de la persona sobre el estado de ánimo ante valores alterados de serotonina.
Genes que influencian el metabolismo de la serotonina y moderan el impacto del estrés
Hasta ahora no existen genes que produzcan depresión, pero sí variaciones o polimorfismos en los genes que pueden aumentar el riesgo de depresión. Los genes pueden predisponer a las personas a un TDM de diversas formas a saber:
-
Ayudan al control del metabolismo de los neurotransmisores y sus receptores.
-
Influencian sobre tipos particulares de neuronas y sus conexiones.
-
Influencian sobre la transducción de señales intracelulares y la velocidad en que pueden actuar en respuesta a estresores ambientales.
El más estudiado es el gen transportador de serotonina. Este gen es de interés porque contiene un polimorfismo que da lugar a dos diferentes alelos (largo y corto). Las personas generalmente tienen 2 copias de cada gen en sus ADN; pudiendo ser homozigotas para el alelo largo, para el corto o heterozigotas (ambos alelos). El alelo corto disminuye la síntesis del transportador de serotonina. Se supone que esto reduce la velocidad conque las neuronas de serotonina se pueden adaptar a cambios en su estimulación.
La persona sana con el alelo corto tiene una activación exagerada de la amígdala cuando es expuesta a la evocación de un estímulo estresante y su estado de ánimo puede empeorar con la depleción de triptófano. El estrés interactúa con la constitución genética del individuo e influencia en la aparición. Esto no es una condición absoluta a tal punto que se considera pequeña la influencia de los genes en el riesgo de un TDM. El terreno de la genética en los trastornos del estado de ánimo es un territorio que recién empieza a ser explorado.
Factor neurotrófico derivado del cerebro
Un polimorfismo que puede moderar el efecto interactivo del polimorfismo del transportador de serotonina está localizad en un gen que codifica al factor neurotrópico derivado del cerebro. Este factor de crecimiento participa en forma importante en el nacimiento, la supervivencia y la maduración de las neuronas durante su desarrollo y es importante para la formación de las sinapsis a lo largo de la vida. El factor neurotrópico derivado del cerebro contribuye a estos procesos activando los factores que se unen al ADN y estimulan la transcripción de genes, entre ellos al transportador de serotonina y la enzima que la sintetiza que es la triptófano hidrolasa. Por lo tanto, contribuye a la supervivencia y sinapsis de las neuronas que utilizan la serotonina. La capacidad del sistema de serotonina para adaptarse y cambiar en respuesta a los estímulos está influenciada por el factor neurotrópico derivado del cerebro a todo lo largo de la vida.
Un polimorfismo del gen que codifica al factor neurotrópico derivado del cerebro produce los alelos “Val” y “Met.” Las personas con el alelo Met desarrollan poca actividad en el hipocampo y junto con el alelo corto del transportador de serotonina generan una mayor vulnerabilidad a la depresión que si sólo tuvieran el alelo corto.
En las personas sanas, los valores séricos del factor neurotrópico derivado del cerebro se correlacionan negativamente con la sensibilidad al estrés.
Adversidad psicosocial en la infancia y el eje hipotálamo-hipófisis-suprarrenal
Los episodios estresantes no ocurren al azar y esto es particularmente cierto en los niños. En los estudios del impacto de la adversidad psicosocial durante la infancia sobre el riesgo de la depresión en el adulto, a menudo es difícil separar los efectos de los genes de los efectos del medio ambiente.
Se ha observado que las respuestas al estrés están asociadas con alteraciones en la actividad de la serotonina y del eje hipotálamo-hipófisis-suprarrenal. Los cambios en la expresión del receptor de glucocorticoide en el hipocampo aumentan la reactividad del eje hipotálamo-hipófisis-suprarrenal. Este proceso epigenético puede ocurrir incluso en el útero y se considera que es de larga duración. Los pacientes con TDM a menudo muestran alteraciones del eje hipotálamo-hipófisis-suprarrenal.
Participación del factor liberador de corticotrofina
El estrés puede activar al hipotálamo y a través de la estimulación del factor liberador de corticotrofina puede activar al eje hipotálamo- hipófisis-suprarenal. Este eje también puede ser activado por el estrés en forma indirecta mediante la liberación del factor liberador de corticotrofina por neuronas de otras regiones del cerebro, incluyendo la amígdala. Estas neuronas contribuyen a la activación de los sistemas de serotonina y de norepinefrina. Se supone que la activación de este sistema aumenta la vigilancia y el miedo.
Los pacientes con TDM a menudo tienen valores aumentados del factor liberador de corticotrofina y de niveles de norepinefrina en el plasma y en el líquido cefalorraquídeo.
La adversidad durante la infancia también puede contribuir a la alteración de estos sistemas
Cambios en el estrés inducidos por el sistema de dopamina
Los cambios persistentes ante la respuesta del estrés durante la infancia aumentarían las respuestas a lo largo de la vida ante episodios negativos aún de los de baja intensidad.
Esta sensibilidad ante los episodios negativos explica porqué los episodios depresivos recurrentes, a diferencia del primer episodio, tienden a presentarse independientemente de un estrés.
También la dopamina tendría una importante participación en la fisiopatología del TDM. Las amenazas ambientales percibidas por la amígdala aumentan los valores de dopamina en la corteza prefrontal y el estriado ventral. Mecanismos autorreguladores de inhibición aseguran el retorno a la homeostasis. Sin embargo un estrés muy intenso puede alterar estos mecanismos de autorregulación.
Recientemente se encontró que un polimorfismo del gen receptor tipo 2 de dopamina influencia sobre los efectos de episodios pasados estresantes sobre el estado de ánimo actual.
Cambios estructurales en el cerebro del individuo con TDM
Si bien los episodios de TDM pueden ser seguidos por períodos de estado de ánimo eutímico, en el cerebro siguen persistiendo las alteraciones neurobiológicas que pueden empeorar con el tiempo y transformar el proceso en crónico.
Estudios por imágenes mostraron que los pacientes con episodios recurrentes de depresión tienen un hipocampo pequeño aún durante los períodos de remisión clínica. A este reducido tamaño del hipocampo contribuye la ausencia de tratamiento antidepresivo. También se detectaron alteraciones volumétricas en la amígdala, el estriado ventral y en regiones corticales.
Las señales normales de glutamato incluyen la activación de múltiples tipos de receptores. El estrés agudo aumenta en forma moderada la transmisión sináptica de glutamato en sectores como la amígdala y el hipocampo, aumentando los niveles del factor neurotrópico derivado del cerebro y estimulando la neuroplasticidad.
Sin embargo, el exceso de glutamato conduce a la activación de los receptores del ácido N-metil-D-aspártico fuera de la sinapsis. La hiperactivación de estos receptores aumenta el calcio intracelular a un nivel que disminuye en lugar de aumentar al factor neurotrópico derivado del cerebro produciendo atrofia y muerte celular. La degeneración de las células gliales que evitan el exceso de glutamato, puede acelerar este proceso. O sea que la toxicidad del glutamato participa en la fisiopatología del TDM.
Sistemas anormales de activación pueden explicar la vulnerabilidad del estado de ánimo
Los estudios por imágenes indican que los episodios de TDM se caracterizan por múltiples alteraciones en las interconexiones de varias regiones subcorticales, especialmente límbicas con la corteza cerebral. Una falta relativa de regulación cortical del sistema límbico ante una adversidad psicosocial podría explicar la sensibilidad al estrés incluyendo las tendencias suicidas observadas en estas personas. La remisión clínica no elimina estas alteraciones de interconexión donde participan diferentes vías y distintos neurotransmisores.
Estrategias terapéuticas
Antidepresivos. Debido a la multiplicad de neurotransmisores y vías que intervienen en los cambios de estado de ánimo, el tratamiento con un antidepresivo que actúa solamente en una vía o un neurotransmisor, no siempre resuelve el TDM. Sin embargo los antidepresivos al actuar sobre la neuroplasticidad pueden revertir y prevenir alteraciones estructurales en el cerebro.
Entre estos agentes se encuentran los que actúan sobre la hormona liberadora de corticotrofina y los sistemas de dopamina y glutamato. Se están investigando nuevos agentes como memantina y riluzola, mientras que otros están en desarrollo como los que actúan otros neurotransmisores como el del ácido gama-aminobutírico, la melatonina y la sustancia P. Otra vía terapéutica que se está investigando es la farmacogenética para actuar sobre los polimorfismos de los genes implicados en el TDM.
Recientemente en Canadá se desarrolló un kit o equipo para investigar en que forma una persona con TDM procesará un determinado agente basado sobre su estructura genética y de esta manera actuar en forma más precisa sobre la enfermedad. Este equipo aún no está comercialmente disponible.
Enfoques no farmacológicos
El más tradicional es la psicoterapia que es especialmente útil cuando hay antecedentes de adversidad durante la infancia o hubo un estrés reciente. El electroshock es un tratamiento que por sus riesgos está muy limitado.
Otras técnicas son la estimulación eléctrica del neumogástrico, la estimulación magnética transcraneal de la corteza prefrontal y del estriado ventral.
Direcciones futuras
El TDM parece ser el resultado de la interrelación de estructuras complejas, de múltiples factores genéticos heredados y de la exposición a una amplia gama de variables del medio ambiente a lo largo de la vida. El valor exacto de la monoamina y de otros sistemas de neurotransmisión no está totalmente aclarado.
Es importante el impacto de los episodios durante la infancia por la producción de efectos duraderos especialmente si existen cambios epigenéticos. El especialista debe indagar exhaustivamente la existencia de episodios infantiles adversos.
♦ Comentario y resumen objetivo: Dr. Ricardo Ferreira
* Imagen: stock_xchng - Light bulb 1 (stock photo by brokenarts) [id 190520].mht