| Introducción |
El botulismo es una enfermedad paralítica neuromuscular causada por la toxina botulínica, la toxina bacteriana más venenosa que se conoce. La toxina botulínica se adquiere en los adultos a través de alimentos mal preparados, una herida contaminada o mediante inyección iatrogénica. El botulismo infantil se desarrolla a partir de la producción de toxinas in vivo después de la ingestión de esporas botulínicas. La toxemia intestinal en adultos es un síndrome poco común que se desarrolla a partir de la producción de toxinas in vivo en adultos y niños >1 año de edad con colonización intestinal de especies de clostridios toxigénicos.
No se sabe que la forma de botulismo por inhalación ocurra en la naturaleza y es el resultado de la exposición a toxinas en aerosol intencionalmente con fines bioterroristas. Los pacientes pueden presentar alteraciones oculares y/o debilidad leve, que pueden progresar rápidamente a una parálisis fláccida descendente simétrica que requiere intubación y ventilación mecánica. La oximetría de pulso continua, la espirometría y la medición de gases en sangre arterial se pueden utilizar para controlar de cerca el estado respiratorio. En casos graves puede ser necesaria una hospitalización prolongada.
El tratamiento temprano con antitoxinas es vital para evitar complicaciones neurológicas y cardiopulmonares graves, incluida la muerte. Una antitoxina botulínica heptavalente de origen equino (HBAT) está disponible en los Centros para el Control y la Prevención de Enfermedades (CDC) para el departamento de salud pública del estado. Además, la inmunoglobulina humana está disponible para bebés con botulismo.
| Etiología y Epidemiología |
La neurotoxina botulínica es producida por clostridio botulínico o especies relacionadas (Clostridium baratii y clostridium butiricum). C. botulínico es un bacilo grampositivo anaeróbico formador de esporas, ubicuo en el medio ambiente y presente en muchas plantas y vegetales. La resistencia al calor le permite sobrevivir en un ambiente que contiene oxígeno y producir neurotoxinas en condiciones anaeróbicas, lo que es particularmente peligroso en los alimentos enlatados caseros cuando la temperatura de cocción es inadecuada. Las esporas son resistentes al calor y el tiempo mínimo de destrucción varía según el producto y el tamaño del recipiente.
C. botulínico produce ocho neurotóxicos potentes conocidos Proteínas (BoNT): tipos A H. La enfermedad humana comúnmente asociado con los tipos A, B, E o raramente F. Ambos tipos de toxinas A y B están relacionados con los alimentos preparados en casa; La toxina tipo E se encuentra comúnmente en peces o animales marinos
En Estados Unidos, la toxina tipo A se asocia con una tasa de mortalidad del 60% entre personas sintomáticas y se encuentra comúnmente en la costa oeste; La toxina tipo B es menos tóxica y se asocia con una tasa de mortalidad del 48%. Se han observado brotes de tipo E en Alaska, la región de los Grandes Lagos y el noroeste del Pacífico. Las poblaciones nativas de Alaska corren mayor riesgo de contraer botulismo transmitido por los alimentos debido a prácticas culturales alimentarias.
| Fisiopatología y presentaciones clínicas |
La toxina del botulismo no mata las células, pero afecta las terminaciones nerviosas periféricas al bloquear la liberación presináptica de acetilcolina en las uniones neuromusculares de los músculos esqueléticos, lo que produce una disminución progresiva de la función muscular que conduce a una parálisis fláccida. El sistema nervioso central está ileso y la capacidad mental y sensorial de los pacientes se preserva, aunque algunos autores han informado casos con anomalías sensoriales.
La toxina contenida en los alimentos es resistente al ácido gástrico y a las enzimas intestinales y se absorbe fácilmente en el torrente sanguíneo.
La enfermedad en los bebés se debe a la germinación de las esporas en el intestino grueso con la producción de toxinas in vitro. Los adultos o niños mayores de 1 año con patología intestinal pueden colonizar clostridios productores de BoNT, como se describe en el botulismo infantil.
Por lo general, los pacientes presentan diplopía, visión borrosa, ptosis, disfagia y disfonía debido a la debilidad de los pequeños músculos afectados del ojo, la laringe y la faringe. La sequedad de boca y la disminución de la producción de sudor se deben a la falla de la transmisión de acetilcolina a través del sistema autónomo. Las pupilas están fijas y dilatadas en el 50% de los casos. Los reflejos tendinosos suelen estar intactos a menos que la debilidad de los músculos afectados sea profunda.
La debilidad descendente suele ser simétrica sin déficit sensitivo y afecta primero las extremidades superiores y luego las inferiores; la progresión puede provocar insuficiencia respiratoria y paro cardíaco. Los pacientes deben ser hospitalizados y monitoreados cuidadosamente para detectar la progresión de la enfermedad, especialmente en caso de dificultad respiratoria. Si el paciente demuestra compromiso de las vías respiratorias superiores o su capacidad vital es <30% de lo previsto, se debe realizar intubación y ventilación mecánica. Con un manejo óptimo y avances en cuidados intensivos, la mortalidad disminuye de 50% a 9%.
Los pacientes con formas graves de botulismo suelen presentarse poco después de la ingestión de toxina y progresan rápidamente en comparación con aquellos con formas más leves. Los casos esporádicos de botulismo pueden resultar difíciles de identificar.
> Botulismo transmitido por alimentos
El período de incubación del botulismo transmitido por alimentos oscila entre 18 y 36 horas. Los pacientes pueden presentar dolor abdominal, náuseas, vómitos y diarrea. Se desarrolla boca seca y visión borrosa o doble, seguidas de disartria, disfagia y disminución del reflejo nauseoso, y el 50% de los pacientes tendrá pupilas fijas y dilatadas. Algunos pacientes pueden tener dolor de garganta sin fiebre. La ptosis es común. La afectación del sistema nervioso autónomo produce anomalías pupilares, estreñimiento (íleo paralítico), sequedad de boca, hipotensión postural y retención urinaria.
A medida que avanza la enfermedad se producirá una parálisis fláccida simétrica y descendente y, sin tratamiento, se desarrollará insuficiencia respiratoria que provocará un paro cardíaco y la muerte. La recuperación de la enfermedad suele ser completa, pero lleva semanas o meses.
> Botulismo por herida
Los factores de riesgo del botulismo por heridas son el uso ilegal de drogas intravenosas, fracturas compuestas que involucran contaminación del suelo y heridas punzantes profundas. La toxina se produce in situ y puede absorberse a través de membranas mucosas, lesiones cutáneas o heridas. El período de incubación varía de 7 a 21 días.
Los síntomas son indistinguibles del botulismo transmitido por alimentos, excepto que no se presentan síntomas gastrointestinales. Se debe considerar el botulismo por heridas en pacientes con cualquier lesión asociada con parálisis descendente y signos bulbares. El cuidado de la herida con la administración de antitoxina es esencial y se recomienda el desbridamiento quirúrgico incluso si la herida parece benigna. Después de la administración de la antitoxina se deben administrar antibióticos, como penicilina o metronidazol (si es alérgico a la penicilina). Los aminoglucósidos potencian el efecto paralizante de la toxina y deben evitarse. También está indicado un refuerzo de toxoide tetánico.
> Botulismo iatrogénico
La toxina botulínica se introdujo como tratamiento en 1980 y desde entonces se ha utilizado para diversas aplicaciones médicas, incluidas indicaciones neurológicas, gastroenterológicas, urológicas y dermatológicas. El botulismo iatrogénico resulta de la inyección de dosis supraterapéuticas de toxina botulínica. Las pistas clínicas para el diagnóstico incluyen antecedentes de inyecciones de toxina botulínica antes de la debilidad muscular (focal o difusa) y alteraciones del sistema nervioso autónomo en el lugar de la aplicación (Figura 1).
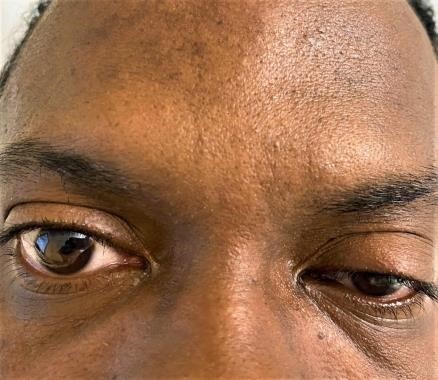
Figura 1. Blefaroptosis izquierda tras inyección de toxina botulínica. El paciente recibió una dosis desconocida de inyección de toxina botulínica con fines estéticos 10 días antes del ingreso.
> Botulismo infantil
Si bien la miel es un factor de riesgo conocido para el botulismo infantil, la mayoría de los casos ahora están asociados con el consumo de C. botulínico del suelo o polvo industrial rico en esporas. El período de incubación varía de días a semanas. Dado que la absorción de toxinas es mínima en los bebés, la enfermedad es menos grave que la de los adultos. sin embargo, puede presentarse o progresar a insuficiencia respiratoria.
Los pacientes suelen presentar estreñimiento, llanto débil, mala alimentación, reflejo de succión débil, retraso del crecimiento, letargo y pérdida de fuerza en los músculos del cuello y las extremidades. La enfermedad progresa durante 1 a 2 semanas hasta que se logra la estabilización, y se requieren alrededor de 2 a 3 semanas para la recuperación total. La inmunoglobulina intravenosa (humana) para el botulismo está disponible para el tratamiento intravenoso.
> Botulismo por inhalación
Se han notificado casos de botulismo inducido por inhalación de toxinas entre trabajadores de laboratorio. También puede desarrollarse por exposición a la toxina en aerosol para bioterrorismo. Los síntomas típicos del botulismo se desarrollan entre 12 y 72 horas después de la inhalación. Por lo tanto, la respuesta oportuna incluye el diagnóstico temprano y la notificación de casos. Los pacientes sintomáticos deben ser ingresados en el hospital para una estrecha observación además del tratamiento con antitoxinas. La descontaminación incluye quitar la ropa del paciente así como ducharse con agua y jabón.
| Diagnóstico diferencial del botulismo |
El diagnóstico se basa en la historia y la presentación clínica y debe sospecharse en un paciente afebril que presenta sensorio claro y parálisis descendente. Los síntomas de presentación del botulismo son inespecíficos, pero típicamente comienzan con un síndrome bulbar por parálisis de pares craneales (diplopía, disfagia, disfonía, disartria). Si no se trata, la parálisis simétrica descendente afecta el tronco, las extremidades y los músculos lisos. La afectación del músculo liso autónomo produce estreñimiento y retención urinaria.
La debilidad del diafragma precipita la insuficiencia respiratoria, lo que requiere atención a nivel de UCI con intubación mecánica. El diagnóstico diferencial para un paciente que presenta enfermedad paralítica flácida descendente incluye miastenia gravis (MG), síndrome de Guillain-Barré (GB), síndrome de Miller Fisher, parálisis por garrapatas, efectos secundarios de medicamentos, accidente cerebrovascular, difteria tóxica, y síndrome de miastenia de Lambert-Eaton (tabla 1).
| Tabla 1. Diagnósticos diferenciales. | |
|
Botulismo |
Sin fiebre. Mentalidad y sensorio claros. Inicio con afectación de nervios craneales. Parálisis flácida descendente, simétrica, bilateral. LCR normal e imágenes cerebrales. EMG: patrón incremental después de estimulación nerviosa repetitiva a ritmo rápido |
|
Miastenia grave (MG) |
Reflejos pupilares preservados. Anticuerpos séricos del receptor de acetilcolina positivos. EMG demuestra un patrón discriminante con estimulación muscular repetitiva. Prueba de edrofonio (Tensilon) + |
|
MG infantil familiar (lactantes) |
Historia familiar de MG materna. |
|
Síndrome de Guillain-Barré |
Por lo general, parálisis ascendente |
|
Síndrome de Miller Fisher (SFM) |
Reflejos tendinosos profundos (DTR) ausentes. Anomalías sensoriales. Proteína elevada en el LCR. Oftalmoplejía con anomalías oculares y bulbares. Detección sérica de autoanticuerpos contra GQ1b. EMG demuestra la lesión del nervio periférico. |
|
Atrofia muscular en la columna (infantes) |
Debilidad de los músculos proximales, hipo o arreflexia, fasciculación de la lengua. Pruebas genéticas moleculares para análisis de mutaciones dirigidas. EMG, biopsia muscular (raramente realizada) |
|
Trastorno metabólico (bebés) |
Evaluación adecuada |
|
Intoxicación por metales pesados |
Análisis de sangre y orina para detectar sospecha de medición de metales. |
|
Síndrome de miastenia de Lambert-Eaton |
Los músculos extraoculares y elevadores del párpado se ven menos afectados. Estudios de electrodiagnóstico: aumento del 100 % del potencial de acción muscular tras estimulación nerviosa repetitiva. Títulos elevados en suero de anticuerpos contra canales de calcio dependientes de voltaje de tipo P/Q |
|
Poliomielitis |
PCR, serología |
|
Parálisis de garrapatas |
Estacional (primavera o verano). Se parece al GBS. Quitar una garrapata acelera la recuperación |
|
Intoxicación por hongos |
Historia, presentación clínica. |
|
Efecto secundario del medicamento |
Información de medicación |
|
Neuropatía tóxica asociada a difteria |
PCR en hisopo nasofaríngeo, suero Inmunología. Semanas después del inicio de la enfermedad se desarrollan debilidad bulbofacial y neuropatía desmielinizante con exudado amigdalino. |
|
Hipermagnesemia |
Nivel de magnesio sérico |
|
Hipocalcemia |
Nivel de calcio sérico |
| Pruebas de laboratorio |
Los criterios de confirmación de laboratorio incluyen la detección de BoNT preformada en alimentos o muestras clínicas o la identificación de clostridios productores de BoNT en las heces. La toxina botulínica se puede detectar en el suero de pacientes con botulismo transmitido por alimentos hasta 16 días después del ingreso. También se debe analizar una muestra de tejido y exudado de la herida para aumentar la probabilidad de detección.
| Tratamiento |
La atención de apoyo con nutrición y asistencia respiratoria es esencial para todos los pacientes con diagnóstico o sospecha de botulismo. La antitoxina heptavalente contra el botulismo en suero equino está disponible para administración intravenosa. Cada volumen contiene los serotipos A, B, C, D, E, F y G. La administración inmediata de antitoxina es imperativa para la prevención de la parálisis ya que la toxina botulínica se une irreversiblemente a las neuronas. La administración retrasada de antitoxina es ineficaz para revertir la parálisis.
Los agentes terapéuticos como los catárticos y los enemas para eliminar las toxinas del tracto gastrointestinal no resultaron eficaces. Los antibióticos no están indicados. Los aminoglucósidos, las sales de magnesio, la ciclosporina, la penicilamina y la quinina pueden potenciar el bloqueo neuromuscular y deben evitarse.
| Atención a pacientes hospitalizados |
Los médicos que tratan a una persona que ha estado expuesta a la toxina del botulismo o que demuestra cualquier signo o síntoma clínico deben comunicarse de inmediato con sus departamentos de salud locales y estatales. Se requirió ingreso en cuidados intensivos en el 14% de los casos y ventilación mecánica en el 25%.
Los signos y síntomas informados con mayor frecuencia fueron disfagia (53%), disartria (39%) y debilidad generalizada (37%).
Las pacientes embarazadas pueden tener un mayor riesgo de insuficiencia respiratoria; además de una estrecha vigilancia y un tratamiento oportuno con antitoxina botulínica, se debe considerar el ingreso a la unidad de cuidados intensivos. No hay datos que respalden que el embarazo o el estado posparto aumenten la susceptibilidad a la enfermedad. El botulismo no se transmite de persona a persona y no se indican precauciones más allá de las estándar. Los pacientes no desarrollan inmunidad natural después de una enfermedad aguda.
| Prevención |
La prevención del botulismo transmitido por los alimentos incluye prácticas cuidadosas en la preparación de alimentos en el hogar. Una pauta general es hervir (a 100 °C) los alimentos enlatados caseros durante al menos 10 minutos antes de comerlos, principalmente si existe el riesgo de que inicialmente no estuvieran suficientemente procesados. El consumo de miel está contraindicado en bebés. Tras la exposición, hay una vacuna de toxoide botulínico disponible para los trabajadores de laboratorio y el personal militar.