| Introdução |
A síndrome da taquicardia postural ortostática (POTS) é um distúrbio clinicamente diverso caracterizado por uma constelação de sintomas incluindo, mas não limitado a palpitações, pré-síncope, turvação mental, náusea, ansiedade, fadiga, visão turva e dispneia, após assumir uma posição vertical. Esses melhoram com o paciente deitado e esse fenômeno deve persistir por pelo menos três a seis meses na ausência de doenças crônicas ou medicamentos que promovam intolerância ortostática.
Ainda não sabe-se o mecanismo fisiopatológico completo para esta síndrome. Com isso, Mar e Raj (2019) realizaram uma revisão com o objetivo de explorar a razão por trás disso, juntamente com suas implicações para o tratamento e manejo.
| Fisiopatologia |
A POTS não deve ser considerada uma doença, mas sim uma síndrome ou fenótipo clínico. Até o momento, a literatura identificou três mecanismos fisiopatológicos diferentes capazes de manifestar o fenótipo POTS: (a) neuropatia autonômica parcial, (b) predileção persistente por hipovolemia e (c) estado hiperadrenérgico central.
Embora muitas condições, como distúrbios de ativação de mastócitos, síndrome de Ehlers-Danlos, descondicionamento e mutações genéticas de transportadores de noradrenalina, coexistam com POTS, seus efeitos a jusante também são canalizados para esses três principais mecanismos fisiopatológicos. Esses três endofenótipos e como eles se relacionam com as comorbidades comumente observadas na POTS são discutidos abaixo (Figura 1).
> POTS neuropática (neuropatia autonômica parcial)
Há muitas evidências na literatura sugerindo uma neuropatia autonômica preferencial em certos leitos vasculares que promove estase sanguínea nas extremidades pélvicas, esplâncnicas e inferiores. Observou-se que pacientes pediátricos com POTS apresentavam acúmulo excessivo de sangue nas extremidades inferiores, principalmente devido à desregulação arteriolar, e não a um aumento inadequado na capacitância venosa.
Outro achado interessante é que os pacientes com POTS demonstram uma resposta vasoconstritora exagerada à norepinefrina administrada localmente nas extremidades inferiores, sugerindo um estado pós-ganglionar funcionalmente desnervado ou exausto.
Vários estudos também demonstraram que pacientes com POTS apresentam reduções significativamente maiores no fluxo sanguíneo torácico e cerebral em comparação com controles saudáveis durante a inclinação. Tomadas em conjunto, estas observações sugeriram que é provável que ocorra acúmulo excessivo de sangue abaixo do nível do tórax quando eles adotam uma posição vertical.
Pacientes com esse endofenótipos específico comumente apresentam acrocianose, um escurecimento acentuado do tom da pele quando em pé. Também foi encontrada vasodilatação cutânea defeituosa da microvasculaturas mediada por óxido nítrico com aquecimento local.
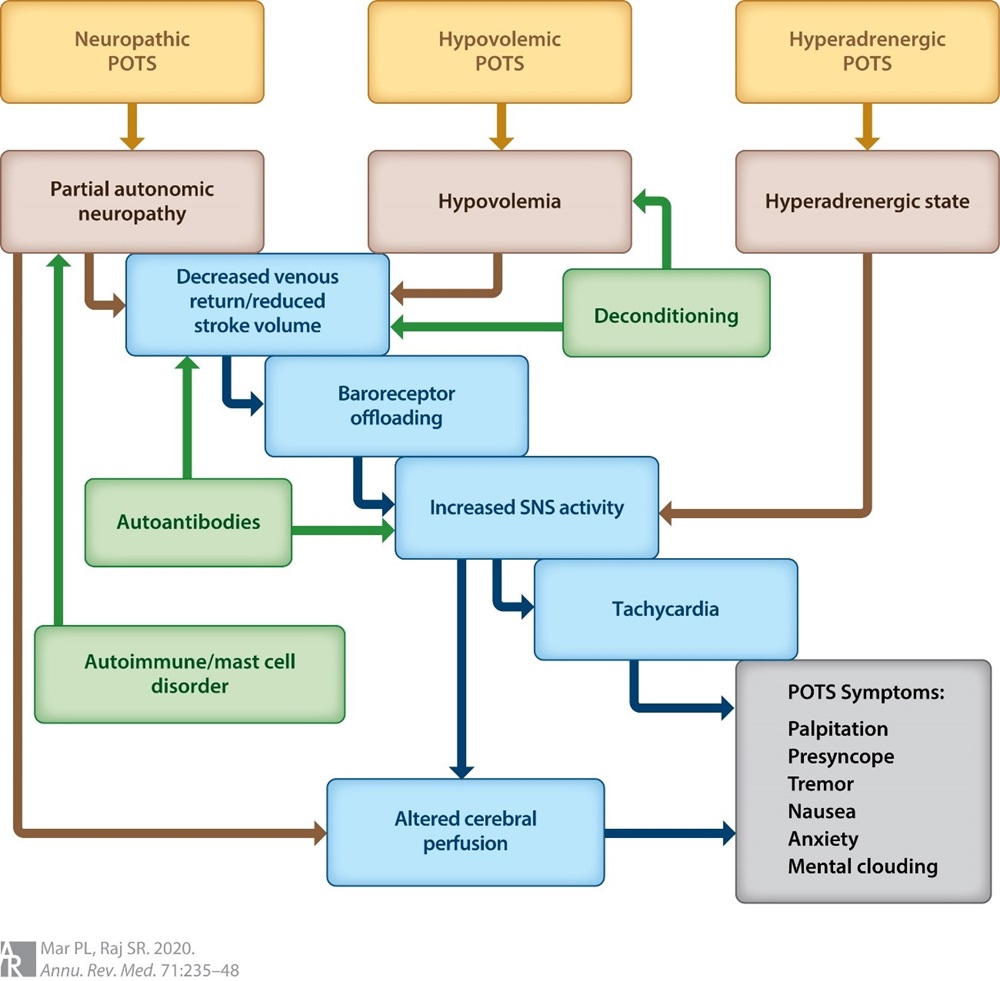
Figura 1. Mecanismos fisiopatológicos da síndrome de taquicardia ortostática postural (POTS). Três principais endofenótipos de POTS estão listados acima (caixas douradas) com seus respectivos mecanismos fisiopatológicos abaixo (caixas marrons) levando a sinais e sintomas de POTS (caixa cinza).
> POTS hipovolêmicos
Uma proporção significativa de pacientes com POTS sofre de um estado de hipovolemia persistente.
Estudos demonstraram que alguns pacientes têm 13% a 22% menos plasma ou volume sanguíneo do que controles saudáveis. Apesar desses baixos volumes sanguíneos e plasmáticos, a atividade da renina plasmática e os níveis de aldosterona também são inadequadamente baixos em pacientes com POTS. Este fenômeno tem sido chamado de “paradoxo renina-aldosterona”.
Investigações adicionais sobre o sistema renina-angiotensina aldosterona (SRAA) revelaram que os níveis plasmáticos de angiotensina 2 (Ang-II) em alguns pacientes com POTS foram elevados (da ordem de 2 a 3 vezes maiores) em comparação com controles saudáveis. A Ang-II é o principal efetor do eixo SRAA, causando vasoconstrição sistêmica, elevando a pressão arterial e promovendo retenção de líquidos, sendo essencial para manutenção da homeostase por meio da secreção de aldosterona. Apesar dos altos níveis de Ang-II, os pacientes com POTS são paradoxalmente propensos à hipovolemia.
O descondicionamento é uma das principais comorbidades observadas neste endofenótipo de pacientes com POTS devido à prevalência de hipovolemia em pacientes não condicionados. Sob condições gravitacionais normais, duas semanas de repouso absoluto resultaram em uma redução de 17% no volume plasmático e em uma redução de quase 10% no volume sistólico.
> POTS hiperadrenérgicos
POTS hiperadrenérgico é um endofenótipo importante de POTS com a característica neuro-hormonal de norepinefrina plasmática elevada na posição vertical.
Neste endofenótipo, o sintoma predominante são as palpitações devido à taquicardia ortostática impulsionada principalmente por um estado hiperadrenérgico.
Em indivíduos saudáveis, o nível plasmático de norepinefrina na posição supina é de aproximadamente 200 pg/ml e, ao levantar-se, duplica antes de estabilizar após 7,5 minutos. Os níveis de noradrenalina supina são semelhantes entre controles saudáveis e pacientes com POTS. No entanto, os níveis de norepinefrina em pacientes POTS podem aumentar mais de três vezes, excedendo 800 pg/ml em muitos casos, enquanto o aumento em controles saudáveis após assumirem uma posição vertical é muito mais modesto, aproximadamente 400-500 pg/ml.
> Sobreposição de fisiopatologia e heterogeneidade clínica
Pacientes com POTS às vezes manifestam características de mais de um dos três principais endofenótipos da síndrome. Isto provavelmente se deve à contribuição de múltiplos mecanismos fisiopatológicos ao seu fenótipo único, resultando na heterogeneidade clínica observada nesta síndrome. Não existe um mecanismo fisiopatológico unificador. POTS pode ser simplesmente uma via final comum para vários mecanismos fisiopatológicos inter-relacionados.
| Tratamento |
Nos últimos 10 anos, o conhecimento sobre o tratamento da POTS avançou consideravelmente graças a estudos prospectivos principalmente pequenos, mas cuidadosamente desenhados. A terapia deve ser individualizada, com foco no mecanismo ou mecanismos fisiopatológicos subjacentes que afetam cada paciente com POTS. Os tratamentos podem ser amplamente classificados como intervenções não farmacológicas ou farmacológicas.
> Tratamento para neuropatia autonômica parcial
Intervenções para tratar o endofenótipo neuropático POTS promovem o retorno venoso através da aplicação de compressão externa (uso de meias de compressão, contrações musculares voluntárias etc.) ou melhorando a vasoconstrição nos leitos vasculares das extremidades inferiores.
Intervenções não farmacológicas: Várias estratégias não farmacológicas podem ser empregadas para melhorar o acúmulo venoso na circulação esplâncnica, pélvica e dos membros inferiores. Roupas de compressão graduada e cintas abdominais melhoraram os sintomas de intolerância ortostática em condições associadas ao acúmulo excessivo de sangue. Acredita-se que a combinação de faixas abdominais e meias de compressão nos membros inferiores seja mais eficaz do que a compressão isolada dos membros inferiores devido ao volume desproporcionalmente maior na circulação esplâncnica do que nas pernas.
Intervenções farmacológicas: A midodrina, um agonista alfa-1 oralmente ativo, é a base do tratamento farmacológico para POTS neuropática. A administração de doses de 5 a 10 mg reduziu agudamente a frequência cardíaca nas posições supina e vertical (de 108 bpm para 95 bpm). Além disso, a dose não causou hipertensão nem aumentou significativamente a pressão arterial nesta população de pacientes. O tempo até a concentração máxima é de 1 hora após a administração e os efeitos farmacológicos duram 4 a 5 horas.
A midodrina deve ser administrada apenas durante o dia e redosada a cada 4-5 horas durante os períodos do dia em que o paciente está em pé. Não surpreendentemente, a midodrina demonstrou ser mais eficaz no tratamento da POTS neuropática do que a POTS hiperadrenérgica.
> Tratamento para POTS hipovolêmico
Nos POTS hipovolêmicos há um estado hipovolêmico persistente; Portanto, o tratamento se concentra no aumento do volume plasmático. Existem intervenções farmacológicas e não farmacológicas e o exercício tem demonstrado ser a solução mais duradoura para aumentar o volume plasmático.
Intervenções não farmacológicas: A base do tratamento não farmacológico da POTS hipovolêmica é o treinamento de recondicionamento aeróbico. Os pacientes POTS que participaram e completaram 3 meses de treinamento físico tiveram uma redução significativa na taquicardia ortostática e experimentaram aumentos significativos no volume sanguíneo. Na verdade, 50% a 70% dos pacientes POTS que completam 3 meses de treinamento resistido apresentam alterações hemodinâmicas que não atendem mais aos critérios POTS.
O exercício é a única intervenção que demonstrou melhorar a relação aldosterona:renina e aumentar cronicamente os volumes plasmáticos e sanguíneos.
Infelizmente, apenas 41% dos pacientes com POTS no ambiente comunitário foram capazes de completar um programa padronizado de 3 meses que inclui treinamento de resistência de intensidade leve a moderada, 3 a 5 vezes por semana, com duração de 30 a 45 minutos por sessão. Como a adesão é um problema importante nesta intervenção, é fundamental que os pacientes comecem com uma forma de exercício reclinada ou semi-reclinada (remo, natação ou ciclismo reclinado).
Intervenções farmacológicas: O volume plasmático também pode ser aumentado com vários agentes farmacológicos. A fludrocortisona, um análogo sintético da aldosterona que causa retenção de sódio, é considerada o principal agente farmacológico para expansão de volume em pacientes com intolerância ortostática e hipotensão. Entretanto, seu uso em POTS não é bem estudado. As doses devem ser tituladas lentamente (até uma dose diária de 0,2 mg) com medições de potássio sérico uma semana após cada aumento.
Agentes que antagonizam a aldosterona, como a espironolactona, devem ser descontinuados antes de iniciar o tratamento com fludrocortisona. A drosperinona é um agente progesterona presente em alguns anticoncepcionais orais que também é um análogo da espironolactona e deve ser evitado em pacientes com POTS.
A desmopressina (DDAVP), um análogo sintético da arginina vasopressina disponível por via oral, é outro agente de expansão de volume usado em pacientes com POTS. A administração a curto prazo de DDAVP oral e água a pacientes com POTS resultou em frequências cardíacas em repouso significativamente mais baixas do que após a administração de placebo.
> Tratamento para POTS hiperadrenérgicos
Além de frear o sistema nervoso simpático com agentes farmacológicos, é importante reconhecer que certas classes de medicamentos podem piorar ou mesmo precipitar esse quadro e interrompê-los sempre que possível.
Intervenções não farmacológicas: A retirada de medicamentos que podem piorar os sintomas é a principal estratégia não farmacológica para pacientes com POTS hiperadrenérgica. Foi demonstrado que duas classes de antidepressivos em particular, os ISRS e os IRSN, pioram os sintomas em pacientes com POTS, talvez alterando o metabolismo da norepinefrina.
Dada a alta incidência de polifarmácia em pacientes com POTS, juntamente com a percepção de maior depressão, é provável que o uso de antidepressivos seja alto nesta população de pacientes. Contudo, os benefícios e riscos de todos os agentes psicoativos que podem aumentar o tônus autonômico simpático devem ser cuidadosamente considerados em pacientes com POTS, especialmente à luz de estudos que sugeriram que a verdadeira prevalência de transtornos psiquiátricos pode não ser diferente daquela da população em geral.
Intervenções farmacológicas: A abordagem farmacológica fundamental para o tratamento da POTS hiperadrenérgica é a supressão do sistema nervoso simpático ou o aumento da atividade nervosa parassimpática. A base da supressão do sistema nervoso simpático são os betabloqueadores. Aqueles investigados em estudos prospectivos incluem metoprolol, propranolol e bisoprolol.
O uso de propranolol (liberação instantânea) na dose de 20 mg demonstrou reduzir significativamente a taquicardia ortostática e melhorar os sintomas em comparação ao placebo até 4 horas após a administração. Em contraste, a formulação de propranolol de ação prolongada, uma vez ao dia, não melhorou a qualidade de vida em um mês. Pacientes POTS com baixos níveis de copeptina eram muito mais propensos a responder ao metoprolol do que aqueles com níveis elevados de copeptina, presumivelmente devido a uma maior contribuição do endofenótipo hiperadrenérgico para a sua síndrome.
Agindo no outro extremo do espectro do sistema nervoso autônomo, a piridostigmina demonstrou melhorar a taquicardia ortostática em pacientes com POTS. A piridostigmina aumenta a atividade colinérgica nos receptores muscarínicos ganglionares nicotínicos e pós-ganglionares de acetilcolina, com um provável aumento líquido no tônus do sistema nervoso parassimpático. A ivabradina poderia tratar a POTS através de um novo mecanismo, inibindo seletivamente o canal de sódio, reduzindo assim a frequência cardíaca sem afetar o sistema nervoso simpático.
|
Conclusão POTS continua a representar desafios, tanto diagnósticos quanto terapêuticos, para médicos multiespecializados que cuidam dessas condições. Os pacientes frequentemente relataram atrasos significativos no diagnóstico, excedendo cinco anos entre o início dos sintomas e o diagnóstico final em muitos casos. Vários também relatam ter encontrado ceticismo inicial durante a apresentação, recebido um diagnóstico psiquiátrico incorreto e consultado mais de dez médicos antes do diagnóstico correto. A natureza clinicamente heterogênea da POTS torna seu tratamento inerentemente difícil. Em certos casos, pode ser possível reconhecer endofenótipos. Em casos heterogêneos, devem ser feitas tentativas para discernir e possivelmente quantificar o grau de contribuição de cada endofenótipo para a apresentação do paciente, facilitando assim a formulação de estratégias terapêuticas. Ao longo de todo o processo, os médicos devem demonstrar a máxima paciência e profissionalismo, mostrar empatia, mas ser firmes, e trabalhar em conjunto com o paciente para gerir esta condição enigmática e difícil. |