Introducción
El dolor lumbar constituye la quinta causa más frecuente de consulta médica en Estados Unidos y además es una dolencia onerosa no solo por el fuerte impacto sobre el paciente y los sistemas de salud sino también por el ausentismo laboral que produce.
La mayoría de los pacientes responde adecuadamente al tratamiento y se reincorpora a las tareas laborales dentro del mes de iniciados los síntomas, pero un tercio de los enfermos presenta dolor persistente de un año o más de duración.
El objetivo de estas recomendaciones es mostrar la evidencia disponible sobre la evaluación y el tratamiento del dolor lumbar agudo y crónico no asociado a traumatismos en los servicios de atención primaria.
Evaluación del dolor lumbar
Primera recomendación. Los médicos deben realizar una historia clínica adecuada con el propósito de encuadrar a los pacientes dentro de una de las siguientes 3 categorías:
- Dolor lumbar inespecífico.
- Dolor lumbar potencialmente asociado con radiculopatías o estrechamientos del canal medular.
- Dolor lumbar potencialmente asociado con otra causa de origen vertebral.
En más del 85% de los pacientes que realizan una consulta médica, el dolor lumbar no se puede atribuir a una enfermedad específica o a una alteración de la columna vertebral. En un pequeño grupo de pacientes, el dolor lumbar es debido a un trastorno específico como el cáncer (0,7%), compresión por fractura (4%), o infección de la columna (0,01%).
El encasillamiento del dolor lumbar en una de las 3 categorías señaladas contribuye a tomar una decisión. El médico debe preguntar sobre la localización del dolor, la frecuencia de los síntomas, y la duración del dolor. Se deben considerar varias posibilidades como: pancreatitis, litiasis renal, aneurisma de aorta, o una enfermedad sistémica como la endocarditis o síndromes virales. Todos los pacientes se evaluarán para detectar déficit neurológico rápidamente progresivo, incluyendo déficit motor en más de un nivel, incontinencia fecal y disfunción vesical. En el caso del síndrome de cola de caballo el hallazgo más frecuente es la retención urinaria, mientras que la ausencia de retención urinaria prácticamente descarta esta patología.
La asociación de edad avanzada, la pérdida de peso inexplicable y la falta de mejoría del dolor son sospecha de cáncer.
La posibilidad de una infección vertebral se tendrá en cuenta ante la presencia de fiebre, inyecciones intravenosas, o una infección reciente.
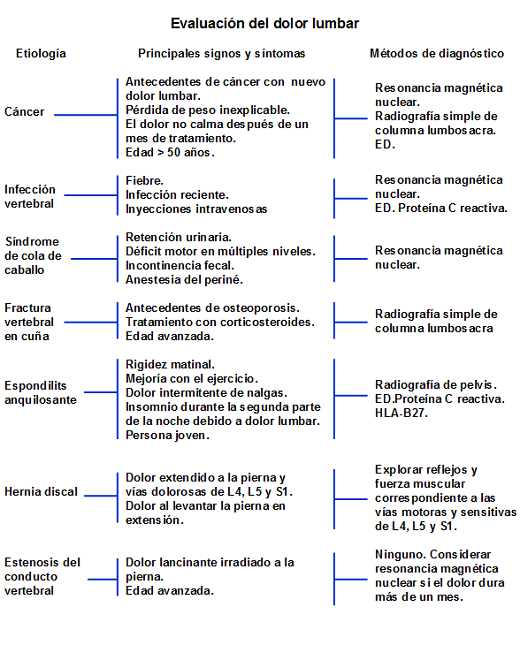
La posibilidad de fracturas con compresión vertebral se considerará en personas de edad avanzada, antecedentes de osteoporosis y tratamiento con corticosteroides. Las distintas patologías que producen dolor lumbar, sus principales características y los métodos de diagnóstico, están descritos en la Figura 1.
Se deben evaluar los factores psicosociales y el estrés emocional porque, como factores pronósticos de la evolución del dolor lumbar, son más importantes que el examen físico o la duración e intensidad del dolor. Entre las situaciones psicosociales más destacadas se encuentran la depresión, la insatisfacción laboral, la pasividad para elaborar estrategias, problemas judiciales, etc.
Figura 1. Evaluación del dolor lumbar. HLA-B27: antígeno leucocitario humano B-27.
Segunda recomendación. No se realizarán estudios por imágenes de rutina u otras pruebas diagnósticas en pacientes con dolor lumbar inespecífico.
Tercera recomendación. Se realizarán estudios por imágenes en aquellos pacientes cuyo dolor lumbar es muy intenso, produce déficit neurológico o existe una causa subyacente según la historia clínica y el examen físico (cáncer, síndrome de cola de caballo, infección vertebral).
Se prefiere la resonancia magnética nuclear (RMN) sobre la tomografía computada (TC) porque no usa radiación ionizante y aporta mejor visualización de los tejidos blandos, la médula ósea y el canal medular. La RMN es el mejor método de diagnóstico de cáncer de columna o tejidos subyacentes.
Cuarta recomendación. Los pacientes con dolor lumbar persistente y signos o síntomas de radiculopatía o de estenosis del canal vertebral se estudiarán con RMN y como segunda opción con TC. La evolución natural de la hernia de disco con radiculopatía es satisfactoria en la mayoría de los pacientes dentro de las 4 semanas de tratamiento médico. La cirugía queda relegada al prolapso de disco lumbar o a la estenosis del canal medular con síntomas radiculares persistentes a pesar del tratamiento farmacológico.
La RMN o la TC están justificadas en los pacientes que son candidatos potenciales de procedimientos invasivos.
Tratamiento del dolor lumbar
Quinta recomendación. Los médicos deben informar a sus pacientes que el dolor lumbar tiene en general un pronóstico favorable, con o sin ciática, incluyendo una alta posibilidad de mejorar dentro del mes de tratamiento. El paciente debe saber que los estudios por imágenes no son una rutina y no mejoran el enfoque terapéutico excepto en las circunstancias ya mencionadas (recomendaciones 3 y 4). En general se debe estimular a los pacientes para que se mantengan activos.
Sexta recomendación. Para la mayoría de los pacientes con dolor lumbar, la medicación de primera línea es el acetaminofeno y los antiinflamatorios no esteroides (AINE). El acetaminofeno es ligeramente más débil que los AINE, pero tiene un mejor perfil de seguridad y es más económico. Un inconveniente del acetaminofeno es la elevación de la aminotransferasa aunque se desconoce la importancia clínica de esta alteración. Los antidepresores tricíclicos son una opción para contribuir a calmar el dolor y carecen de contraindicaciones. Séptima recomendación. En los pacientes que no obtienen mejoría con el tratamiento farmacológico, se considerarán otras opciones como la manipulación de la columna vertebral para el dolor lumbar crónico o subagudo, rehabilitación interdisciplinaria intensiva, ejercicio, acupuntura, masajes, yoga, tratamiento de comportamiento cognitivo y relajación progresiva.
Para el tratamiento con AINE es necesario evaluar los riesgos cardiovasculares y gastrointestinales asociados.
Los opiáceos o el tramadol son opciones cuando se los administra mesuradamente en pacientes con dolor lumbar agudo o crónico de gran intensidad e invalidante.
Los relajantes musculares son un extenso grupo de agentes, algunos con mecanismos poco claros y en general producen efectos colaterales sobre el sistema nervioso central como es la sedación. Además, cada agente músculo relajante ejerce efectos colaterales propios e importantes a saber:
Los que pertenecen a la familia de los inhibidores de la recaptación de la serotonina y la trazodona no mostraron ser eficaces contra el dolor lumbar.
De todas maneras, los médicos deben siempre considerar que la depresión es un componente frecuente del dolor lumbar crónico y que debe ser tratada.
Las benzodiacepinas contribuyen eficazmentecon los analgésicos, pero producen adicción y tolerancia. Si se las indica deberá ser por períodos breves.
No se recomiendan los corticosteroides sistémicos.
Para el dolor lumbar agudo la manipulación de la columna produce beneficios de grado leve a moderado.
La estimulación eléctrica transcutánea y la tracción continua o intermitente no demostraron ser eficaces contra el dolor lumbar crónico.
La tabla 1 resume la evidencia y eficacia de los distintos tratamientos, tanto para el dolor agudo como para el dolor crónico.
♦ Traducción y comentario objetivo: Dr. Ricardo Ferreira