Introducción
La fundoplicatura laparoscópica es el abordaje de elección para el tratamiento de la enfermedad por reflujo gastroesofágico (ERGE ). Logra un control alejado similar del reflujo, con menos problemas a corto y largo plazo, comparado con la fundoplicatura abierta [1]. La fundoplicatura laparoscópica de Nissen es la operación antirreflujo más frecuentemente realizada y altera la anatomía de la unión gastroesofágica.
La unión gastroesofágica tiene 3 funciones.
La primera es permitir que los sólidos y líquidos deglutidos pasen del esófago al estómago.
La segunda es permitir la eliminación del aire del estómago (esto es, eructar).
La tercera función es prevenir el flujo retrógrado del contenido gástrico en el esófago (esto es, el reflujo gastroesofágico).
La fundoplicatura de Nissen restaura la tercera función y brinda un excelente control del reflujo [1-3]. No obstante, constituye una válvula supracompetente, que puede impedir las primeras 2 funciones. Tres meta-análisis han demostrado que la fundoplicatura de Nissen es seguida por una incidencia significativa de efectos colaterales problemáticos, incluyendo disfagia postoperatoria y problemas relacionados con el aire [4-6].
Los procedimientos laparoscópicos de fundoplicatura parcial han sido propuestos como alternativas y apuntan a reducir la incidencia de los efectos colaterales post-fundoplicatura. Las guías norteamericanas recientemente publicadas para la cirugía antirreflujo establecen que la fundoplicatura parcial brinda un control del reflujo a 5 años similar, pero con menos disfagia postoperatoria y complicaciones que la fundoplicatura de Nissen [7].
Las guías sugirieron que la fundoplicatura parcial anterior laparoscópica puede ser menos efectiva en el largo plazo. Sin embargo, puede haber diferencias importantes entre las diferentes variantes de la fundoplicatura parcial anterior laparoscópica (por ej., 90º vs 120º vs 180º) y, en consecuencia, generalizar todos los procedimientos de fundoplicatura parcial anterior en una única categoría, puede no ser apropiado. Además, las diferencias específicas entre las diferentes variantes de fundoplicatura parcial anterior no son bien conocidas.
Un meta-análisis reciente también recolectó fundoplicaturas anteriores de 90º, 120º y 180º y comparó ese grupo con los resultados recolectados de las fundoplicaturas posteriores de 180º, 200º y la de Nissen [8]. Ese análisis sugirió también que el control del reflujo con los tipos de fundoplicatura anterior recolectados, fue inferior a los resultados recolectados de los procedimientos de fundoplicatura posterior y de Nissen [8].
No obstante, ese análisis falló en reconocer y considerar importantes diferencias entre los subtipos de fundoplicaturas y que las diferencias técnicas pueden ser importantes para alcanzar buenos resultados clínicos. Asimismo, ese meta-análisis no accedió a los datos crudos de los ensayos originales. Por lo tanto, no es apropiado extrapolar sus conclusiones a los procedimientos específicos de fundoplicatura.
Para superar los problemas inherentes en los estudios previos, los autores de este trabajo combinaron los conjuntos de datos crudos de 4 ensayos controlados y randomizados de fundoplicatura parcial anterior versus fundoplicatura de Nissen y usaron los datos originales para determinar los resultados clínicos a 5 años de seguimiento alejado. Dos de los ensayos compararon la fundoplicatura anterior de 90º con la de Nissen [9,10], y 2 compararon la fundoplicatura anterior de 180º con la de Nissen [11,12]. Esos conjuntos de datos combinados permitieron comparaciones randomizadas de ambas variantes de fundoplicatura parcial anterior con la fundoplicatura de Nissen.
Métodos
Diseño del estudio y participantes
Los conjuntos de datos de 4 ensayos controlados y randomizados, previamente reportados, de fundoplicatura anterior de 180º [11,12] y 90º [9,10] versus fundoplicatura de Nissen, fueron combinados y reanalizados (Figura 1). Se reclutaron en esos ensayos a pacientes que presentaban una cirugía antirreflujo primaria desde 1995 hasta 2003. Los datos de los resultados a 5 años de 2 de los ensayos han sido reportados previamente [13,14].
• FIGURA 1: Perfil del estudio: análisis CONSORT del seguimiento a 5 años para los grupos con fundoplicatura parcial anterior laparoscópica de 90º (FAL 90º), anterior de 180º (FAL 180º) y Nissen (FNL)
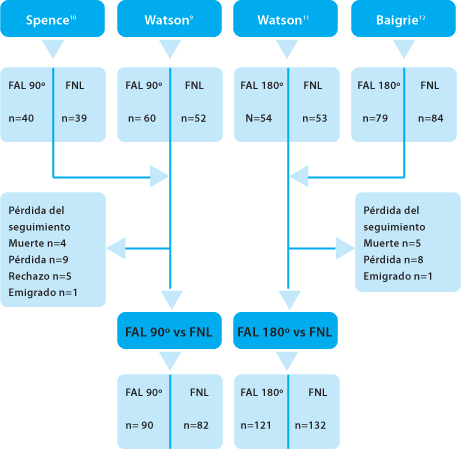
Todos los ensayos usaron una metodología común. Los procedimientos fueron estandarizados a través de todos los centros, el seguimiento alejado fue abordado de una manera ciega y los síntomas comunes estandarizados y los puntajes de resultados, fueron usados en todos los estudios.
Todos los pacientes enrolados tenían evidencia objetiva de ERGE, ya sea con el monitoreo de pH de 24 horas (pH < 4 por más del 7% del tiempo) o con la endoscopía alta (esofagitis ulcerativa) [9-12]. Trescientos noventa y tres pacientes fueron sometidos a fundoplicatura laparoscópica en Adele, sur de Australia [9-11] o en Cape Town, Sudáfrica [12].
Sesenta y ocho pacientes fueron sometidos a cirugía en otra parte de Australia o Nueva Zelanda, en un ensayo multicéntrico de fundoplicatura anterior de 90º versus Nissen, que fue coordinado desde Adelaida [9].
El médico principal en el estudio de Sudáfrica trabajó en Adelaida en 1995 y participó en el desarrollo del primer ensayo de fundoplicatura parcial anterior de 180º versus Nissen llevado a cabo en Adelaida [11]. Él aplicó las mismas técnicas quirúrgicas, puntaje de resultados clínicos y metodología de seguimiento, en el ensayo de Sudáfrica.
Los criterios de exclusión fueron la edad menor de 18 y mayor de 75 años, desórdenes en la motilidad del esófago que impedían la fundoplicatura de Nissen, procedimientos abdominales contemporáneos y cirugía gástrica o de la unión esofagogástrica previas. Los datos del estudio preoperatorio, cuidados perioperatorios y seguimiento alejado, fueron recolectados prospectivamente e ingresados en bases de datos computarizadas. El seguimiento alejado fue llevado a cabo anualmente por personal “ciego” de enfermería de investigación. Los comités de ética para investigación en humanos de los hospitales en los que se realizaron las operaciones, aprobaron los protocolos de todos los ensayos.
Procedimientos quirúrgicos
En cada ensayo, los pacientes fueron randomizados 1:1 para ser sometidos ya sea a una FAL 90º ó 180º o a una FNL. Todos los procedimientos se iniciaron laparoscópicamente. Las técnicas quirúrgicas han sido descritas en detalle en otros trabajos [9-11]. Los pasos iniciales para los 3 tipos de fundoplicaturas son idénticos: disección hiatal con uso mínimo de diatermia, preservación de la rama hepática del nervio vago, movilización del esófago distal y reparación hiatal posterior rutinaria. Los vasos cortos gástricos no fueron seccionados de rutina, excepto en los pacientes sometidos a la FNL en uno de los 4 ensayos [9].
La FAL de 90º fue labrada estabilizando primero el esófago intraabdominal con una sutura de esofagopexia posterior. Luego se acentuó el ángulo de His colocando dos suturas entre el lado izquierdo del esófago y el fundus gástrico adyacente; la sutura más alta incorporó también el borde hiatal.
Luego, el fundus gástrico fue suturado flojamente sobre el lado izquierdo y el frente del esófago, utilizando una sutura apical que ancló al fundus al esófago anterior y al ápex del anillo hiatal en la línea media. El borde inferior del pliegue del fundus también fue suturado al esófago anterior en la línea media [9.10]. La FAL de 180º fue construida suturando la pared anterior del fundus a los pilares derecho e izquierdo del hiato y al ápex del anillo hiatal, usando 5 a 6 suturas [11,12].
La diferencia principal entre las dos técnicas de fundoplicatura parcial anterior, fue que el fundus fue anclado al pilar derecho durante la fundoplicatura de 180º, pero no durante la fundoplicatura parcial anterior de 90º. La FNL comprendió la construcción de una fundoplicatura floja de 360º y 1-2 cm de longitud, con una bujía intraesofágica de 52 a 60 Fr colocada, para ayudar a garantizar un manguito libre de tensión [9-12,15]. Se emplearon 3 suturas para asegurar el manguito [9-12,15].
Resultados clínicos
Los datos preoperatorios, perioperatorios y del seguimiento alejado fueron recolectados prospectivamente. El seguimiento comprendió la aplicación de un conjunto estandarizado de preguntas administradas cada año, ya sea mediante un cuestionario postal o entrevista telefónica; se analizaron los datos del seguimiento de 5 años.
Otros eventos durante el período de seguimiento, tales como dilatación endoscópica por disfagia o reoperación quirúrgica, también fueron identificados prospectivamente y registrados. Los puntales análogos visuales fueron usados para evaluar los síntomas.
La acidez fue evaluada usando un puntaje análogo (0 = sin acidez; 10 = acidez severa) y mediante la determinación del uso de medicación antisecretoria. La presencia de disfagia (pregunta por si/no) y los puntajes análogos para sólidos y líquidos (0 = sin disfagia; 10 = disfagia severa) fueron registrados. Un puntaje validado de 0 a 45 fue empleado para cuantificar la habilidad de tragar 9 tipos de líquidos y sólidos (0 = sin disfagia; 45 = disfagia severa) [17].
También se interrogó a los pacientes sobre si eran capaces de comer una dieta normal. Los síntomas relacionados con el aire fueron evaluados mediantes preguntas por si/no, que determinaron la posibilidad de eructar, la presencia de sensación de plenitud, la habilidad para aliviarla con el eructo y el aumento de la flatulencia.
La satisfacción del paciente fue calificada usando un puntaje análogo (0 = insatisfecho, 10 = satisfecho) y con la escala Visick (1 = sin síntomas; 2 = síntomas leves; 3 = síntomas moderados; 4 = síntomas moderados que interfieren con la vida; 5 = síntomas tan malos o peores que antes de la cirugía) [17]. También se interrogó a los pacientes sobre si aún consideraban su decisión inicial de someterse a cirugía como correcta.
Análisis estadístico
El análisis estadístico se realizó usando el programa SPSS versión 17.0 (SPSS Inc, Chicago, IL). Los datos fueron analizados de acuerdo con el principio de intención de tratamiento. Las variables continuas fueron expresadas como medias ± desvío estándar (DE) y los grupos fueron comparados usando la prueba U de Mann-Whitney. Las variables ordinales fueron expresadas como porcentajes y las diferencias entre los grupos fueron analizadas usando la prueba de 2. Las diferencias en el número de pacientes sometidos a dilatación endoscópica por disfagia o reoperación fueron determinadas utilizando las curvas de sobrevida de Kaplan-Meier con la prueba de log-rank.
Resultados
Un total de 461 pacientes fueron enrolados en los 4 ensayos controlados y randomizados y sometidos a FAL (n = 233) o a FNL (n = 228) por reflujo gastroesofágico. Los resultados a 5 años estuvieron disponibles en 434 (94,1%).
Nueve pacientes (2,0%) fallecieron durante el seguimiento alejado y los resultados clínicos estuvieron disponibles para 425 pacientes (92,2%), 5 años después de la cirugía: fundoplicatura parcial anterior (n = 221) y Nissen (n = 214). Los detalles completos del seguimiento de los pacientes se resumen en la Figura 1.
Los datos de un subconjunto de 172 pacientes estuvieron disponibles para comparación de la FAL de 90° (n = 90) versus la FNL (n = 82) y de 253 pacientes para la comparación de la FAL de 180º (n = 121) versus FNL (n = 132). Las características basales de los pacientes fueron similares para los grupos de fundoplicatura parcial anterior y Nissen (Tabla 1).
• TABLA 1: Características basales de los pacientes de acuerdo con el grupo de tratamiento
.png)
Fundoplicatura parcial anterior de 90º versus Nissen
Los resultados a 5 años para la FAL de 90º versus la FNL se resumen en la Tabla 2. Los puntajes de acidez fueron más altos después de la FAL de 90º y el uso de medicación antisecretoria fue más común. Sin embargo, la disfagia fue menos común, más pacientes fueron capaces de comer una dieta normal, la media del puntaje análogo para la disfagia a comida sólida fue más baja y la media del puntaje de disfagia de 0 a 45 fue más baja después de la FAL de 90º.
Los síntomas relacionados con el aire fueron menos comunes después de la FAL de 90º, con una habilidad mejor preservada para eructar y menos flatulencia. Todas las mediciones de satisfacción global con el resultado de la cirugía fueron similares para los 2 procedimientos.
• TABLA 2: Resultados sintomáticos a 5 años de la FAL de 90º y de la FNL
.png)
No hubo diferencias significativas en el número de dilataciones endoscópicas realizadas por disfagia (2,0 vs 6,0; P = 0,202) o en el número global de reoperaciones (10,0% vs 4,9%; P = 0,212) efectuadas dentro de período de seguimiento de 5 años. En el grupo sometido a FAL de 90º, la mayoría de las reoperaciones fue realizada por recidiva del reflujo (6,7%), mientras que en el grupo de FNL, la mayoría de las reoperaciones fue por disfagia (3,7%).
Fundoplicatura parcial anterior de 180º versus Nissen
Los resultados a 5 años de la FAL de 180º versus la FNL se resumen en la Tabla 3. Los puntajes de acidez y el uso de medicación antisecretoria fueron similares para los 2 procedimientos. La disfagia fue menos común después de la FAL de 180º, la media del puntaje análogo para disfagia a sólidos y líquidos fue más baja y la media del puntaje de disfagia de 0 a 45 fue más baja después de la FAL de 180º.
Los síntomas relacionados con el aire fueron menos comunes después de la FAL de 180º, la habilidad para eructar y para aliviar los síntomas de plenitud estuvo mejor preservada y la flatulencia fue menos problemática. Todas las mediciones de satisfacción global con el resultado de la cirugía fueron similares para los 2 procedimientos.
• TABLA 3: Resultados sintomáticos a 5 años de la FAL de 180º y de la FNL
.png)
No hubo diferencias significativas en el número de dilataciones endoscópicas realizado por disfagia (2,0% vs 5,0%; P = 0,191) o en el número global de reoperaciones (9,9% vs 6,1%; P = 0,256) efectuadas. En el grupo que fue sometido a FAL de 180º la mayoría de las operaciones fue realizada por recidiva del reflujo (7,4%) y en el grupo de FNL la mayoría fue realizada por disfagia (6,1%).
Discusión
La cirugía antirreflujo apunta a brindar un control durable del reflujo con mínimos efectos colaterales post fundoplicatura. En general, eso se alcanza en la mayoría de los pacientes, aunque algunos están afligidos por los efectos colaterales.
Para minimizar el riesgo de los efectos colaterales, se ha propuesto el uso rutinario de la fundoplicatura parcial. No obstante, la percepción de que existe una pobreza de datos, sobre los resultados del seguimiento alejado para la cirugía antirreflujo, ha llevado recientemente a la publicación de guías norteamericanas para el tratamiento quirúrgico del reflujo, recomendando “estudios controlados con seguimiento a largo plazo” para determinar la terapia quirúrgica de elección [7].
Los datos de los resultados a largo plazo están disponibles en muchos ensayos controlados y randomizados relevantes [13,14,18,19] y se han demostrado excelentes resultados alejados para las variantes de la fundoplicatura parcial anterior, en ensayos controlados y randomizados con seguimiento a 5 y 10 años [13,14,18]. En contraste, los resultados a 5 años de otros ensayos han sugerido un menor control del reflujo después de la fundoplicatura parcial anterior [19].
En el presente estudio, los autores brindan un análisis ulterior de los resultados a largo plazo provenientes de 4 ensayos randomizados y controlados, y mediante la combinación de los conjuntos de datos a 5 años, para un análisis adicional de los datos originales, han accesado al conjunto de datos controlados y randomizados más grande, evaluando la fundoplicatura parcial anterior versus la de Nissen.
Las guías norteamericanas para la cirugía antirreflujo concluyen correctamente en que las diferencias en los resultados entre las fundoplicaturas parciales anteriores de 90º y 180º no han sido investigadas [7]. Para identificar diferencias potenciales en el resultado entre los subtipos de fundoplicatura anterior, los autores del presente trabajo estratificaron y compararon esos subtipos separadamente con la fundoplicatura de Nissen, de una manera randomizada.
En el seguimiento a 5 años, el control de los síntomas de acidez fue similar para la FAL de 180º versus la FNL, pero inferior para la FAL de 90º versus la FNL. El uso de medicación antisecretoria después de la FAL de 180º fue similar al de la FNL, pero más común después de la FAL de 90º versus la FNL. Esto apoya el argumento de que la FAL de 90º crea una barrera antirreflujo menos efectiva que la FNL.
Sin embargo, debería señalarse que el uso de medicación antisecretoria no implica que todos los pacientes que la usan tengan recidiva del reflujo. Estudios previos han demostrado que sólo una pequeña proporción de esos pacientes tienen una exposición ácida esofágica anormal en el monitoreo del pH [1,2,20] o evidencia endoscópica de disrupción de la fundoplicatura [3].
Otros han demostrado que aproximadamente dos tercios de los pacientes que toman esas medicaciones después de la fundoplicatura, las usan para síntomas atípicos, no relacionados con los síntomas originales, o usan medicación en combinación con agentes antiinflamatorios no esteroides, para protección de la mucosa gástrica [1,20]. Tanto la FAL de 90º como la de 180º estuvieron asociadas con menos disfagia y menos síntomas relacionados con el aire, comparado con la FNL y la extensión de la reducción de este problema fue similar para ambos procedimientos de fundoplicatura parcial anterior.
Concordante con esos resultados, fue una incidencia más alta de reoperaciones por recidiva del reflujo después de la FAL, una incidencia más alta de reoperación por disfagia con la FNL, aún cuando el número global de procedimientos de revisión operatoria no fue significativamente diferente para ambos tipos de FAL y para la FNL. Globalmente, eso sugiere que el mejor resultado clínico a 5 años de seguimiento alejado, fue alcanzado por la FAL de 180º.
Las diferencias a largo plazo en los síntomas post fundoplicatura entre la anterior y la de Nissen están apoyadas por estudios que han evaluado los efectos fisiológicos de la fundoplicatura. El deterioro en la relajación del esfínter esofágico inferior se correlaciona con la disfagia post fundoplicatura [21,22].
Un reciente meta-análisis sugiere que la relajación del esfínter esofágico inferior es más probable que sea incompleta después de una fundoplicatura posterior que de una parcial anterior [8]. Eso probablemente es una consecuencia de la colocación el estómago por detrás del esófago intraabdominal y ese mecanismo probablemente contribuye a la incidencia más alta de disfagia, después de la fundoplicatura de Nissen.
Asimismo, comúnmente se asume que la alteración del aire tragado desde el estómago (esto es, la inhabilidad para eructar) ocasiona sensación de plenitud y flatulencia después de la fundoplicatura [23]. Un estudio reciente realizado por los autores de este trabajo, sugiere que el venteo del aire desde el estómago es más fácil después de una fundoplicatura parcial que de un Nissen y eso podría explicar el riesgo reducido de sensación de plenitud y de flatulencia [28].
Un ensayo controlado y randomizado previo reportado por Hagedorn y col., demostró un pobre control del reflujo 5 años después de una fundoplicatura anterior de 120º, comparado con una fundoplicatura parcial posterior [19,24]. ¿Pueden los diferentes tipos de fundoplicatura parcial anterior tener diferentes resultados?
La diferencia clave entre la anterior de 180º y las variantes de 90º y 120º, es la extensión del anclaje de la fundoplicatura al anillo hiatal sobre el lado derecho del esófago. En la FAL de 180º, el fundus gástrico es suturado seguramente al pilar derecho del hiato y a la pared esofágica con 3 o 4 suturas, mientras que el estómago no es suturado al pilar derecho en las variantes de 90º y 120º.
Cuando los autores realizaron la cirugía de revisión por recidiva de reflujo, notaron que una fundoplicatura anterior de 180º siempre permanece seguramente adosada al pilar derecho del hiato, mientras que en las fundoplicaturas menores de 90º y 120º, la falta de anclaje sobre el lado derecho puede permitir que la fundoplicatura de desenrolle en cierta extensión en algunos pacientes. Eso podría ser responsable por las diferencias en las tasas de recidiva del reflujo. En general, las fundoplicaturas parciales posteriores también son ancladas al anillo hiatal y la fundoplicatura de Nissen se construye de una manera que no le permite “desenrollarse”.
Las variaciones en la construcción son probablemente las responsables de los diferentes resultados clínicos, entre los distintos tipos de manguito, durante el seguimiento alejado y los autores del presente trabajo no creen que el anclaje seguro de una fundoplicatura parcial a una estructura rígida como el anillo hiatal, durante la construcción, sea un paso clave para alcanzar un control efectivo del reflujo a largo plazo.
Las fortalezas de este estudio son su diseño randomizado, protocolos comunes a través de todos los ensayos, el gran tamaño de la muestra (n = 461) y el uso de conjuntos de datos crudos para el análisis actual. Las técnicas quirúrgicas para la construcción de una fundoplicatura fueron idénticas, excepto que en un ensayo, los vasos cortos gástricos no fueron rutinariamente seccionados en la rama de la fundoplicatura de Nissen [9].
No obstante, múltiples ensayos controlados y randomizados han demostrado, que la sección de los vasos cortos gástricos durante la fundoplicatura de Nissen no brinda ninguna ventaja [5]. Los desvíos asociados con el seguimiento alejado incompleto [25], fueron limitados por el alto nivel de completitud del mismo a 5 años, a través del conjunto combinado de datos de los autores (94,1%).
Una potencial limitación de este estudio es que 3 de los 4 ensayos fueron realizados en Australia [9-11] y 1 en Sudáfrica [12]. Sin embargo, el investigador principal del ensayo en Sudáfrica, trabajó con el grupo de investigación australiano durante el primer ensayo y luego aplicó técnicas y cuestionarios idénticos, en los pacientes de la población sudafricana [12]. La única diferencia en la recolección de datos fue que el uso de medicación antisecretoria no fue investigado en el ensayo de Sudáfrica [12].
Otra limitación es que los autores confiaron en el seguimiento clínico, utilizando cuestionarios validados y que no repitieron el monitoreo de pH, manometría esofágica o endoscopía, durante los 5 años. Se realizaron estudios objetivos al comienzo del seguimiento en cada ensayo y los resultados han sido reportados previamente [9-11]. Al comienzo del seguimiento alejado, no hubo diferencias en los hallazgos endoscópicos o en la normalización de los tiempos de exposición ácida, entre los diferentes tipos de fundoplicaturas [9-11].
La experiencia previa de los autores, tratando de obtener el cumplimiento con el seguimiento alejado objetivo en pacientes por lo demás sanos, demostró que no es factible una alta tasa de cumplimiento con los estudios como la manometría y el monitoreo de pH en múltiples puntos, en sus comunidades [11,25].
A pesar de eso, los resultados clínicos que se han reportado aquí son aún informativos y esos resultados clínicos son dudosamente más relevantes que la práctica clínica diaria, en la cual los pacientes determinan el éxito de una cirugía antirreflujo mediante la resolución de los síntomas clínicos, más que por los resultados de investigaciones objetivas.
Aun cuando los datos de este trabajo han demostrado equivalencia para el control del reflujo y menos efectos colaterales para la FAL de 180º versus la FNL, es posible que subgrupos de pacientes puedan tener resultados diferentes. Por ejemplo, la equivalencia en el control del reflujo puede no ser cierta, para individuos con reflujo gastroesofágico más severo y puede tener algún mérito un abordaje personalizado de la fundoplicatura.
No obstante, desafortunadamente, es difícil realizar análisis de subgrupo significativos sobre pequeños grupos de pacientes, sin comprometer la validez estadística del presente análisis de datos. Son necesarios estudios adicionales, apropiadamente diseñados, para explorar específicamente si algunos subgrupos clínicos pueden quedar mejor después de uno u otro tipo de fundoplicatura.
Meta-análisis recientemente publicados, comparando la fundoplicatura parcial posterior (Toupet) con la de Nissen, han concluido también en que la fundoplicatura parcial posterior ofrece un control similar del reflujo, pero con menos efectos colaterales problemáticos post fundoplicatura, comparado con el procedimiento de Nissen [4,26].
El presente estudio demostró que la fundoplicatura parcial anterior de 180º tiene las mismas ventajas que la fundoplicatura de Nissen. Se han reportado dos ensayos controlados y randomizados sobre fundoplicatura parcial anterior versus posterior y ambos sugieren un mejor control del reflujo después de la fundoplicatura posterior, menos efectos colaterales después de la anterior y una satisfacción global equivalente con el resultado de la cirugía [19,27].
Sin embargo, como se ha discutido, Hagedorn y col., evaluaron una fundoplicatura parcial anterior de 120º y no una de 180º [19,24]. El ensayo reportado por Khan y col., sí evaluó una fundoplicatura parcial anterior de 180º, pero reportó un seguimiento de sólo 12 meses y el mismo fue incompleto, estando disponible solamente el 57% de los pacientes enrolados [27]. Por lo tanto, se necesitan más ensayos para evaluar las ventajas relativas, si las hay, de una fundoplicatura parcial anterior de 180º versus una posterior, para el tratamiento quirúrgico del reflujo gastroesofágico.
En conclusión, en esta comparación de fundoplicaturas parciales anteriores de 90º y 180° versus la de Nissen, con un seguimiento alejado de 5 años, la anterior de 180º alcanzó el mejor resultado global, con un control equivalente del reflujo, pero con menos efectos colaterales, comparado con la fundoplicatura de Nissen.
El control del reflujo después de la fundoplicatura parcial anterior de 90º parece ser menos efectivo que después de la de Nissen y eso globalmente sugiere que la fundoplicatura parcial anterior de 180º es una operación apropiada para el tratamiento de la ERGE no complicada. En los centros asistenciales en donde trabajan los autores de este estudio, actualmente es el procedimiento antirreflujo más comúnmente realizado.
♦ Comentario y resumen objetivo: Dr. Rodolfo D. Altrudi
Bibliografía
1. Broeders JA, Rijnhart-de Jong HG, Draaisma WA, et al. Ten-year outcome of laparoscopic and conventional Nissen fundoplication: randomized clinical trial. Ann Surg. 2009;250:698–706.
2. Draaisma WA, Rijnhart-de Jong HG, Broeders IA, et al. Five-year subjective and objective results of laparoscopic and conventional Nissen fundoplication: a randomized trial. Ann Surg. 2006;244:34–41.
3. Salminen PT, Hiekkanen HI, Rantala AP, et al. Comparison of long-term outcome of laparoscopic and conventional Nissen fundoplication: a prospective randomized study with an 11-year follow-up. Ann Surg. 2007;246:201–206.
4. Broeders JA, Mauritz FA, Ahmed AU, et al. Systematic review and meta-analysis of laparoscopic Nissen (posterior total) versus Toupet (posterior partial) fundoplication for gastro-oesophageal reflux disease. Br J Surg. 2010;97:1318–1330.
5. Catarci M, Gentileschi P, Papi C, et al. Evidence-based appraisal of antireflux fundoplication. Ann Surg. 2004;239:325–337.
6. Varin O, Velstra B, De SS, et al. Total vs partial fundoplication in the treatment of gastroesophageal reflux disease: a meta-analysis. Arch Surg. 2009;144:273–278.
7. Stefanidis D, Hope WW, Kohn GP, et al. Guidelines for surgical treatment of gastroesophageal reflux disease. Surg Endosc. 2010;24:2647–2669.
8. Broeders JA, Roks DJ, Ali UA, et al. Laparoscopic anterior versus posterior fundoplication for gastroesophageal reflux disease: systematic review and meta-analysis of randomized clinical trials. Ann Surg. 2011;254:39–47.
9. Watson DI, Jamieson GG, Lally C, et al. Multicenter, prospective, double-blind, randomized trial of laparoscopic nissen vs anterior 90 degrees partial fundoplication. Arch Surg. 2004;139:1160–1167.
10. Spence GM, Watson DI, Jamiesion GG, et al. Single center prospective randomized trial of laparoscopic Nissen versus anterior 90 degrees fundoplication. J Gastrointest Surg. 2006;10:698–705.
11. Watson DI, Jamieson GG, Pike GK, et al. Prospective randomized double-blind trial between laparoscopic Nissen fundoplication and anterior partial fundoplication. Br J Surg. 1999;86:123–130.
12. Baigrie RJ, Cullis SN, Ndhluni AJ, et al. Randomized double-blind trial of laparoscopic Nissen fundoplication versus anterior partial fundoplication. Br J Surg. 2005;92:819–823.
13. Ludemann R, Watson DI, Jamieson GG, et al. Five-year follow-up of a randomized clinical trial of laparoscopic total versus anterior 180 degrees fundoplication. Br J Surg. 2005;92:240–243.
14. Nijjar R, Watson D, Jamieson G, et al. Five-year follow-up of a multicenter, double-blind randomized clinical trial of laparoscopic Nissen vs anterior 90 degrees partial fundoplication. Arch Surg. 2010;145:552–557.
15. Jamieson GG, Watson DI, Britten-Jones R, et al. Laparoscopic Nissen fundoplication. Ann Surg. 1994;220:137–145.
16. Dakkak M, Bennett JR. A new dysphagia score with objective validation. J Clin Gastroenterol. 1992;14:99–100.
17. Watson DI, Pike GK, Baigrie RJ, et al. Prospective double-blind randomized trial of laparoscopic Nissen fundoplication with division and without division of short gastric vessels. Ann Surg. 1997;226:642–652.
18. Cai W, Watson DI, Lally CJ, et al. Ten-year clinical outcome of a prospective randomized clinical trial of laparoscopic Nissen versus anterior 180(degrees) partial fundoplication. Br J Surg. 2008;95:1501–1505.
19. Engström C, Lönroth H, Mardani J, et al. An anterior or posterior approach to partial fundoplication? Long-term results of a randomized trial. World J Surg. 2007;31:1221–1225.
20. Wijnhoven BP, Lally CJ, Kelly JJ, et al. Use of antireflux medication after antireflux surgery. J Gastrointest Surg. 2008;12:510–517.
21. Scheffer RC, Samsom M, Frakking TG, et al. Long-term effect of fundoplication on motility of the oesophagus and oesophagogastric junction. Br J Surg. 2004;91:1466–1472.
22. Mathew G, Watson DI, Myers JC, et al. Oesophageal motility before and after laparoscopic Nissen fundoplication. Br J Surg. 1997;84:1465–1469.
23. Woodward ER, Thomas HF, McAlhany JC. Comparison of crural repair and Nissen fundoplication in the treatment of esophageal hiatus hernia with peptic esophagitis. Ann Surg. 1971;173:782–792.
24. Hagedorn C, Jonson C, Lonroth H, et al. Efficacy of an anterior as compared with a posterior laparoscopic partial fundoplication: results of a randomized, controlled clinical trial. Ann Surg. 2003;238:189–196.
25. Ludemann R, Watson DI, Jamieson GG. Influence of follow-up methodology and completeness on apparent clinical outcome of fundoplication. Am J Surg. 2003;186:143–147.
26. Shan CX, Zhang W, Zheng XM, et al. Evidence-based appraisal in laparoscopic Nissen and Toupet fundoplications for gastroesophageal reflux disease. World J Gastroenterol. 2010;16:3063–3071.
27. Khan M, Smythe A, Globe J, et al. Randomized controlled trial of laparoscopic anterior versus posterior fundoplication for gastro-oesophageal reflux disease. ANZ J Surg. 2010;80:500–505.
28. Broeders JA, Bredenoord AJ, Hazebroek EJ, Broeders IA, Gooszen HG, Smout AJ. Reflux and belching after 270 degree versus 360 degree laparoscopic posterior fundoplication. Ann Surg. 2012;255:59–65