Introducción
El concepto tradicional que explica procesos infecciosos en humanos indica que las enfermedades son producidas como resultado de invasiones agresivas de microorganismos dañinos, los cuales luchan con las defensas de los huéspedes activando mecanismos que liberan anticuerpos y células inmunitarias.1 De esta forma, la periodontitis apical crónica (PAC) se define como la inflamación del periodonto causada por factores bacterianos de origen endodóntico. Es considerada como una respuesta defensiva del organismo para combatirla destrucción de la pulpa dental y la proliferación de microorganismos patógenos en los conductos radiculares,2 cuyas consecuencias son evidentes en el tejido periapical circundante.
Cuando la PAC persiste, se debe a la falta de tratamiento de conductos o por deficiencias en el mismo, que en su mayoría son de naturaleza técnica como el control aséptico inadecuado, mal diseño de la vía de acceso, instrumentación inadecuada, conductos no tratados o inadecuadamente obturados.3
Según Nair,2 en la periodontitis apical aguda hay una respuesta dolorosa que se observa antes de la resorción de hueso alveolar, con la presencia de focos bien definidos de neutrófilos. La periodontitis apical crónica es una inflamación persistente del periodonto, de origen endodóntico, caracterizada por la presencia de tejido granulomatoso, infiltrado predominantemente por linfocitos, células plasmáticas y macrófagos. Los productos bacterianos, los mediadores de la inflamación y el tejido pulpar en vías de necrosis atraviesan el foramen apical e inducen una reacción inflamatoria crónica desde los vasos sanguíneos del ligamento periodontal. Clínicamente, esta lesión es en general asintomática y presenta una zona radiolúcida localizada periapicalmente a la raíz de los dientes afectados. Los mecanismos de defensa del hospedero son diversos e incluyen la liberación de células y mediadores, como los leucocitos y linfocitos, que tienen funciones importantes en la inflamación y en la inmunidad. Entre ellos encontramos los linfocitos T y B, y las células NK.
Otras células de defensa presentes son los macrófagos y las principales de la inflamación crónica y la inmunidad. Desempeñan varias funciones como fagocitosis de microorganismos, eliminación de células y componentes tisulares necróticos, expulsión de partículas extrañas y vigilancia inmunológica, además de que son las precursoras de los osteoclastos. También secretan prostaglandinas y leucotrienos que contribuyen a la inflamación.
Existe poca bibliografía específica que relacione las enfermedades pulpares y la PAC con algunos problemas sistémicos. Kaumudi y Joshipura estudiaron la posible relación entre pulpitis e incidencia de enfermedades coronarias, y encontraron una probable relación moderada entre estas dos afecciones.4
Campanelli y Walton5 estudiaron a pacientes con periodontitis apical aguda cuando éstos mostraban malestar general; sin embargo, no encontraron asociación significativa en los cambios de los valores de los signos vitales de estos pacientes.
Por otro lado, como referencias indirectas, hay varios estudios que han establecido una posible relación entre las afecciones del periodonto y algunas alteraciones sistémicas.
Offenbacher,6 sin duda uno de los pioneros en esta área de estudio, afirma que la inflamación en el periodonto deteriora la función del endotelio, promueve la formación de ateroma, junto con la elasticidad de las arterias mayores, y compromete la integridad estructural de la placa arterial creando regiones vasculares de placa inestable, que conllevan a la susceptibilidad para émbolos y eventos trombóticos.
Kweider y colaboradores7 fueron los primeros en reportar niveles altos de leucocitos en pacientes con periodontitis, comparados con un grupo control. Después, aparecieron varios estudios que reportaron un ligero aumento de leucocitos en pacientes con periodontitis.8,9,10
Por su parte, Noack y colaboradores11 indican que la respuesta inflamatoria contra las bacterias es caracterizada por infiltración en los tejidos periodontales de células inflamatorias, incluso (PMN) macrófagos, linfocitos y células del plasma. Los macrófagos activos liberan citocinas, las cuales están involucradas en la destrucción del tejido conectivo periodontal y del hueso alveolar; también, pueden iniciar una respuesta a una fase aguda sistémica.
Asimismo, es mencionado por Loss y colaboradores8 que la periodontitis ha mostrado elevar los niveles de IL-6 y leucocitos en pacientes con enfermedades cardiovasculares, lo que sugiere la posible relación que guardan ambas alteraciones.
Ante estas evidencias, la periodontitis apical pudiera llevar a una respuesta sistémica inflamatoria similar a la postulada para la enfermedad periodontal, ya que parece razonable asumir la presencia de concentraciones elevadas de neutrófilos y algunos macrófagos durante la fase aguda, y la mayor acumulación de linfocitos, macrófagos y células plasmáticas durante la fase crónica.
Ante la falta de información sobre cómo repercute la PAC en el organismo, en especial su correlación con los elementos formes de la sangre, diseñamos esta investigación. Nuestro objetivo fue establecer si los valores de las cuentas sanguíneas de algunos elementos se ven afectados en pacientes que presentan PAC.
Metodología
Los pacientes que se incluyeron para esta investigación fueron de género indistinto, mayores de 12 años de edad y no padecían ningún problema sistémico. En el grupo de estudio se incluyeron 23 individuos (2 masculinos y 21 femeninos) y el grupo comparativo constó de 15 pacientes, (5 masculinos y 10 femeninos).
El grupo de estudio se conformó con pacientes con presencia de PAC asintomática, que pudieron haber tenido estadios de agudización con fistulización o sin ella, pero sobre todo que se identificara radiográficamente una lesión periapical, es decir, una zona radiolúcida de tamaño variable.
Se tomaron muestras sanguíneas a pacientes que presentaban PAC, que acudieron a tratamiento a la Clínica de Endoperiodontología de la Facultad de Estudios Superiores Iztacala, así como a pacientes con las mismas condiciones y que asistieron al Instituto Nacional de Perinatología. El grupo comparativo fueron pacientes aparentemente sanos sistémicamente, sin lesiones periapicales, de quienes pudimos consultar los resultados de sus análisis de sangre.
De esta manera, se obtuvieron los datos de los valores de leucocitos, linfocitos, monocitos, basófilos, eosinófilos, plaquetas, hematocrito y hemoglobina, y se compararon los dos grupos formados.
Resultados
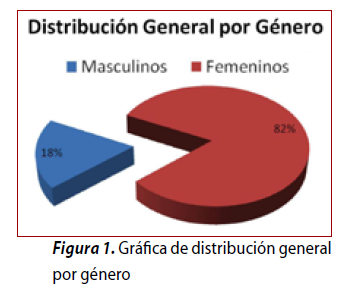
Se realizaron en total 38 análisis sanguíneos de biometría hemática, de los cuales 31 (82%) fueron de pacientes femeninos y 7 (18%) de pacientes masculinos (Figura 1).
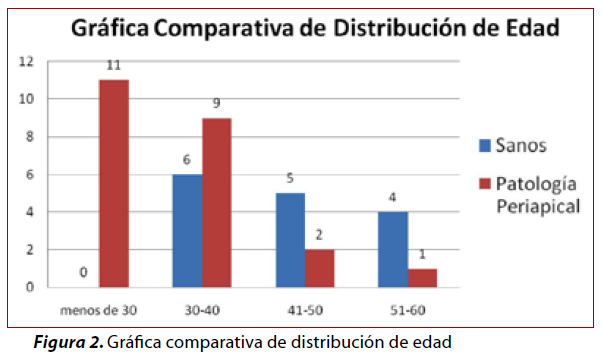
De las 38 muestras obtenidas, 23 correspondieron a pacientes que presentaron PAC, de los cuales 11 eran menores de 30 años de edad, nueve tenían entre 30 y 40 años; dos, entre 41 y 50 años; y sólo uno, entre 51 y 60 años.
Las otras 15 correspondieron a pacientes sanos (grupo control); de ellos seis tenían entre 30 y 40 años; cinco, entre 41 y 50 años; y cuatro, de 51 a 60 años (Figura 2).
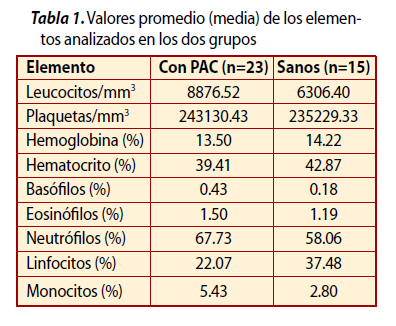
En la Tabla 1 se observan los valores promedio (media) de los elementos de fórmula blanca en pacientes sanos y con PAC, que fueron obtenidos en los análisis de sangre.
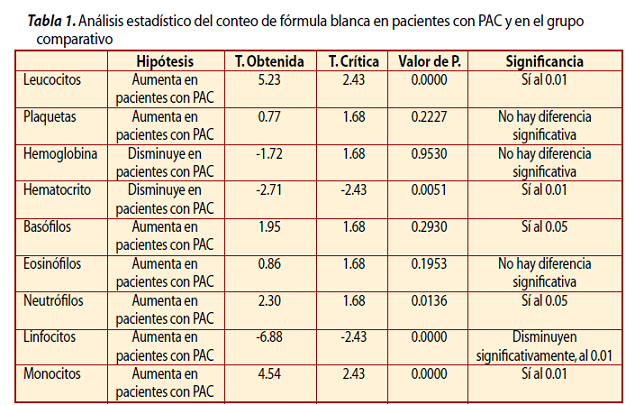
En la Tabla 2 se muestra el análisis estadístico (diferencia de medias) de cada uno de los elementos de la fórmula blanca obtenidos tanto de pacientes con PAC como del grupo comparativo, con las hipótesis formuladas para cada caso.
Discusión
La PAC es una alteración de origen bacteriano, que por su persistencia puede producir reacciones en todo el sistema inmunológico que pueden ser detectadas en varios niveles, una de ellas en las cifras de la biometría hemática.
Como se puede observar en la Tabla 2, la cantidad de leucocitos mostró una diferencia significativa entre ambos grupos estudiados. Como se sabe, el número total de leucocitos siempre se ha usado para identificar la presencia de infección o un proceso inflamatorio en un individuo.12 Los datos sugerirían que la PAC, como proceso infeccioso, podría estar provocando aumento del número de estas células blancas; sin embargo, hay que aclarar que estas cifras no exceden los niveles establecidos como normales. Esto coincide con lo reportado por Loos y colaboradores,6 que comparan el conteo de leucocitos en pacientes con periodontitis. Según estos autores, las cuentas leucocitarias están correlacionadas positivamente con enfermedades cardiovasculares, y proponen que marcadores como la proteína C reactiva, el fibrinógeno, las citocinas y el factor de necrosis tumoral pudieran estar elevados debido a procesos infecciosos.
El conteo de plaquetas y la hemoglobina no mostraron diferencias significativas, únicamente un muy ligero aumento en las plaquetas del grupo de pacientes con PAC. Herzberg menciona al respecto que una infección por bacterias produce enzimas que pueden activar las plaquetas y la cascada de la coagulación sanguínea;13 y Loos6 indica que es razonable asumir que puede ocurrir un ligero incremento de las plaquetas en la circulación en pacientes con peridontitis, tal como también se requiere de más estudios para aclarar esta situación. Por otro lado, los eosinófilos no mostraron incrementos con diferencias significativas señalando que estos elementos, propios de las reacciones de hipersensibilidad, no tienen una participación importante en la PAC. Para concluir, podemos mencionar que la periodontitis apical crónica es un fenómeno complejo que incluye la persistencia de irritantes bacterianos y la propia respuesta del organismo, lo que desencadena modificaciones en algunos valores sanguíneos. Algunas de las cifras encontradas en este estudio arrojaron diferencias significativas, lo cual tiene similitud con los estudios reportados para la periodontitis generalizada. Nos parece que para que se presente una modificación en estos valores sanguíneos, la PAC debe ser extensa y de larga duración, ya que de acuerdo a Loos,9 los resultados más significativos los obtuvo en pacientes con periodontitis severa, donde el área de superficie periodontal enferma estaba muy extendida. Bajo las condiciones del presente estudio, podemos concluir que la PAC está relacionada con el aumento en los niveles de leucocitos, neutrófilos, basófilos y monocitos, y la disminución de los valores del hematocrito, aunque éstos siempre se encontraron dentro de las cantidades determinadas para la normalidad. No encontramos explicación satisfactoria para el hallazgo de la disminución de los linfocitos. Por estas circunstancias nos parece razonable deducir que el organismo reacciona sistémicamente ante la presencia de la periodontitis apical crónica. aprecia en nuestro estudio. Sobre el dato obtenido de la hemoglobina, el mismo autor menciona que la disminución en pacientes con periodontitis generalizada es relevante pues pudiera estar asociada con anemia crónica; sin embargo, según las evidencias de este estudio, en pacientes con PAC no se apreció disminución significativa de la hemoglobina.
El volumen ocupado por los eritrocitos en la sangre, denominado hematocrito, sí mostró una diferencia significativa entre ambos grupos, lo cual es similar a lo reportado por Hutter, en pacientes con periodontitis generalizada severa.14
En el conteo de polimorfonucleares, los basófilos y los neutrófilos mostraron diferencias significativas; y de los agranulocitos únicamente los monocitos mostraron diferencias significativas. Estos últimos se encontraron aumentados en comparación a los pacientes sanos. A este respecto, Nair2 menciona que parece razonable asumir que en la PAC haya presencia de concentraciones elevadas de neutrófilos y algunos macrófagos durante la fase aguda, y la acumulación de linfocitos, macrófagos y células plasmáticas durante la fase crónica del proceso patológico en la periodontitis apical. También, menciona la acumulación de células cebadas, lo que explicaría el aumento significativo de basófilos.
La hipótesis planteada para la cantidad de linfocitos presentes fue que estos elementos sanguíneos incrementan su número con base en lo mencionado por Nair;2 sin embargo, los resultados fueron totalmente opuestos, pues incluso la disminución de la cantidad de linfocitos fue estadísticamente significativa. No tenemos una explicación para este resultado contradictorio. Se requiere de más estudios para aclarar esta situación.
Por otro lado, los eosinófilos no mostraron incrementos con diferencias significativas señalando que estos elementos, propios de las reacciones de hipersensibilidad, no tienen una participación importante en la PAC.
Para concluir, podemos mencionar que la periodontitis apical crónica es un fenómeno complejo que incluye la persistencia de irritantes bacterianos y la propia respuesta del organismo, lo que desencadena modificaciones en algunos valores sanguíneos.
Algunas de las cifras encontradas en este estudio arrojaron diferencias significativas, lo cual tiene similitud con los estudios reportados para la periodontitis generalizada. Nos parece que para que se presente una modificación en estos valores sanguíneos, la PAC debe ser extensa y de larga duración, ya que de acuerdo a Loos,9 los resultados más significativos los obtuvo en pacientes con periodontitis severa, donde el área de superficie periodontal enferma estaba muy extendida.
Bajo las condiciones del presente estudio, podemos concluir que la PAC está relacionada con el aumento en los niveles de leucocitos, neutrófilos, basófilos y monocitos, y la disminución de los valores del hematocrito, aunque éstos siempre se encontraron dentro de las cantidades determinadas para la normalidad. No encontramos explicación satisfactoria para el hallazgo de la disminución de los linfocitos. Por estas circunstancias nos parece razonable deducir que el organismo reacciona sistémicamente ante la presencia de la periodontitis apical crónica