Estudio Inter99, Introducción
La cardiopatía isquémica sigue siendo la causa principal de morbilidad y mortalidad en todo el mundo. Las causas principales han sido bien conocidas durante décadas, el tabaquismo, el sedentarismo y la dieta poco saludable (estas dos últimas actuarían en parte a través del aumento de la presión arterial, la hipercolesterolemia, el sobrepeso y la diabetes tipo 2) pueden explicar la mayoría de los casos nuevos.
Los estudios de grupos de personas seleccionadas han mostrado que la modificación de esos factores de riesgo influye en el desarrollo de la cardiopatía isquémica, pero lo que es efectivo a nivel individual bajo circunstancias ideales puede no serlo a nivel poblacional.
Una revisión sistemática de ensayos clínicos aleatorizados de intervenciones sobre múltiples factores de riesgo para prevenir la cardiopatía isquémica mostró que hubo un efecto escaso sobre los cambios en los factores del estilo de vida, las concentraciones de colesterol y la presión arterial─estos dos últimos, principalmente debido al tratamiento farmacológico utilizado─ pero ningún efecto significativo en la mortalidad a largo plazo por cardiopatía isquémica.
La calidad de los estudios varió considerablemente; muchos estudios eran antiguos, y pocos de ellos brindan suficiente detalle para replicar la intervención utilizada. A menudo, les falta un marco teórico para el asesoramiento sobre el estilo de vida, y en algunos estudios la intensidad y la duración de las intervenciones eran limitadas. Sobre todo, los factores de riesgo individuales solo fueron considerados sin evaluar el riesgo absoluto.
Por lo tanto, en muy pocos casos la intervención fue seguida de un programa de mantenimiento. Otros inconvenientes importantes fueron la posibilidad de que los efectos se trasladaran al grupo control, faltó el análisis de la intención de tratar debido a la pérdida de seguimiento, y no se informaron los casos no fatales.
Debido a estos defectos, en 1999 se inicio el estudio Inter99. Las guías del momento recomendaban el puntaje de riesgo de Framingham como una medida apropiada del riesgo absoluto, que tiene en cuenta los principales factores de riesgo, pero el uso de los puntajes de riesgo existentes, extraños a la población danesa, había dado malos resultados por lo que fue necesario desarrollar un puntaje de riesgo para la población en la cual se va a aplicar.
Por lo tanto, los autores desarrollaron un puntaje de riesgo de Copenhague sobre la base de los datos de dos grandes estudios epidemiológicos en la zona de Copenhagen. Los riesgos relativos que se encuentran en el puntaje de riesgo de Copenhague fueron comparables a los hallazgos internacionales, pero la comparación con el puntaje de riesgo de Framingham confirmó que este último no podría ser utilizado en una población danesa.
Por otra parte, los puntajes de riesgo existentes tenían el inconveniente de estar basados exclusivamente en datos epidemiológicos, los cuales pueden no estimar correctamente el efecto del cambio de los factores de riesgo. Por lo tanto, los autores desarrollaron un programa informático de evaluación de riesgos (PRECARD) que combina el puntaje de riesgo de Copenhague con los datos de estudios clínicos aleatorizados y controlados. Este programa computarizado, que actualmente está registrado como HeartScore y es recomendado por la Sociedad Europea de Cardiología, no solo es un puntaje de riesgo basado en datos nacionales sino que también es una de las primeras herramientas educativas de salud computarizada del mundo.
Los autores lo desarrollaron como un enfoque pedagógico nuevo, para ser utilizado como una ayuda para explicar el riesgo a los participantes y adaptar una intervención personal para cada uno de ellos. Por otra lado, dicen: “evitamos un efecto dominó en el grupo control utilizando un procedimiento de asignación al azar, por lo que las personas que formaron el grupo de control no fueron invitados para el cribado y no recibieron información sobre la intervención en curso.
La intensidad de la intervención fue elevada, representada por la detección seguida por el asesoramiento repetido sobre los cambios de comportamiento, a lo largo de 5 años. Se utilizaron teorías sobre cambios del comportamiento aceptadas y bien descritas. El plan de mantenimiento excedió los 5 años, y el seguimiento de fue casi completo (excepto en aquellos que abandonaron) para toda la población del estudio, a través de registros.
Después de 5 años de asesoramiento se observó un efecto significativo en el estilo de vida, con una reducción importante de la prevalencia del tabaquismo; los hábitos alimenticios mejoraron y la actividad física se hizo sostenida (entre los hombres), con una disminución de los episodios de embriaguez.
Por otra parte, según el informe de los mismos pacientes, hubo una mejoría significativa en la salud mental y una actividad física sostenida. Estos hallazgos indican que el asesoramiento promueve cambios beneficiosos a nivel individual, por lo menos durante un lapso limitado. Sin embargo, estos resultados no muestran si el cribado y el asesoramiento del estilo de vida reducen la cardiopatía isquémica en la población.
Aunque son parte de un ensayo clínico aleatorizado, los participantes representan un grupo seleccionado de personas que han elegido participar y que asistieron al seguimiento. Esto deja la duda sobre un posible efecto en la población general que no ha participado.
Desde una perspectiva de salud pública, dicen los autores, “nosotros necesitamos demostrar si la detección del riesgo cardiovascular y el asesoramiento individual conducen a una reducción en las enfermedades en cuestión, no solo en aquellos que participaron en la intervención sino también en la población del estudio como un todo. Este es uno de los principales criterios para la aplicación de un programa de cribado en la población general y es un requisito para los programas de detección del cáncer.”
El objetivo principal del estudio Inter99 fue investigar si se puede conseguir la disminución de la incidencia de cardiopatía isquémica en una población general, cuando se le ofrece un cribado del riesgo de cardiopatía isquémica y el asesoramiento repetido sobre el estilo de vida repetidos.
El resultado primario evaluado fue la incidencia de la cardiopatía isquémica.
Las mediciones de los resultados secundarios fueron el ictus, los eventos combinados (cardiopatía isquémica, accidente cerebrovascular, o ambos), y la mortalidad total.
|
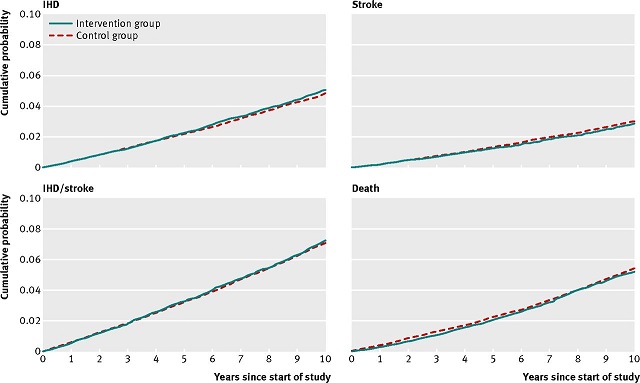
Resumen Aquellos con un riesgo elevado de cardiopatía isquémica, de acuerdo con criterios predefinidos, recibieron 6 sesiones de asesoramiento grupal sobre el estilo de vida, abandono del cigarrillo y actividad física. Después de 5 años, todos fueron invitados a una sesión de asesoramiento final. Cuando fue necesario, los participantes fueron remitidos a su médico de cabecera para recibir tratamiento médico. El grupo de control no fue invitado a intervenir en el cribado. En un seguimiento de 10 años, murieron 3.163 personas. De los 58.308 personas sin antecedentes de cardiopatía isquémica al comienzo del estudio, 2.782 desarrollaron esa enfermedad. De 58.940 sin antecedentes de accidente cerebrovascular al inicio del estudio, 1.726 sufrieron un accidente cerebrovascular. No se hallaron diferencias significativas entre los grupos de intervención y control en el punto final primario (razón de riesgo de cardiopatía isquémica 1,03) o en el punto final secundario (accidente cerebrovascular 0,9)..
|
Comentarios
"No hubo un efecto sobre la cardiopatía isquémica, el ACV, los eventos combinados o la muerte, en toda la población del estudio durante un período de 10 años"
El estudio Inter99 es uno de los estudios de intervención más grande del mundo que investiga el efecto del cribado sistemático seguido del asesoramiento intensivo y repetido del estilo de vida durante 5 años sobre la incidencia de la cardiopatía isquémica de alto riesgo. Aunque las modificaciones importantes del estilo de vida ya fueron descritas en los participantes luego de 5 años, los autores comprobaron que no hubo un efecto sobre el desarrollo de la cardiopatía isquémica, el accidente cerebrovascular, los eventos combinados o la muerte, en toda la población del estudio durante un período de 10 años. No se observaron efectos colaterales; en particular, no se hallaron reacciones psicológicas adversas.
Fortalezas y limitaciones del estudio
El estudio tiene fortalezas y limitaciones. La tasa de participación fue menor que la esperada por los autores; sin embargo, teniendo en cuenta el hecho de que más personas que las esperadas tenían un riesgo elevado y recibieron asesoramiento, y que no se observó una reducción de la cardiopatía isquémica, los autores dudan de que una tasa de participación del 70% hubiese generado alguna diferencia. Por otra parte, el número de eventos fue suficiente para mostrar un posible efecto.
Se suscitaron interrogantes importantes y preocupantes acerca de si la intervención tuvo suficiente calidad e intensidad. El equipo de salud recibió entrenamiento y supervisión en teorías sobre cambios de conducta aceptadas y asesoramiento sobre el estilo de vida, estuvo muy comprometido e integrado por un número pequeño de personas, la mayoría de las cuales permaneció hasta el final del seguimiento de 5 años. Los participantes tuvieron hasta 4 encuentros personales con el médico en sesiones individuales, y a las personas de alto riesgo también se les ofreció participar de un grupo para recibir asesoramiento, con una duración de 4-6 meses.
La intensidad de la intervención podría considerarse de una duración demasiado corta como para alcanzar un cambio en los hábitos poco saludables adquiridos durante toda la vida, pero si la intervención personalizada se le ofreciera al 60% de la población, la misma debería tener un límite.
Aun contando con los mejores modelos de predicción del riesgo de cardiopatía isquémica (por ej., el uso de un procedimiento de detección por pasos), los autores no hallaron motivos para creer que habría que atender a un número mayor de personas, especialmente no a aquellos con un riesgo más elevado.
Por otra parte, no hallaron buenas razones para creer que se adherirían más personas a los cambios en el estilo de vida durante toda su vida si el modelo de predicción hubiese sido mejorado. La intervención fue, principalmente, el asesoramiento, mientras que el tratamiento médico fue dejado para la práctica general, lo cual podría resultar en un tratamiento de poca intensidad, pero otros estudios que usaron el asesoramiento y el tratamiento médico no hallaron efectos.
También se debe considerar la posibilidad de que un seguimiento de 10 años sea demasiado corto. De acuerdo con el poder del análisis estadístico que aplicaron los autores, obtuvieron un número suficiente de eventos, de manera que un seguimiento más prolongado tendría mayor probabilidad de no hallar más cambios en los resultados.
Por otra parte, los resultados de estudios sobre las modificaciones a nivel de la sociedad (por ej. carteles de No Fumar en lugares públicos) han mostrado un efecto inmediato sobre los eventos de la cardiopatía isquémica, indicando que si la intervención propuesta tiene efecto sobre tales cambios, debe esperarse que esto ocurra dentro de un corto plazo.
El contexto fue una investigación clínica en uno de los hospitales más grandes de los suburbios de Copenhagen. Los autores consideran que una sala general sería un lugar más adecuado para la intervención en el estilo de vida, ya que el médico general conoce a sus pacientes y los pacientes tienen mucha confianza en su médico. Sin embargo, algunos de los estudios clínicos aleatorizados relacionados con el estilo de vida, en realidad se hicieron en una sala general, como los estudios aleatorizados grupales, y no mostraron ningún efecto. Por último, los médicos generales del área fueron informados acerca del estudio, y algunos de los participantes fueron derivados a ellos para su tratamiento médico, asesoramiento o ambos.
Las fortalezas del estudio son varias: el tamaño del estudio y su diseño basado en la población; el uso de un programa informático personalizado (PRECARD), el cual tuvo en cuenta el efecto del cambio de conducta; el uso de teorías del comportamiento saludable reconocidas y de un programa intensivo de asesoramiento repetido que podría aplicarse en la práctica diaria.
El uso de registros centrales validados permitió a los autores hacer el seguimiento de todos los pacientes del estudio, independientemente de la participación e identificación de los casos fatales y no fatales, lo que les permitió analizar los datos de acuerdo a la intención de tratar, mientras que la estrategia de asignación al azar garantizó que el efecto no se trasladara al grupo control, ya que ni este grupo ni los médicos sabían que estaban conformando un grupo control. El uso de los datos de registros centrales cegó aún más la evaluación de los criterios de valoración en relación al grupo asignado al azar. Por lo tanto, dicen, los datos pueden ser generalizados con confianza.
Comparación con otros estudios
“Según sabemos”, expresan los autores, “un solo estudio publicado de tamaño suficiente utilizó un enfoque similar al Inter99, ya que investigó los puntos finales fatales y no fatales.” Wilhelmsen et al. hicieron el cribado en una muestra aleatorizada de la población de referencia y llevaron a cabo una intervención durante 5 años.
Los autores formaron otra muestra al azar como grupo control sin incluirlos en el cribado; hicieron el seguimiento de los dos grupos en los registros centrales, y analizaron los resultados de acuerdo con la intención de tratar. “A diferencia de nuestro estudio,”, acotan los autores, “la población que eligieron (10.000 personas en cada grupo) la comparación solo se hizo en hombres de mediana edad (47-55 años, y los criterios que utilizaron para las personas de alto riesgo fueron diferentes a los nuestros (pero probablemente eran concordantes con la definición de alto riesgo de la década de 1970), es decir, presión arterial ≥175/115 mm Hg, colesterol ≥ 300 mg/dl y tabaquismo, (al menos 15 cigarrillos/día).” Esto identificó a casi al 37% de la población estudiada como portadora de cardiopatía isquémica de alto riesgo en comparación con el 60% hallado en el presente trabajo.
Los autores atribuyen esta diferencia a que ellos usaron una definición más amplia de las personas de alto riesgo. La intervención incluyó el asesoramiento individual sobre el estilo de vida y el tratamiento médico de la hipertensión arterial y la hiperlipidemia. “Como en nuestro estudio,” dicen, “los otros investigadores no hallaron efecto sobre el desarrollo de la cardiopatía isquémica, el accidente cerebrovascular o la muerte. Tampoco hallaron efecto sobre el desarrollo de cáncer.
Varios estudios de intervención en el nivel poblacional han utilizado un enfoque aleatorizado más tradicional ya aplicado en los ensayo clínicos. En esos ensayos se invitó a participar del cribado a una muestra al azar de la población de referencia; estos participantes debían cumplir ciertos criterios que identifican a las personas de alto riesgo. Luego, los participantes fueron elegidos al azar para recibir la intervención o para integrar el grupo control. Se ha sugerido que este diseño explica la falta de efecto.
Un problema más importante es que no se puede evaluar el efecto entre las personas que eligen participar en el cribado, de manera que no contribuye a la evidencia a favor o en contra del cribado sistemático desde una perspectiva de la salud pública.
Finalmente, muchos de los estudios han perdido el seguimiento, lo cual los hace vulnerables al sesgo de selección. Una revisión de Cochrane concluyó que las intervenciones no tuvieron efecto sobre el desarrollo de la cardiopatía isquémica. “En nuestro estudio,” dicen los autores, “no pudimos comparar a los participantes con un grupo control (debido a nuestro diseño). De manera que los resultados de este estudio no se suman a los de los estudios seleccionados para la revisión. ”
Otros estudios similares tuvieron como objetivo observar el efecto del asesoramiento sobre el estilo de vida teniendo en cuenta el desarrollo de cáncer de mama y cáncer colorrectal, y tampoco comprobaron efectos. Una revisión reciente de Cochrane basada en 14 estudios clínicos aleatorizados, con más de 180.000 personas, concluyó que los controles de la salud general no tuvieron efecto sobre el número de internaciones hospitalarias, discapacidad, número de derivaciones a especialistas, visitas adicionales al médico de cabecera o ausencia laboral.
Implicancias en las políticas
A pesar de los resultados repetidamente negativos del cribado y el asesoramiento del estilo de vida, los controles de la salud general siguen siendo una herramienta de política sanitaria para la población, destinados a combatir la carga de la cardiopatía isquémica y otras enfermedades crónicas.
En 1968, la OMS propuso que antes de recomendar el cribado sistemático habría que cumplir con varios criterios. Estos criterios han sido frecuentemente interpretados como criterios para el cribado en los estadios iniciales de las enfermedades, pero también son adecuados para el cribado sistemático de las enfermedades de alto riesgo. Algunos de los principales criterios son que la enfermedad en cuestión debe ser grave y que se disponga de un instrumento validado para el cribado, cumpliéndose ambos en la cardiopatía isquémica.
Sin embargo, el criterio más importante es que el cribado debe reducir la morbilidad y la mortalidad en la población objetivo. Esto ha sido repetidamente bien documentado pero no en el caso de la cardiopatía isquémica. Es importante investigar la diferencia entre el efecto del cribado en la totalidad de la población y sobre cada participante en particular. Tanto el presente estudio como otros previos muestran que el asesoramiento tiene efecto sobre algunas personas.
Por lo tanto, debe continuar siendo una parte natural de la práctica diaria de los profesionales de la salud. Pero la literatura muestra claramente que el agregado de un enfoque sistemático para la práctica diaria, realizando el control de la salud en una población a la que se le sigue suministrando el asesoramiento repetido del estilo de vida, no reduce la incidencia de la enfermedad crónica.
Una razón puede ser que los médicos de atención primaria pueden identificar a los pacientes con alto riesgo de desarrollar enfermedades al ser atendidos por otros motivos, y pueden intervenir en caso de necesidad. Otra razón podría ser que las tasas de participación en tales programas de cribado están lejos del 100% y es difícil obtener un efecto en el nivel poblacional si la tasa de participación es baja.
Se ha comprobado que las personas no respondedoras o que abandonan los programas suelen pertenecer a clases sociales más bajas y tener peor estado salud y estilo de vida, y estas son las personas que en realidad podrían obtener mayores beneficios. Esta desigualdad social también es bien conocida en los programas de rehabilitación cardiaca y detección del cáncer.
Por otra parte, solamente una pequeña proporción de participantes puede hacer cambios para lograr un estilo de vida más saludable. La adopción de un estilo de vida diferente de las personas que lo rodean suele ser difícil. Aquellos que logran un cambio en su estilo de vida tienen dificultades para mantenerlo por un tiempo prolongado, dando como resultado la dilución del posible efecto de la intervención.
Algunos autores informan un efecto importante de algunos programas de detección del cáncer pero esto es muy diferente del cribado para el riesgo de cardiopatía isquémica. El cribado del cáncer deriva en un tratamiento realizado por el sistema de salud y no requiere cambios duraderos en el estilo de vida, mientras que el cribado del riesgo de cardiopatía isquémica conduce a recomendaciones sobre el estilo de vida a las que las personas deben adherirse para siempre.
Finalmente, los autores argumentan que “nuestra estimación del riesgo no identifica a las personas con el riesgo más elevado.” Sin embargo, agregan, “nosotros usamos el puntaje de riesgo danés validado, el cual fue el más apropiado al momento de comenzar el estudio.” Actualmente, en la población de Dinamarca se ha probado el programa SCORE para el riesgo alto y bajo y se ha comprobado que no es adecuado. Durante los últimos 10-15 años, un número creciente de artículos científicos han mostrado que aún pequeños cambios en la sociedad son potentes determinantes de cambios en la incidencia de la cardiopatía isquémica.
En Cuba y Polonia, los dramáticos cambios después del colapso de la Unión Soviética dieron lugar a una marcada reducción de las muertes por cardiopatía isquémica como consecuencia de los cambios sociales en la actividad física y la dieta.
Otro ejemplo fue la ley antitabaco que llevaron a una marcada disminución de la mortalidad por cardiopatía isquémica. El efecto de estos pequeños cambios sociales indica que son una herramienta mucho más poderosa para luchar contra la cardiopatía isquémica que el cribado y el asesoramiento individual. Durante décadas, se ha hecho hincapié en la debilidad de la voluntad del fumador o la persona con sobrepeso─un enfoque que "culpa de la víctima " y que es alentado por las grandes corporaciones, sostienen los autores.
Sin embargo, las personas se enfrentan a importantes barreras para la toma de decisiones saludables y a poderosas presiones para adoptar costumbres malsanas. Según una reunión de alto nivel de las Naciones Unidas sobre enfermedades no transmisibles, hay pruebas suficientes como para actuar, y la acción debe estar en el plano político, con las características necesarias para equilibrar los intereses de las grandes corporaciones.
Se ha demostrado que los aumentos en los impuestos para el tabaco y el alcohol reducen su consumo, como así el aumento de los ingresos económicos por parte del gobierno. La regulación de la ingesta de sal podría ahorrar miles de millones en la asistencia sanitaria a través de la reducción de la presión arterial y, por lo tanto, posiblemente influya en el riesgo de accidente cerebrovascular y cardiopatía isquémica.
Por último, un impuesto sobre los alimentos poco saludables y subsidios para los alimentos saludables podría cambiar las elecciones que se hacen, lo que tendría un efecto sobre el desarrollo de la cardiopatía isquémica. Estas medidas están sustentadas por estudios sobre el asesoramiento individual en los cuales, al grupo sometido a la intervención se le aconsejan opciones de alimentos saludables, gratuitos. La creciente literatura sobre los cambios en la sociedad como promotores principales del estilo de vida no saludable muestra que el modo de conseguir una población más saludable es, en gran medida, responsabilidad de los políticos y administradores sanitarios, apoyados por los profesionales de la salud.
Conclusiones
De acuerdo con los resultados del presente estudio aleatorizado de base en la comunidad y otros similares, el cribado sistemático de la población general para detectar el riesgo de cardiopatía isquémica, seguido del asesoramiento sobre el estilo de vida no reduce la incidencia de cardiopatía isquémica. Por lo tanto, no es recomendable hacer controles de la salud con cribados sistemáticos y asesoramiento. El asesoramiento sobre el estilo de vida se sigue brindando en la práctica diaria pero no debe ser implementado como un programa sistemático para la población general.
| ¿Qué se sabe sobre este tema? La detección de los factores de riesgo de cardiopatía isquémica seguida del asesoramiento sobre el estilo de vida llevó a pequeños cambios en los factores de riesgo, pero no redujo la mortalidad por cardiopatía isquémica. Se han hecho críticas a los ensayos por la falta de un marco teórico, los efectos secundarios en el grupo control, la intervención insuficiente, y la falta de análisis por intención de tratar. La mayoría de los ensayos ha tenido como objetivo solamente los casos mortales entre hombres. ¿Qué añade este estudio? El cribado sistemático y el asesoramiento intensivo sobre el estilo de vida no tuvieron ningún efecto sobre el desarrollo de cardiopatía isquémica fatal y no fatal en la población general, tanto en hombres como en mujeres. Este estudio confirma que los controles de salud seguidos por el asesoramiento del estilo de vida en una población general no son eficaces para reducir la carga de cardiopatía isquémica en la sociedad y no deben ser parte de la política de salud de un país. |
♦ Traducción y resumen objetivo: Dra. Marta Papponetti