Introducción
El drenaje percutáneo bajo guía de imágenes, es un procedimiento bien aceptado para el tratamiento de los abscesos intraabdominales y pelvianos [1-4]. El uso de esa técnica puede ayudar a obviar procedimientos quirúrgicos más costosos y con mayor consumo de tiempo. Además, el drenaje percutáneo resulta en una tasa más baja de mortalidad, en comparación con aquellas obtenidas con el drenaje quirúrgico [4,5].
Varios estudios han reportado los resultados del drenaje percutáneo de los abscesos abdominopelvianos, con tasas de éxito yendo desde el 65% al 92% [2,6,7]. Sin embargo, la mayoría de los estudios ha reportado resultados en conjunto, incluyendo abscesos o colecciones debidas a varias causas [6,8,9], mientras que otros se han enfocado específicamente sobre colecciones debidas a enfermedad de Crohn o apendicitis [8,10].
Contrariamente, pocos estudios se han enfocado específicamente en los abscesos postoperatorios [11-13]. Además, se han hecho cambios dramáticos en las técnicas quirúrgicas desde que se publicaron los primeros reportes [14]. En ese sentido, la celioscopía es usada en la actualidad para la cirugía abdominal [15,16].
Aunque el drenaje percutáneo guiado por imágenes, en combinación con antibióticos intravenosos de amplio espectro, es un tratamiento efectivo en la mayoría de los pacientes con abscesos postoperatorios, por algunas razones que deberían ser clarificadas, un número de pacientes con esa condición, puede no responder favorablemente al drenaje percutáneo.
La búsqueda de predictores efectivos de la falla del drenaje percutáneo ha sido el objetivo de varios trabajos [4,12,17]. En uno de ellos, la falta de antibióticos asociados con el drenaje percutáneo, se correlacionó con el fracaso para controlar la sepsis en casos de abscesos abdominopelvianos postoperatorios [12]. En otro, las colecciones postoperatorias tuvieron una mayor probabilidad de responder favorablemente al drenaje percutáneo, que aquellas secundarias a pancreatitis aguda, pero requirieron más frecuentemente la repetición del drenaje.
Esos resultados inconsistentes en la literatura, hacen necesario identificar claramente las causas de la falla del drenaje percutáneo de los abscesos postoperatorios. La búsqueda de factores predictivos del resultado es un tema crítico, porque el fracaso del drenaje percutáneo resulta en estadías hospitalarias prolongadas, acompañado por el incremento de costos hospitalarios. El drenaje percutáneo fallido puede requerir la repetición del procedimiento y finalmente la cirugía. Predecir la falla del drenaje percutáneo podría resultar en un tratamiento quirúrgico efectivo apropiado más oportuno.
Este estudio fue realizado para evaluar retrospectivamente la eficacia y seguridad del drenaje percutáneo de los abscesos postoperatorios, después de cirugía abdominopelviana, y para identificar los factores que pueden ser predictivos de ese fracaso.
Métodos
Pacientes
Desde enero de 2006 hasta diciembre de 2011, la base de datos de la institución en donde se desempeñan los autores, fue indagada retrospectivamente para identificar a todos los pacientes adultos que habían tenido un drenaje percutáneo, guiado por imágenes, del abdomen o pelvis. Este estudio fue realizado de acuerdo con las recomendaciones del comité de revisión institucional local y se disculpó la necesidad de un consentimiento informado.
Después de la búsqueda inicial, se usó el sistema de archivo electrónico de la institución, para recuperar el subgrupo de pacientes que fueron sometidos a cirugía abdominopelviana dentro de los 45 días anteriores al drenaje percutáneo. Los registros médicos completos de ese subgrupo de pacientes (incluyendo datos clínicos, biológicos, quirúrgicos y de imágenes, así como los resúmenes de egreso), fueron revisados por el coordinador del estudio, utilizando un formulario para recolección estandarizada de datos, que incluyó variables cuantitativas y cualitativas (Tabla 1).
La cohorte final estuvo compuesta por 81 pacientes (edad media: 54,4 ± 18,7 años; rango: 18-96 años), que fueron sometidos a drenaje percutáneo guiado por imágenes del abdomen o de la pelvis, a causa de abscesos postoperatorios. Hubo 52 hombres (edad media: 49,9 ± 19,6 años) y 29 mujeres (edad media: 59,7 ± 15,4 años). Para todos los pacientes, lo datos de las imágenes – incluyendo tomografía computada (TC) – efectuadas antes y después del drenaje percutáneo, los reportes de la ecografía y los reportes de todos los drenajes, fueron revisados por un radiólogo intervencionista. No se excluyó a ningún paciente por falta de datos.
Tomografía computada diagnóstica y procedimiento de drenaje percutáneo
La TC diagnóstica fue realizada utilizando un equipo Somaton Sensation 64 (Siemens Healthcare, Forchheim, Alemania) en todos los pacientes, con los siguientes parámetros: voltaje del tubo: 120kVp; producto efectivo del tubo: 120 a 170 mAs; resolución axial: 0,6 mm; colimación del haz: 38,4 mm; tiempo de rotación del gantry; 0,5 seg.; velocidad de la tabla: 46 mm/rotación del gantry; distancia del haz: 1,2. Se usó CARE Dose (Siemens Healthcare) para disminuir la dosis de radiación.
A todos los pacientes se les realizó una TC mejorada con contrate del abdomen y la pelvis, después de la administración intravenosa de 100 a 120 mL de material de contraste iodado no iónico (Iomeron 350 [iomeprol], Bracco Imaging, Milán, Italia; u Optiray 350 [ioversol], Guerbet, Roissy-Charles de Gaulle, Francia), a una tasa de 3 mL/s. La proyección de la imagen contrastada comenzó 60 segundos después del inicio de la inyección intravenosa del material de contraste.
Las imágenes fueron adquiridas en dirección cefalocaudal, durante 1 pausa respiratoria, mientras el paciente estaba en posición supina. La TC fue realizada sólo en los pacientes con síntomas clínicos o biológicos sugestivos de absceso intraabdominal postoperatorio.
Antes de cada procedimiento, las imágenes de la TC diagnóstica fueron revisadas para planificar un abordaje apropiado. El abordaje más apropiado fue seleccionado por el radiólogo intervencionista. Cuando se consideró a la TC para la guía por imágenes, el drenaje fue efectuado 1 hora después de la TC diagnóstica. Cuando se consideró a la ecografía, los pacientes tuvieron el drenaje dentro de las siguientes 2 horas después de la TC diagnóstica.
Todos los procedimientos fueron realizados bajo anestesia local, utilizando 10 mL de clorhidrato de lidocaína (Xylocaina 1%; AstraZeneca, Rueil-Malmaison, Francia). Los pacientes recibieron una premedicación incluyendo 50 mg de diclorhidrato de hidroxicina (Atarax, UCB Pharma S.A., Nanterre, Francia) y 2 g de clorhidrato de propacetamol (Pro-Dafalgan; Laboratoires UPSA, Paris-La Defense, Francia). Todos los pacientes recibieron un régimen de antibióticos intravenosos de amplio espectro, que inicialmente fue elegido empíricamente y ajustado seguidamente a los resultados del cultivo y de las pruebas de sensibilidad, cuando fue necesario.
Además, los antibióticos fueron mantenidos después del drenaje percutáneo en todos los pacientes. Todos los pacientes que fueron sometidos a drenaje percutáneo o quirúrgico, durante el período en estudio, fueron incluidos. No se drenó ninguna colección intraabdominal a través de ninguna estructura luminal, tal como el intestino delgado o el colon. El acceso percutáneo fue siempre la opción preferida, cuando era posible. En esta serie, se pudo acceder directamente a todos los abscesos postoperatorios, utilizando un abordaje percutáneo y ninguno fue tratado usando drenaje transgástrico o endoscópico, durante el período en estudio.
Después de seleccionar con las imágenes el abordaje más seguro, se realizó la punción inicial del absceso con una aguja catéter de 18 G (Ingecath, CathNet Science, Paris, Francia). Cuando se usó la TC, el drenaje percutáneo se efectuó bajo guía fluoroscópica tomográfica en tiempo real (Care-Vision; Siemens Healthcare), como fuera descrito previamente [18]. El contenido aspirado fue enviado para tinción Gram, cultivo y ensayos bioquímicos. Después de verificar la posición de la punta de la aguja en el centro de la cavidad del absceso, se pasó un alambre guía recubierto de Teflón y con punta J (Angiodyn; Braun, Melsungen, Alemania) a través del catéter, y se lo colocó dentro de la cavidad del absceso, usando una técnica convencional de Seldinger. Después de la dilatación, se dejó in situ un catéter hidrofílico multiperforado de drenaje (Flexima, Boston Scientific-MediTech, Watertown, MA), dentro de la cavidad del absceso.
El diámetro de los catéteres fue desde 7,5 a 19 Fr. El diámetro fue elegido de acuerdo con la apariencia del contenido aspirado, pero la elección fue dejada a la preferencia del operador. El catéter de drenaje fue firmemente fijado con 2 suturas cutáneas de Prolene. No se usó la aplicación local de antibióticos dentro de la cavidad de la colección líquida en ningún paciente. Entre los 30 pacientes con cultivos negativos del material aspirado, todos tenían una fuerte sospecha de absceso intraabdominal postoperatorio, debido a signos clínicos de sepsis sistémica, fiebre o leucocitosis.
El uso de un sistema de drenaje aspirativo (Drainobag lock 600; Braun), que generaluna aspiración de 40 a 60 mmHg, fue dejado a la preferencia del operador. El catéter de drenaje fue irrigado 3 veces por día con 5 a 15 mL de solución salina estéril y se midió diariamente su débito. Los pacientes se controlaron diariamente. El catéter fue inspeccionado y se efectuó un lavado, junto con el registro del débito, temperatura del paciente y crecimiento del cultivo. Se registró la tolerancia de los pacientes al catéter.
En todos los pacientes, se removió el catéter de drenaje luego que el débito había cesado completamente y que la TC realizada el día después mostraba resolución completa de la colección líquida.
Recolección de datos
En todos los pacientes se completó un formulario estandarizado de recolección de datos, incluyendo variables cualitativas y cuantitativas, como se reportó en la Tabla 1. Las imágenes de TC previas al procedimiento fueron analizadas en relación con el tamaño y número de las colecciones líquidas. La presencia de paredes internas dentro del absceso, definiendo un absceso multilocular, también fue tabulada.
Se registraron los detalles de cada procedimiento de drenaje, después de revisar las planillas de radiología intervencionista. Los datos incluyeron el abordaje para el drenaje (ecografía vs TC), número y diámetro de los catéteres, apariencia visual del material aspirado (purulento vs no purulento) y resultado de cultivo microbiológico. La duración del drenaje (desde la colocación hasta la remoción) también fue documentada.
El drenaje percutáneo fue considerado exitoso cuando se resolvió la infección del paciente sin necesidad de cirugía, después de 1 o 2 drenajes percutáneos. Cuando se efectuó un segundo procedimiento de drenaje percutáneo, debido al desarrollo de un nuevo absceso o colección en una localización diferente, no se lo consideró un fracaso del drenaje. La falla del drenaje percutáneo fue definida como un empeoramiento clínico que necesitó cirugía urgente, a pesar de un segundo intento de drenaje percutáneo, o incluso después de un único drenaje, cuando los síntomas clínicos indicaron una cirugía de urgencia.
Análisis estadístico
Un estadístico médico, con 25 años de experiencia en le especialidad, realizó todos los análisis estadísticos. Las estadísticas descriptivas fueron calculadas para todas las variables en los 2 grupos de pacientes (esto es, grupo con éxito y grupo con fracaso; Tabla 2). Los datos cuantitativos son expresados usando medias, desvíos estándar (DE) y rangos. Los datos categóricos son expresados usando proporciones y frecuencias.
Para identificar los factores asociados con el drenaje percutáneo fallido, se compararon a los pacientes con resultado favorable, después del drenaje percutáneo (grupo 1), y los pacientes que requirieron cirugía por falla del drenaje percutáneo (grupo 2). Las variables categóricas fueron comparadas utilizando la prueba de chi-cuadrado o la exacta de Fisher, cuando el número esperado era < 5.
Las variables cuantitativas fueron comparadas usando la prueba t de Student o la de Mann-Whitney, cuando la distribución no era normal. Las relaciones entre cada variable y el resultado del paciente fueron comprobadas utilizando análisis univariado. El análisis univariado de regresión logística fue realizado para calcular las odds ratios (OR) y los correspondientes intervalos de confianza (IC) del 95%.
Las variables con valores de P < 0,20 en el análisis univariado, fueron ingresadas en un análisis multivariado de regresión logística, para buscar factores predictivos independientes de los resultados. Un procedimiento paso a paso fue usado para modelar la selección, con ingreso y niveles de retención de 0,05 de significación.
Los análisis estadísticos fueron efectuados empleando el programa SAS versión 9.2 (SAS Institute Inc., Cary, NC). Todas las pruebas estadísticas fueron de 2 colas y los valores de P < 0,05 fueron considerados como indicando diferencias significativas.
Resultados
Hallazgos en las imágenes pre procedimiento y detalles del procedimiento
La Tabla 1 resume las características demográficas, los hallazgos pre procedimiento en TC y los detalles del procedimiento, para la población en estudio (n = 81). El contenido aspirado fue pus, en la inspección visual, en 69 pacientes (85%), hematoma en 8 (10%) y líquido claro en 4 pacientes (5%). Los cultivos positivos del material aspirado se observaron en 51 pacientes (63%).
Efectividad
Se efectuaron 98 procedimientos guiados por imágenes en 81 pacientes, incluyendo un único procedimiento en 64 pacientes (79%) y 2 procedimientos en 17 pacientes (21%). Todos los procedimientos fueron técnicamente exitosos, y todas las colecciones fueron exitosamente punzadas, sin ningún caso de procedimiento fallido, usando tanto ecografía como TC: El procedimiento fue bien tolerado en todos los pacientes. No se observaron complicaciones mayores relacionadas con el drenaje percutáneo. No se encontró fístula entérica o lesión intestinal por mala colocación del catéter, durante la evaluación de seguimiento de los pacientes.
Los abscesos colapsaron en 54 pacientes (67%) en el control por TC, justo después del procedimiento (Figura 1), y se observaron colecciones residuales en los restantes 27 pacientes (33%) (Figura 2).
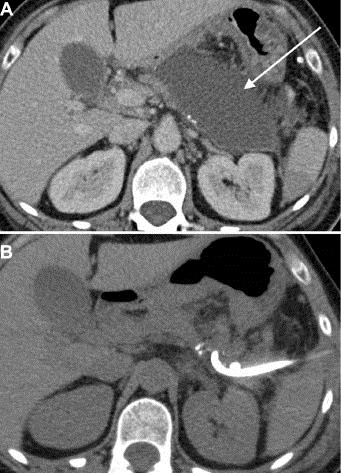
FIGURA 1: Hombre de 59 años de edad que tuvo una pancreatectomía distal por tumor pancreático. (A) TC mostrando una gran colección líquida (flecha), 7 días después de la cirugía, que fue tratada con drenaje percutáneo usando un catéter de 10 Fr. Se obtuvo material purulento. (B) TC de control que no muestra colección residual. El paciente tuvo un resultado favorable después de una única sesión de drenaje, sin recurrencia del absceso.
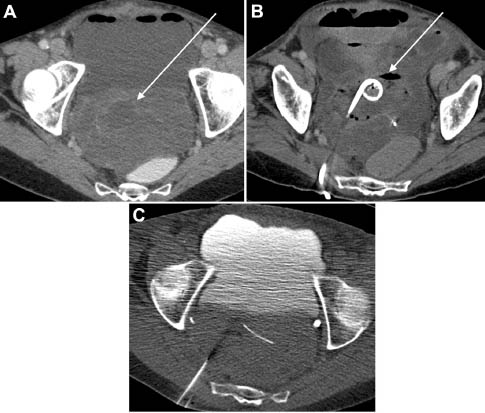
FIGURA 2: Mujer de 70 años de edad que tuvo una resección colónica por cáncer de colon. (A) TC mostrando una gran colección líquida en el fondo de saco de Douglas, 9 días después de la cirugía, que fue tratada con drenaje percutáneo usando un catéter de 12 Fr. Se obtuvo material purulento. (B) TC de control mostrando una colección pélvica residual después del primer drenaje. (C) TC de control después de la remoción del catéter mostrando recidiva de la colección pélvica, requiriendo la repetición del drenaje. La paciente tuvo un resultado favorable después de 2 sesiones de drenaje, sin cirugía.
Sesenta y un pacientes (75%) tuvieron sólo 1 catéter colocado para drenaje y 20 pacientes (25%) tuvieron > 1 catéter colocados durante la primera sesión.
En 17 pacientes (21%) fue necesario repetir el drenaje por recidiva del absceso después de la remoción del catéter. En esos pacientes, la repetición del drenaje fue exitosa en 15 (88%), como se evidenció en la TC de control, después del segundo drenaje, y fracasó en los restantes 2 pacientes (12%), que necesitaron cirugía.
La tasa de éxito del drenaje percutáneo fue del 60% (49 de 81) después del primer drenaje y la tasa global de éxito después de 1 o 2 drenajes fue del 78% (63 de 81). La tasa global de drenaje percutáneo fallido fue del 22% (18 de 81), incluyendo a los pacientes que necesitaron cirugía después del fracaso del primer drenaje (n = 16) y a aquellos que requirieron cirugía después de la falla del segundo drenaje (n = 2).
Los abscesos fueron drenados por un promedio de tiempo de 13,2 días (rango, 2-74 días). Se decidió la remoción del drenaje después de 48 horas de descarga líquida por el mismo y la remoción completa del absceso en la TC de control.
Variables predictivas
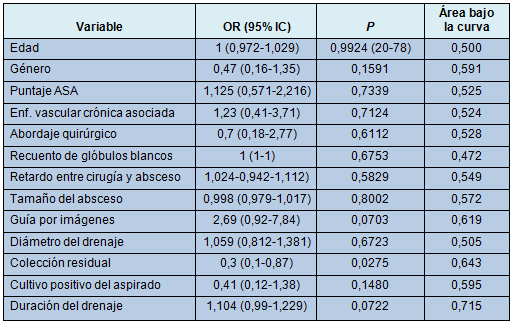
Los resultados del análisis univariado para la comparación de las variables predictivas (características demográficas, hallazgos pre procedimiento en la TC y factores relacionados con el procedimiento), con los resultados clínicos, se reportan en la Tabla 2. En el análisis univariado con regresión logística, la colección residual después del primer drenaje percutáneo, fue el único predictor de falla del drenaje percutáneo (Tabla 3). El análisis multivariado mostró que la colección residual (OR: 0,296; 95% IC Wald: 0,100-0,874), fue el único predictor independiente de falla del drenaje percutáneo (P = 0,0275).
• TABLA 3: Análisis univariado con regresión logística
Comentarios
Los resultados de este trabajo confirman que el drenaje percutáneo guiado por imágenes es un tratamiento seguro, efectivo y bien tolerado, para los pacientes con abscesos abdominopelvianos postoperatorios. En este estudio, la tasa de éxito del drenaje percutáneo fue del 60% después de un primer drenaje y la tasa global de éxito, después de 1 o 2 drenajes, fue del 78%. Esos resultados son similares a otros reportados previamente [2,6]. En un estudio de Cinat y col. [6], la tasa de éxito primario fue del 70%, y la tasa de éxito secundario fue del 82%. En otro estudio de Khurrum Baig y col. [2], las mismas tasas fueron del 65% y 85%, respectivamente. Marano y col. [11], reportaron una tasa de éxito primario del 53% y una de éxito secundario del 73,5%.
En este estudio, la tasa global de drenaje percutáneo fallido fue del 22% (18 de 81), incluyendo a los pacientes que necesitaron cirugía después de un primer drenaje fallido (n = 16) y aquellos que la necesitaron después de la falla de un segundo drenaje (n = 2).
Hubo varios pacientes en los que se observó la recidiva del absceso después de un primer drenaje; en esos casos, cuando se la practicó, la repetición del drenaje brindó un tratamiento exitoso de los abscesos pélvicos en el 88%. No obstante, en algunos pacientes no se repitió el drenaje después de la falla del primero, porque se deterioró marcadamente su estado clínico, por lo que la cirugía fue la opción elegida.
De interés, Gervais y col. [17], reportaron que los abscesos postoperatorios pueden requerir repetición del drenaje en el 5% de los casos. En su estudio, la tasa de éxito de la repetición del drenaje fue del 77% (17 de 22 pacientes con abscesos postoperatorios), concordante con los resultados de Khurrum Baig y col. [2], quienes reportaron un éxito primario del 65% y del 85% después del segundo drenaje. En el presente estudio, cuando se realizó, la repetición del drenaje tuvo resultados más favorables, con una tasa de éxito del 88%, que se compara favorablemente con los reportados previamente [17].
En este estudio, los pacientes fueron sometidos a drenaje usando ecografía o TC. Ambas modalidades pueden ser empleadas como herramientas de guía, dependiendo de la preferencia del operador y de la localización específica del absceso. Los autores de este trabajo encontraron una tendencia hacia la superioridad de la TC sobre la ecografía, para monitorear la colocación del catéter, en el análisis univariado con regresión logística, aunque esa diferencia no fue significativa (Tabla 3).
En un estudio retrospectivo de una única institución involucrando a 500 pacientes con infecciones intraabdominales, que fueron tratados con procedimientos percutáneos (n = 260) o procedimientos quirúrgicos abiertos (n = 240), los análisis univariado y multivariado revelaron que la mortalidad fue más alta en el grupo quirúrgico (14,6%) que en el grupo percutáneo (4,2%) (P = 0,0001) [5]. Además, la cirugía por infecciones intraabdominales postquirúrgicas se asoció con mayor mortalidad comparada con el drenaje percutáneo, aún después del control por gravedad de la enfermedad, en el análisis multivariado [7].
Aunque el drenaje percutáneo se compara favorablemente con la cirugía, en términos de morbilidad y mortalidad, la cirugía puede ser necesaria cuando el drenaje percutáneo ha fallado. Sin embargo, en la mayoría de los casos, puede ser interesante esperar a que la situación clínica sea favorable, aún > 1 semana, y la repetición del drenaje debería ser la opción elegida, de ser posible, en el caso de falla del primer drenaje, en ausencia de una fístula residual.
En este estudio, los autores no hallaron ninguna diferencia en términos de resultado, según el diámetro del drenaje. Este resultado confirma a los de un estudio previo [19].
La mortalidad y la morbilidad son 2 temas cruciales a abordarse antes de determinar la opción terapéutica más adecuada para el manejo de los abscesos intrapelvianos. En este estudio, la tasa de mortalidad fue nula. La ventaja del tratamiento percutáneo de los abscesos abdominopelvianos sobre la cirugía, en términos de mortalidad y morbilidad, fue remarcada por Johnson y col. [20], quienes hallaron pocas complicaciones en el grupo de pacientes tratado con drenaje percutáneo, en comparación con el grupo de pacientes que fue sometido a cirugía (4% vs 16%, respectivamente). De interés, en el presente estudio, ningún paciente desarrolló una fístula entérica secundaria a un mal emplazamiento del catéter o a lesión del intestino.
Gervais y col. [17], reportaron un éxito menor con el drenaje percutáneo, en presencia de una fistula. Los 11 pacientes con fístulas en su serie, tuvieron significativamente mayor probabilidad de ser sometidos a cirugía. Sin embargo, se obtuvo una repetición exitosa del drenaje percutáneo del absceso, en algunos pacientes con fístulas. En el presente estudio, la fistula no se asoció con falla del drenaje. No obstante, el número de fístulas de la población en estudio, fue demasiado pequeño para extraer conclusiones definitivas.
Conclusiones
Los autores de este trabajo hallaron que el drenaje percutáneo guiado por imágenes es un método factible, seguro, bien tolerado y efectivo, para el tratamiento de los abscesos abdominopelvianos postoperatorios, con una tasa global de éxito del 78%. La colección residual después de un primer drenaje es un predictor independiente de resultado desfavorable.
♦ Comentario y resumen objetivo: Dr. Rodolfo D. Altrudi