Introducción
La enterocolitis necrotizante (ECN) es la emergencia gastrointestinal más común de los recién nacidos [1] y sigue siendo una causa mayor de mortalidad [2,3]. La incidencia de ECN está inversamente relacionada con el peso al nacer, afectando preponderantemente a pacientes con muy bajo peso al nacer (MBPN) [2,4-6]. Se puede inferir que los pacientes con MBPN con ECN que son operados (ECN quirúrgica) tienen una forma más severa de la enfermedad que aquellos tratados sin cirugía (ECN médica) [7].
No obstante, no hay estudios de cohorte a gran escala, evaluando directamente la mortalidad de la ECN quirúrgica y médica, por categoría de peso al nacer. Esos datos son importantes para los cirujanos, porque permiten potencialmente una determinación más precisa del pronóstico y pueden usarse como una base para futuros esfuerzos de mejora en la calidad.
Varias estrategias están disponibles para tratar quirúrgicamente la ECN: laparotomía y drenaje peritoneal primario (DPP). El DPP fue propuesto inicialmente como un puente a la laparotomía, en 1975 [8] y, seguidamente, ha ganado popularidad como una terapia potencialmente definitiva [9-11]. Dos ensayos controlados randomizados comparando la laparotomía con el DPP para la ECN, no mostraron diferencia significativa en relación con la mortalidad [12,13].
Desafortunadamente, debido al tamaño pequeño de esos ensayos, una revisión Cochrane determinó que, solas o combinadas, esas investigaciones no pueden ser usadas como guía terapéutica [14]. Un tercer ensayo controlado y randomizado está actualmente enrolando pacientes, con un énfasis específico sobre la evaluación de los resultados neurológicos [15]. Dada esta evidencia de base incompleta, es interesante determinar con qué frecuencia los cirujanos eligen el DPP y la laparotomía, en el tratamiento de la ECN quirúrgica.
Este estudio usó una cohorte grande de neonatos con MBPM, recolectada prospectivamente, para establecer comparaciones de la mortalidad basadas en el peso al nacer, para la ECN quirúrgica. Esas tasas de mortalidad son comparadas con las de un grupo contemporáneo de pacientes con ECN médica rigurosamente definida. La frecuencia de uso del DPP y de la laparotomía y las mortalidades asociadas con esas terapias, también son reportadas.
Métodos
La Vermont Oxford Network (VON) es una colaboración voluntaria, sin fines de lucro, de profesionales de la salud, dedicada a mejorar la calidad y seguridad de la atención médica y quirúrgica, para los infantes recién nacidos y sus familias. La VON recolecta prospectivamente datos sobre infantes con peso al nacer de entre 401 a 1.500 g, que han nacido en instituciones participantes o que son transferidos a dicha institución dentro de los 28 días del nacimiento. Esos datos son acumulados hasta que los neonatos son dados de alta del hospital, mueren o alcanzan el año de edad en el hospital.
La muerte después de la transferencia a un centro no VON o la readmisión son seguidas e incluidas. El egreso al hogar sin readmisión es considerado sobrevida. Los datos son recolectados por un equipo local, utilizando definiciones uniformes y luego es enviada electrónicamente o en formularios en papel, a la oficina central de VON. Los registros están sujetos a chequeos automáticos para la calidad y completitud y, de ser necesario, son retornados para su corrección.
Este estudio fue efectuado como parte de una colaboración en marcha entre VON y un grupo de cirujanos pediátricos. La compilación y revisión de calidad de los datos fue realizada con entrada quirúrgica, asegurando que los campos de datos fueron completados y que cualquier ambigüedad en las entradas fuera clarificada. Por ejemplo, los cirujanos evaluaron a mano cualquier codificación quirúrgica no clara. No se recolectó ninguna información de salud protegida. La VON está aprobada por el University of Vermont Institutional Review Board (#04-370) y exenta de revisión en el Boston Children´s Hospital.
Entre los 655 centros VON en EEUU, los datos de encuesta indican que el 37% de los centros fueron clasificados como teniendo una unidad de cuidados intensivos neonatal (UCIN) de tipo A (restricción de ventilación asistida y realización sólo de cirugías menores). El 47% tuvo una UCIN tipo B (sin restricción para ventilación asistida y realización de cirugía mayor, por ej., reparación de fístula traqueoesofágica/atresia esofágica o mielomeningocele). El 16% restante de los centros tuvo una UCIN tipo C (sin restricción en la ventilación y realización de cirugía cardíaca en neonatos requiriendo bypass).
Para esa cohorte en estudio, los datos fueron recolectados prospectivamente en la base de datos de VON, tomados de los centros en los EEUU, entre enero de 2006 y diciembre de 2010, sobre los recién nacidos pesando entre 401 y 1.500 g. Los neonatos con defectos mayores de nacimiento, de acuerdo con el listado del VON Manual of Operation [16] (anencefalia, holoprosencefalia y defectos cardíacos mayores), y aquellos con una estadía de 3 o menos días, fueron excluidos.
Según la definición del Manual de VON, la ECN fue diagnosticada, ya sea por observación directa del intestino en la operación, o por examen anatomopatológico, o usando un conjunto estricto de criterios clínicos. El diagnóstico clínico de la ECN se hizo basado en, al menos, 1 hallazgo físico (aspirado biliogástrico; o emesis; distensión abdominal; sangre oculta o presente en materia fecal en ausencia de fisuras anales) y, al menos, 1 hallazgos radiográfico (neumatosis intestinal, aire hepatobiliar, o neumoperitoneo). La severidad de la ECN no fue específicamente codificada en el conjunto de datos y el diagnóstico de ECN puede ser codificado sólo una vez.
El Manual de definiciones de VON distingue también la perforación intestinal espontánea (PIE) de la ECN, si se efectúa una laparotomía. La PIE es definida como un único defecto focal, sin otra patología intestinal significativa, visto en la laparotomía. Dado que la PIE y la ECN no pueden ser diferenciadas incontrovertiblemente sin una laparotomía, el grupo de DPP contiene necesariamente pacientes con ambos diagnósticos. Por lo tanto, para la veracidad de la comparación, la PIE y la ECN operatoria son agrupadas en conjunto y referidas como “ECN quirúrgica” en este artículo.
El DPP y la laparotomía fueron identificados mediante códigos específicos de procedimiento. Los pacientes con códigos ingresados de DPP y de laparotomía, fueron considerados como habiendo recibido ambos procedimientos. Dado que no se incluyeron los datos de procedimiento, no puede especificarse el orden.
Los análisis estadísticos fueron realizados usando el programa SAS, versión 9.3 (SAS Institute). El resultado primario fue la muerte antes de 1 año de edad o del egreso hospitalario. Se efectuó modelado de regresión logística multivariable. El mismo fue realizado con ajustes para el agrupamiento de infantes dentro de los hospitales (se usaron ecuaciones de estimación generalizada, para dar cuenta de la correlación entre los infantes, en un hospital determinado).
Las co-variables del modelo incluyeron edad gestacional, pequeño para la edad gestacional, raza materna, sexo, nacimientos múltiples, puntaje Apgar al minuto, ubicación del nacimiento y parto vaginal (porque esos son predictores independientes de mortalidad en el análisis multivariable). Se efectuó un análisis multivariable adicional para evaluar los factores asociados con el tratamiento mediante DPP vs laparotomía. Los valores de p < 0,05 fueron considerados significativos. Las mediciones categóricas fueron comparadas utilizando pruebas z y las mediciones continuas fueron evaluadas con prueba de t no apareada.
Resultados
Hubo 215.057 neonatos con MBPN, identificados en 655 centros VON en los EEUU. Un total de 26.354 fueron excluidos: 10.821 con una malformación congénita mayor o un estado de malformación congénita desconocido; 15.493 con duración de la estadía de 3 o menos días, o desconocida; y 40 con estado de ECN desconocido. De los restantes 188.703 pacientes, 17.159 fueron diagnosticados con ECN (incidencia 9%).
Las características demográficas son listadas en la Tabla 1. Hubo diferencias pequeñas pero significativas entre los grupos de ECN médica y quirúrgica. Los infantes con ECN quirúrgica tuvieron pesos más bajos al nacer, edad gestacional más joven y puntajes Apgar más bajos.
TABLA 1: Características demográficas y obstétricas
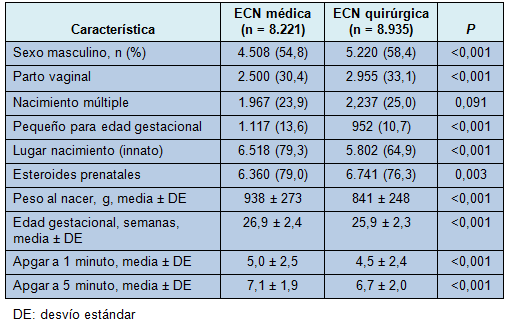
La mortalidad global para todos los pacientes con ECN fue del 28%. La mortalidad declinó con el peso al nacer. Hubo 8.221 pacientes con ECN médica y 8.935 con ECN quirúrgica. La mortalidad global de la ECN médica fue del 21%, siendo significativamente más baja en los neonatos con peso al nacer más alto. La mortalidad global de la ECN quirúrgica fue del 35% (mayor que la de la ECN médica; p < 0,0001) y, a diferencia de la ECN médica, no mejoró consistentemente con el mayor peso al nacer.
El grupo quirúrgico fue subdividido en aquellos sometidos a laparotomía (n = 6.126, 69%) y aquellos que recibieron un DPP (n = 2.804; 31%). El grupo de DPP fue también dividido en aquellos sólo con DPP (n = 1.521) y aquellos sometidos a DPP y laparotomía (n = 1.283). En otras palabras, el 46% del grupo DPP tuvo también una laparotomía.
La mortalidad global en el grupo de laparotomía fue del 31% y demostró una meseta, reflejando el grupo quirúrgico global (401 a 500g, 51%; 501 a 750 g, 36%; 751 a 1.000 g, 29%; 1.000 a 1.250 g, 25%; 1.251 a 1.500 g, 26%).
La mortalidad en el grupo sólo con DPP fue del 50% (mayor que con laparotomía solamente; p < 0,0001) y esa mortalidad tendió a permanecer alta a través de todas las categorías de peso al nacer (401 a 500g, 57%; 501 a 750 g, 54%; 751 a 1.000 g, 43%; 1.000 a 1.250 g, 43%; 1.251 a 1.500 g, 52%). Aquellos que fueron sometidos tanto a DPP como a laparotomía tuvieron una mortalidad global del 34% (similar a la del grupo con laparotomía solamente; p = 0,42) y declinó con el peso al nacer: 401 a 500g, 50%; 501 a 750 g, 36%; 751 a 1.000 g, 30%; 1.000 a 1.250 g, 27%; 1.251 a 1.500 g, 33%).
La intervención quirúrgica fue más común que el manejo médico entre los infantes con peso bajo al nacer. Asimismo, se efectuó una regresión logística agrupada usando las co-variables previamente listadas y el peso al nacer, como mediciones continuas. Por cada 100 g de incremento en el peso al nacer, la probabilidad de la cirugía cayó en un 5%. En el análisis multivariable, la exposición antenatal a los esteroides se asoció con intervención quirúrgica (odds ratio [OR] 1,17, 95% intervalo de confianza [IC] 1,06 a 1,29; p < 0,01). Las compresiones cardíacas, ventilación endotraqueal, uso de epinefrina, y sepsis bacteriana temprana, no se asociaron con la intervención quirúrgica.
También se realizó análisis multivariable para evaluar los factores asociados con el uso del DPP en oposición a la laparotomía. Aquellos con bajo peso al nacer tuvieron una probabilidad mayor de recibir un drenaje, cuando se evaluó el peso al nacer como una variable continua. Cuando se analizó por categoría, el porcentaje sometido a DPP disminuyó con cada categoría de mayor peso al nacer. Además, las compresiones cardíacas o la ventilación endotraqueal, en la resucitación inicial, se asociaron con DPP (OR 1,17: 95% IC 1,00 a 1,36; p = 0,05 y OR 1,29; 95% IC 1,04 a 1,60, respectivamente; p = 0,02). El uso de epinefrina, la sepsis bacteriana temprana y los esteroides antenatales no se asociaron con el DPP.
Discusión
Más del 80% de los neonatos con muy bajo peso al nacer en los EEUU, durante un período de 5 años, fueron analizados utilizando la base de datos VON, recolectados prospectivamente, con códigos quirúrgicos incorporados [17]. De 188.703 pacientes elegibles, 17.159 fueron diagnosticados con ECN, con una incidencia del 9%. Eso produjo el estudio de cohorte más grande sobre la ECN en recién nacidos con muy bajo peso disponible en la actualidad [2,9,18].
En general, la mortalidad de la ECN estuvo inversamente relacionada con el peso al nacer, con más de la mitad de los pacientes sometida a intervención quirúrgica por ECN (n = 8,935, 52%). La mortalidad para la ECN quirúrgica fue significativamente más alta que para la ECN médica global y para cada categoría de peso al nacer por encima de 750 g.
Existe una gran variación en la mortalidad asociada con la ECN reportada. Una revisión reciente resumió estudios disponibles desde 1977 [9], con una mortalidad global yendo desde el 12% al 39% [7,18-26]. Cuando se consideró a los neonatos pesando menos de 1.500 g, usando la 2000 Kids’ Inpatient Database, se calculó una mortalidad global del 20% [18].
Discrepancias adicionales en la mortalidad de la ECN se hacen evidentes, cuando se separan los infantes con peso más alto al nacer, de los neonatos con peso más bajo (6% al 63%) [18]. La presente investigación demostró una mortalidad global de la ECN del 28%, que cae dentro del rango amplio de esos otros reportes. No obstante, dado el gran tamaño de la muestra, fue posible una estratificación más detallada de la mortalidad por categorías de peso al nacer, si se usó terapia médica y el tipo de operación realizada.
La mortalidad de la ECN médica en este estudio (21%) fue más alta que la reportada previamente. Investigaciones anteriores usaron datos retrospectivos, administrativos o de encuestas, y la definición de la ECN no fue uniforme [7,9,27]. El mayor de esos estudios, combinó datos de la National Inpatient Sample y de la Kids Inpatient Database, mostrando una mortalidad del 6,8% para la ECN médica [27]. Sin embargo, esa revisión post hoc de datos administrativos no estuvo restringida a neonatos con MBPN y la ECN se definió según el código de la ICD-9 solamente, resultando potencialmente en que hasta un 45% de toda la muestra tenía un estadio I de Bell [9].
La enfermedad en estadio I de Bell es un grupo con muy baja mortalidad, que abarca a todos los neonatos con distensión abdominal [9,28]. En contraposición, la VON usa una definición más rigurosa de la ECN, que incluye sólo neonatos con enfermedad claramente establecida, en un estadio II de Bell o superior. Adicionalmente, la capacidad de la VON para el seguimiento a largo plazo y la limitación de la cohorte a neonatos con MBPN (peso al nacer menor a 1.500 g), contribuyeron también a una mortalidad estimada más alta y, probablemente, más exacta, para los neonatos con MBPN.
En efecto, una investigación quirúrgica colaborativa anterior de VON, halló que la mortalidad basal para infantes con MBPN, sin diagnóstico de ECN, era del 10%; más alta entonces que las tasas establecidas para la mortalidad de la ECN médica en otro estudios [2]. Aunque no hay disponibles datos más específicos, es posible que algunos de los pacientes con ECN médica tuvieran una enfermedad grave o comorbilidades, y fueran tratados paliativamente, lo que pudo haber contribuido a una mortalidad global más alta.
Los pacientes operados por ECN son comúnmente considerados como teniendo una carga de enfermedad mayor que aquellos manejados médicamente, pero los factores específicos de riesgo para la progresión de la ECN han sido elusivos [29]. La cohorte VON en este estudio, reveló una prevalencia aumentada de los marcadores de severidad de la enfermedad en la ECN quirúrgica, comparado con la ECN médica (menor peso al nacer, edad gestacional más joven, puntajes Apgar más bajos y sexo masculino, todos con una p < 0,001). Aún incluso después de contabilizar esos factores, la ECN quirúrgica fue todavía independientemente predictiva de muerte y mostró una mortalidad significativamente más alta que la ECN médica (35% vs 21%, p < 0,005).
Además, en la ECN quirúrgica, a diferencia de la ECN médica, la reducción de la mortalidad vista con un peso mayor al nacer, estuvo significativamente más embotada. Eso resultó en una mortalidad en meseta de aproximadamente un 30%, aún para pacientes con MBPN por encima de los 750 g. En la categoría con el mayor peso al nacer (1.251 a 1.500 g) la diferencia en la mortalidad fue la más llamativa: 27% para la ECN quirúrgica, en oposición a 6% para la ECN médica (p < 0,0001). Esos datos de referencia del peso al nacer y del tratamiento, pueden usarse para informar con más precisión, a cuidadores y familiares, del pronóstico final y para facilitar comparaciones válidas de la mortalidad por ECN entre centros asistenciales.
La frecuencia relativa de ECN quirúrgica a médica, disminuyó progresivamente con el mayor peso al nacer. Aunque el peso al nacer es el mejor pronosticador aislado de mortalidad en la base de datos VON (a causa quizás de su inherente objetividad), se correlaciona bien con la estimación de la edad gestacional (en este conjunto de datos, r = 0,77). Por lo tanto, se puede postular que los infantes más grandes y más maduros tienen una posibilidad mejor de responder al estrés patológico de la ECN y, en consecuencia, tienen un requerimiento reducido de cirugía.
Además, se observó que, aunque la laparotomía se usó más frecuentemente que el DPP a través de todas las categorías de peso al nacer, esa predisposición se acentuó en los neonatos más grandes. Al menos en parte, eso puede deberse a que el DPP – a menudo realizado en la cama del paciente, bajo anestesia local – tuvo mayor probabilidad de llevarse a cabo en aquellos neonatos con un riesgo operatorio percibido como más alto (por ej., aquellos con los pesos más bajos al nacer).
Reconociendo que el proceso específico de la toma de decisión del cirujano es desconocido y que no se pudo concluir una relación de causa-efecto entre la selección del tratamiento y el resultado, este estudio – sin embargo – describe la práctica actual en relación con el uso del DPP y de la laparotomía en los EEUU. Globalmente, hubo una fuerte preferencia por la laparotomía sobre el DPP en los neonatos con ECN quirúrgica (69% vs 31%, p < 0,001). Tal hallazgo puede extenderse más allá de un desvío relacionado con los mejores resultados inmediatos después de la laparotomía.
La ECN es una enfermedad que puede afectar cantidades variables del intestino, y la extensión de la pérdida del intestino delgado es un determinante poderoso de los resultados a largo plazo [30]. Entonces, es posible que los cirujanos elijan la laparotomía más que el DPP, porque le brinda una evaluación más completa de la longitud del intestino residual viable y, por lo tanto, del pronóstico. Está claro que los cirujanos en los EEUU no están en equilibrio en relación con las 2 opciones de tratamiento y que está garantizada una investigación adicional, para determinar las razones precisas para esa observación.
Los pacientes con ECN sometidos sólo a DPP (n = 1.521) tuvieron asociada una mortalidad más alta que aquellos que tuvieron sólo una laparotomía (n = 6.131) (50% vs 31%, p < 0,0001). La misma tendencia se vio en una cohorte de la National Institute of Child Health and Human Development Neonatal Research Network, limitada a neonatos con peso al nacer menor a 1.000 g [31,32].
En ese pequeño pero cuidadosamente conducido estudio, la mortalidad asociada con el DPP fue 54% (43 de 80) vs 43% (33 de 76) para la laparotomía. La mortalidad más baja para la laparotomía, observada en los datos VON, puede ser explicada por la inclusión de infantes más grandes, con peso al nacer de hasta 1.500 g. Existe tanto un uso progresivamente mayor de la laparotomía, como una mortalidad significativamente menor de la ECN en esos neonatos más grandes.
Aunque la estratificación del riesgo, ya delineada en la sección Métodos, fue usada para hacer la comparación estadística entre los grupos de tratamiento de DPP y de laparotomía, debe tenerse mucha precaución en la interpretación de esos datos. El análisis post hoc reveló que los pacientes con DPP, como un todo, estuvieron probablemente más severamente enfermos que los del grupo con laparotomía solamente. Específicamente, los neonatos sometidos a DPP tuvieron una probabilidad más alta de recibir tanto compresión cardíaca como ventilación endotraqueal al nacer (p < 0,05). Por lo tanto, la asociación documentada entre mortalidad aumentada y DPP solamente, puede aún ser atribuida a la gravedad de la enfermedad subyacente, más que a un efecto del tratamiento.
Es de considerable interés que los neonatos que tuvieron un DPP y una laparotomía (46% de los pacientes con DPP) demostraron una mortalidad que se aproximó estrechamente a la del grupo con laparotomía solamente (p = 0,42). Clásicamente, el DPP es usado como un puente para la laparotomía [8], sin embargo, en este estudio, el 27% de los neonatos sometido a un DPP sobrevivió sin cirugía adicional.
Estos datos son concordantes con los de otros estudios y sugieren que los pacientes que reciben sólo un DPP, representan un grupo dicotómico: los que no sobreviven a la laparotomía y un subconjunto que muestra mejoría clínica y nunca requerirá laparotomía [10,33,34]. Puede conjeturarse que la última cohorte está compuesta por neonatos relativamente estables fisiológicamente, que tienen una ECN mínima o una perforación espontánea del intestino [10].
Se necesitan estudios futuros de DPP vs laparotomía enfocándose en esos 2 grupos muy diferentes de MBPN: el muy enfermo y el clínicamente estable. Quizás es en esos extremos en donde los cirujanos tendrán un equilibrio suficiente para conducir ensayos controlados y randomizados de suficiente tamaño, y es posible que sea necesario que el diseño y los objetivos finales primarios de esos estudios sean muy diferentes.
Aunque la base de datos VON es una herramienta poderosa para evaluar la mortalidad y el manejo de la ECN, existen importantes limitaciones en su aplicación. Dado que la participación en VON es voluntaria, los centros no son elegidos al azar o por criterio, por lo que la cohorte resultante no es estrictamente una muestra basada en población. No obstante, eso es mitigado por el hecho de que más del 80% de los neonatos nacidos en los EEUU con MBPN está en la base de datos VON y, por lo tanto, fueron incluidos para el análisis.
La VON colecta información por cada paciente en momentos determinados: 28º día intrahospitalario, egreso o muerte, y derivación o readmisión. Eso significa que los códigos específicos ingresados (tal como los procedimientos quirúrgicos) no están listados por fecha o necesariamente en el orden en que fueron verdaderamente realizados. Asimismo, aunque las operaciones efectuadas son conocidas, las indicaciones específicas y la toma de decisión subyacente, permanecen desconocidas.
Dado que éste es un estudio observacional a través de muchos centros, el tratamiento de los neonatos (incluyendo estrategias de alimentación, vigilancia radiológica y terapia antibiótica) no está estandarizado. Finalmente, debería también mencionarse que los datos de VON son una amalgama de los resultados obtenidos de hospitales con recursos heterogéneos, como fue mencionado en la sección Métodos.
Conclusiones
En esta cohorte muy grande en los EEUU, el 52% de los neonatos con MBPN, con ECN, fue sometido a una intervención quirúrgica. La ECN quirúrgica se asoció con una mortalidad significativamente más alta que la ECN médica, tanto en conjunto como para todas las categorías de peso al nacer mayor de 750 g. Asimismo, la ECN quirúrgica, a diferencia de la ECN médica, exhibió una meseta en la mortalidad, de aproximadamente 30%, aún en neonatos más grandes.
Durante el período de este estudio, hubo una preferencia marcada por la laparotomía, más que por el DPP, en el manejo quirúrgico de la ECN. Los neonatos que recibieron una laparotomía, sola o con un DPP, tuvieron mortalidades similares. La evidencia más alta de mortalidad fue en los pacientes sometidos sólo a DPP, pero ese tratamiento pudo haber sido aplicado a los neonatos con el grado más alto de enfermedad global. Este análisis nacional prospectivo de cohorte, brinda a los cirujanos datos precisos de mortalidad para neonatos con MBPN, y será de utilidad en el diseño e implementación de futuros ensayos controlados y randomizados.
♦ Comentario y resumen objetivo: Dr. Rodolfo D. Altrudi