Introducción
La apendicitis aguda es la indicación más común para cirugía intraabdominal de urgencia [1]. El riesgo de apendicitis durante el tiempo de vida ha sido estimado en 8,6% para los hombres y en 6,7% para las mujeres [2]. Dada esa frecuencia, es crucial la habilidad para conducir una investigación precisa y basada en evidencia de una apendicitis sospechada. El imperativo clínico ha sido mantener una alta sensibilidad, de modo que los casos de apendicitis no sean pasados por alto. Históricamente, eso se ha alcanzado aceptando un alto número de diagnósticos positivos falsos, reconocidos sólo después de que los pacientes fueron llevados a la sala de operaciones para “apendicectomías negativas” (AN).
La estrategia subyacente fue prevenir retardos en el diagnóstico que podrían resultar en una perforación [3]. No obstante, en los últimos 25 años, numerosos estudios han demostrado que la inclusión de imágenes, especialmente tomografía computada (TC) y ecografía en la ruta de la evaluación por apendicitis, reduce la AN sin aumentar la frecuencia de perforación [4-12]. La TC se ha vuelto un lugar común en la evaluación por sospecha de apendicitis y la mayoría de los centros reportan excelentes resultados.
La tecnología no ha permanecido estática desde los primeros días de la TC para la apendicitis. Los escáneres con detector único han dado paso a los helicoidales multidetector, y la interpretación ha mejorado con imágenes de alta calidad, producidas por avances como la reconstrucción multiplanar isotrópica delgada [13]. Dados esos avances, los cirujanos han comenzado a cuestionar si los aspectos de la TC usados en el pasado (por ej., el uso de contraste rectal y/u oral), son aún necesarios para lograr una precisión diagnóstica aceptable [14,15]. Renunciar al contraste enteral puede disminuir el tiempo pasado en el departamento de emergencia (DE), los costos y la molestia del paciente.
Hasta donde llega el conocimiento de los autores de este trabajo, hay tres pequeños estudios randomizados, realizados en centros terciarios, que han demostrado una precisión comparable entre la TC usando sólo contraste endovenoso (EV) y aquellas realizadas con contraste EV y oral [15-17]. No obstante, algunos han expresado preocupación sobre que los resultados logrados dentro de los protocolos de estudio, llevados a cabo en centros académicos con gran volumen de casos, no sean aplicables a otros escenarios. Por lo tanto, con la eficacia de la TC sólo con contraste EV establecida, el objetivo de este estudio fue investigar la efectividad clínica de las TC realizadas sin contraste oral, en una variedad de escenarios, incluyendo hospitales académicos, no académicos, rurales, suburbanos y urbanos.
Aunque el riesgo pueda ser mínimo, cuando una intervención (esto es, administración de contraste oral) no puede demostrar que brinda un beneficio, su uso debería ser discontinuado, de manera que los pacientes no sean innecesariamente expuestos a daños como aspiración, alergia o administración inadvertida de un agente equivocado.
Métodos
Población en estudio y escenario
Pacientes adultos consecutivos fueron incluidos en esta cohorte prospectiva si eran sometidos a TC antes de una apendicectomía no electiva, en 56 hospitales en el Estado de Washington, entre el 1 de enero de 2010 y el 31 de diciembre de 2011. El programa Surgical Care Outcomes and Assessment Program (SCOAP), es un programa de vigilancia de calidad conducido por médicos, iniciado en 2006. Estimados recientes derivados del sistema estatal de reporte de resúmenes, sugieren que más del 85% de las apendicectomías no electivas realizadas en Washington es capturado por el SCOAP.
Los hospitales participantes brindan los datos de todas las apendicectomias no electivas. Los datos son recolectados prospectivamente por extractores entrenados. A diferencia de los conjuntos de datos administrativos, en donde se usan los códigos de facturación para obtener información sobre diagnóstico y tratamiento, el SCOAP descansa sobre la revisión directa de los registros clínicos. Aunque los datos son recolectados primariamente para la mejora de la calidad, es también una fuente de datos para la investigación.
En 2010, la Agency for Healthcare Research and Quality, financió la creación de una plataforma de investigación de eficacia comparativa, usando los datos de SCOAP. Esa red – la Comparative Effectiveness Research Translation Network (CERTAIN) – desarrollo este estudio de investigación, y la recolección de datos sobre el tipo de contraste fue añadida al protocolo de revisión de la historia clínica en 2010. El comité de revisión institucional del Washington Department of Health aprobó este proyecto. Se utilizó la STROBE Statement Checklist para la planificar y reportar esta investigación.
Variables descriptivas
La información demográfica, características clínicas, interpretaciones radiológicas, hallazgos operatorios y resultados anatomopatológicos, fueron extraídos del registro médico de cada paciente, utilizando definiciones estandarizadas. Los datos extraídos son auditados para control de calidad y para verificar que las historias clínicas están siendo evaluadas de una manera similar a través de los sitios. Se calculó un puntaje de comorbilidad, sobre la base de la documentación, de las siguientes condiciones comórbidas: enfermedad coronaria, asma, diabetes, VIH/SIDA y/o elevación de la creatinina sérica.
El recuento de glóbulos blancos (RGB) se basó sobre el resultado obtenido más cercano a la cirugía. El índice de masa corporal (IMC) se calculó de la altura y peso registrados al momento del procedimiento. Dado que la altura no es frecuentemente medida, el peso corporal fue usado en lugar del IMC en el análisis multivariado.
Variables de resultado
El resultado de interés fue la concordancia entre la interpretación radiológica final de cada paciente y el reporte anatomopatológico final. Los resultados anatomopatológicos positivos incluyeron apendicitis documentada o una masa apendicular. Los resultados de las imágenes se basaron sobre la interpretación final del radiólogo y fueron reportados como: positivo para apendicitis, negativo para apendicitis o indeterminado (las definiciones se brindan luego).
Los reportes de imágenes y anatomopatológicos fueron considerados concordantes, si los resultados de las imágenes eran consistentes con apendicitis y el reporte anatomopatológico era positivo para enfermedad, o si los resultados de las imágenes no eran consistentes con apendicitis y la anatomopatología no mostraba evidencia de enfermedad. Los hallazgos radiográficos indeterminados fueron considerados discordantes independientemente de los hallazgos anatomopatológicos.
Dado que no existe un reporte estandarizado para apendicitis en la TC, los extractores usaron guías específicas para evaluar si los reportes deberían ser considerados positivos, negativos o indeterminados. Como regla general, cuando se encuentran con un lenguaje no concluyente en el reporte radiológico, los extractores están instruidos para categorizar como positivo todo reporte que transmita sospecha de un diagnóstico positivo (ejemplos provistos en el diccionario del extractor incluyen “alta sospecha de apendicitis”, “probable apendicitis” o “leve apendicitis”). Sin embargo, cuando el reporte radiológico es más circunspecto, los extractores están instruidos para categorizar el resultado como “indeterminado” (ejemplos provistos incluyen “no puede excluirse apendicitis” o “posible apendicitis”). La influencia de esas definiciones en los resultados de este trabajo fue testeada en un análisis de sensibilidad.
Análisis estadístico
Los regímenes de contraste fueron categorizados como: (1) sin contraste; (2) sólo contraste EV; (3) contraste EV + enteral (eso incluye EV + oral, EV + rectal y EV + oral + rectal); (4) contraste sólo enteral (oral, rectal u oral + rectal). La comparación primaria de interés fue entre contraste sólo EV y contraste EV + enteral (se tomó la decisión de incluir el contraste oral y rectal en una categoría “enteral”, porque esas modalidades de contraste trabajan de la misma manera; opacificación del ciego y/o del apéndice). El análisis descriptivo fue realizado comparando las características clínicas y demográficas para aquellos pacientes que recibieron contraste sólo EV con aquellos que recibieron contraste EV + enteral. Las diferencias en las variables categóricas fueron evaluadas para su significación, utilizando la prueba Pearson de 2. La prueba t de Student se usó para comparar variables continuas. Se fijó la significación en α = 0,05.
El Washington State Department of Heath clasifica a los hospitales como “rurales” o “urbanos”, y esas designaciones fueron asignadas a cada hospital en el SCOAP. La información sobre la presencia de programas de residencia de cirugía o cualquier programa de residencia, fue obtenida del sitio en internet del Accreditation Council for Graduate Medical Education (acesado el 10 de julio de 2012). Usando esas designaciones, los tipos de hospitales fueron comparados en términos de volumen de procedimientos, uso de TC y concordancia.
Se completó un análisis no ajustado, para comparar las probabilidades crudas de concordancia para todos los regímenes de contraste, con el contraste EV solo como referente. La regresión logística univariada fue también llevada a cabo para las características clínicas, demográficas e institucionales; las variables cuantitativas fueron incluidas en formato continuo.
Para ajustar por posibles factores de confusión, los autores desarrollaron un modelo de regresión logística multivariada. Las covarianzas fueron inicialmente consideradas para su inclusión en ese modelo explicativo de regresión, si se conocía de la literatura quirúrgica o de la experiencia hospitalaria que se asociaban con exactitud en el diagnóstico de la apendicitis. Sólo las variables con asociación significativa en el análisis univariado fueron incluidas en el modelo de final de regresión parsimoniosa. Usando ese criterio a priori, el puntaje de comorbilidad, sexo, edad, peso, perforación y tipo de institución, fueron incluidos en las covariables.
El tipo de institución (académica urbana, no académica urbana y rural) fue seleccionado inicialmente como una covariable, porque estudios previos han demostrado que la precisión de la TC es menor fuera de los ensayos clínicos rigurosamente protocolizados [19-21]. El peso del paciente fue inicialmente incluido, porque algunos han sugerido que los pacientes delgados, con menos grasa intraabdominal, pueden beneficiarse con el contraste enteral [14].
Usando una ecuación de estimación generalizada, el modelo fue ajustado para el agrupamiento de los pacientes por institución. Las observaciones con falta de datos fueron excluidas del análisis multivariado. Para el tipo de contraste, las odds-ratios (OR) fueron generadas con el contraste sólo EV como referente. Los programas STATA, versiones 10 y 12, fueron usados para los análisis (StataCorp LP. College Station, TX).
Análisis de sensibilidad
Como un análisis de sensibilidad, los autores recategorizaron todas las TC “indeterminadas” como “positivas” y repitieron el análisis original. Dado que la sospecha fue lo suficientemente alta en todos los pacientes en esta cohorte como para ser sometidos a una apendicectomía, muchas de las TC categorizadas como “indeterminadas” por el SCOAP, pudieron no haber sido vistas como tales por los cirujanos al tomar las decisiones clínicas.
Para asegurarse de que los resultados no eran sensibles a las definiciones de los autores de indeterminado y concordancia, se recalculó luego la concordancia con las TC registradas. Esa estrategia ha sido adoptada en estudios previos como una categorización primaria [15] y como parte de un análisis de sensibilidad [5]. Finalmente, en un esfuerzo para evaluar si un desvío en la selección había influenciado los hallazgos, se generó una cohorte apareada por puntaje de propensión basada en casi la totalidad de las variables clínicas y demográficas recolectadas por SCOAP (muchas más de las que fueron usadas en el modelo multivariado de regresión) y se repitieron los análisis usando esa cohorte apareada.
Resultados
Un total de 9.047 pacientes adultos fue sometido a apendicectomía no electiva en los hospitales de SCOAP, desde enero de 2010 a diciembre de 2011. La mayoría de los pacientes (89,4%) fue evaluada con TC. De aquellos que fueron sometidos a TC, los 2 grupos más grandes fueron los que tuvieron contraste sólo EV (54,1%) y los que tuvieron contraste EV + enteral (28,5%). Por mucho, el régimen más común de contraste EV + enteral incluyó el contraste oral.
Los pacientes en el grupo sólo con contraste EV y los del grupo con contraste EV + enteral fueron similares (Tabla 1). El grupo con contraste EV + enteral fue, en promedio, 1 año mayor (P = 0,01). Las medias del RGB, creatinina sérica, IMC y peso, fueron similares entre los grupos, lo mismo que la proporción de pacientes con 1 o más condiciones de comorbilidad. Entre los pacientes con contraste enteral, la perforación fue ligeramente más frecuente (14,7% vs 17,4%; P = 0,005). La duración media desde la admisión en el DE hasta el comienzo de la operación, fue 48 minutos mayor en aquellos que tuvieron contraste enteral (P < 0,01).
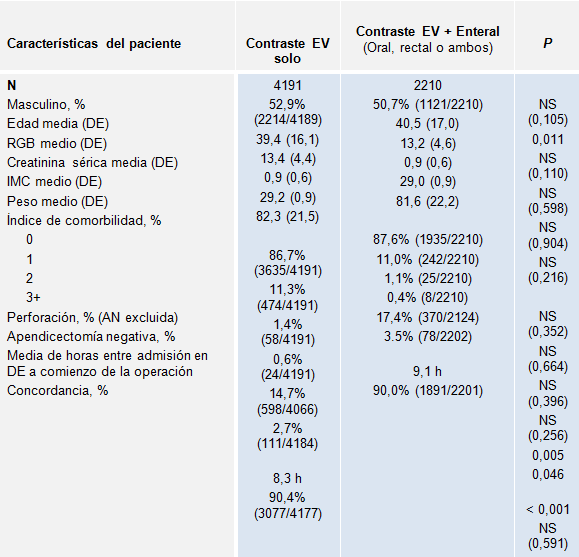
TABLA 1: Características clínicas y demográficas de la cohorte con TC
Los hospitales difirieron en los procesos de atención y en las concordancias. La vasta mayoría de los pacientes fue tratada en hospitales urbanos (91,3%). Más de la mitad fueron tratados en hospitales que tenían algún tipo de programa de residencia, pero sólo el 17% fue tratado en hospitales con residentes de cirugía. Los hospitales urbanos y los hospitales escuela usaron la TC ligeramente menos que los hospitales rurales y no escuela. Hubo también una diferencia en el uso del contraste.
Los hospitales urbanos y las instituciones académicas tuvieron sustancialmente una mayor probabilidad de usar sólo contraste EV, que los hospitales rurales y aquellos sin programas de entrenamiento. Los hospitales rurales tuvieron una concordancia global más alta que los hospitales urbanos, así como los hospitales con programas de residencia de cirugía, comparado con los hospitales sin programas. Independientemente del tipo de hospital, no hubo diferencia en la concordancia comparando TC con contraste sólo EV y con contraste EV + enteral (Tabla 2).
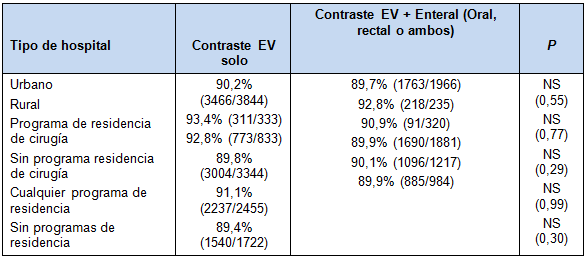
TABLA 2: Concordancia por tipo de hospital: contraste EV solo versus EV + Enteral
Para toda la cohorte, la concordancia para las TC sólo con contraste EV fue del 90,4% y para aquellas con contraste EV + enteral fue del 90,0%. Los estudios sin ningún tipo de contraste fueron 87% concordantes y aquellos sólo con contraste enteral fueron 92,7% concordantes. La TC sin ningún contraste fue la única modalidad que difirió significativamente de la TC sólo con contraste EV (OR sin ajustar de concordancia de 0,63, 95% IC: 0,05-0,79).
Después de ajustar por edad, sexo, condiciones comórbidas, peso, tipo de hospital y perforación, no hubo diferencia en la concordancia entre contraste sólo EV y contraste EV + enteral (OR = 0,95, 95% IC: 0,72-1,25). Los predictores independientes de discordancia entre TC fueron la ausencia de cualquier contraste (EV o enteral) y la presencia de 3 o más condiciones comórbidas (Tabla 3).
El aumento de la edad se asoció con concordancia y el aumento de peso tuvo un impacto pequeño pero significativo sobre la concordancia. La presencia de un apéndice perforado fue el predictor más fuerte de concordancia, con OR ajustado de 2,17 (95% IC: 1,65-2,87).
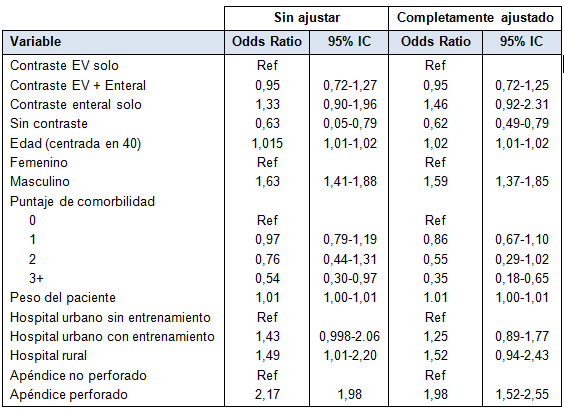
TABLA 3: Tipo de contraste y concordancia: análisis univariado y multivariado
El análisis de sensibilidad, basado en estudios indeterminados recalificados como positivos, y el análisis de propensión apareada, generaron ambos casi los mismos resultados que el análisis original: la concordancia fue la misma para TC con contraste sólo EV y con contraste EV + enteral.
Discusión
En una población de pacientes sometidos a apendicectomía no electiva, el contraste enteral no mejoró la precisión en el diagnóstico de apendicitis, comparado con el contraste EV solamente. Aunque este estudio no evaluó a todos los pacientes sometidos a TC por sospecha de apendicitis, varios ensayos pequeños randomizados de contraste sólo EV versus EV + enteral, en pacientes sometidos a evaluación por sospecha de apendicitis, han brindado resultados similares [15-17].
Otros estudios no randomizados con uso sólo de contraste EV en pacientes con sospecha de apendicitis, reportaron también un buen desempeño [7,22,23]. El presente estudio brinda un dato adicional sustancial a esos ensayos prospectivos, mediante la demostración de una amplia efectividad clínica. Los autores concluyen que el contraste EV sólo es suficiente para el diagnóstico de apendicitis, en una amplia variedad de hospitales, fuera de los centros terciarios y de estrictos protocolos de investigación.
Aunque el contraste oral no llega al ciego en tanto como el 30% de los pacientes [15,24], se han sugerido varios beneficios del contraste oral. Uno de los beneficios propuestos es la opacificación del apéndice, que puede ayudar a su identificación y localización; un signo radiográfico tradicional de la apendicitis es el apéndice no opacificado (sugestivo de obstrucción luminal). A pesar de su amplio uso, no hay datos publicados que apoyen la hipótesis de que el contraste opaco oral beneficia la detección de condiciones abdominales agudas o crónicas con la TC multidetector. La distensión gástrica o intestinal puede ayudar a la interpretación, pero el contraste oral puede generar también hallazgos positivos falsos [14,25].
Renunciar al contraste enteral ofrece varios beneficios potenciales. El primero de estos es la reducción en el tiempo en el DE. Un ensayo randomizado reciente, encontró que los pacientes que recibieron contraste oral esperaron un promedio de 90 minutos más que aquellos que no lo recibieron [15]. En el presente análisis, los pacientes que recibieron contraste enteral esperaron un promedio de 48 minutos más que aquellos que no lo recibieron.
Otro beneficio es que a esos pacientes, que pueden estar nauseosos por sus síntomas gastrointestinales, no se les requiere que consuman una gran cantidad de material de contraste oral (en algunos casos no mucho antes de la inducción de la anestesia general) [24], o no se les requiere que ser sometidos a una cateterización rectal para la administración del contraste. Existe un debate de larga data en la literatura, sobre si el contraste oral es un factor de riesgo antes de la inducción de la anestesia general, pero hay numerosos reportes de casos describiendo eventos pulmonares adversos, en el escenario de una aspiración de material de contraste soluble en agua o baritado, y varios autores recomendaron evitar el contraste antes de la anestesia, cuando sea posible [26-28].
Finalmente, puede haber un beneficio en términos de reducción de costos. Dado que el contraste enteral no es muy costoso (un litro de contraste cuesta menos de U$S 3,00), el ahorro puede lograrse primariamente a través del acortamiento del tiempo en el DE, mejorando el uso eficiente de los escasos recursos de la medicina de emergencia [14] y aumentando posiblemente los ingresos para los hospitales. Claramente, a pesar de esos beneficios y de los datos de estudios previos, muchos pacientes que son sometidos a TC por sospecha de apendicitis reciben aún contraste enteral (por ejemplo, casi un tercio de los pacientes en esta cohorte). Los hallazgos presentados aquí, generados en un grupo diverso de hospitales, pueden ayudar a guiar un cambio en la práctica, hacia un examen más basado en evidencia, para la sospecha de apendicitis.
Varios estudios han observado una reducción en la especificidad y en el valor predictivo positivo en las TC realizadas con contraste oral, incluyendo 1 amplia revisión sistemática [29] y 1 ensayo randomizado [15]. Los cálculos de la especificidad y del valor predictivo positivo dependen fuertemente de la frecuencia de positivos falsos, lo que se manifestaría clínicamente de manera más frecuente como una AN. Este estudio encontró un leve aumento en la AN entre los pacientes que recibieron contraste enteral (3,5% vs 2,7% en TC con contraste EV solamente; P = 0,046). No está claro por qué ese es un hallazgo consistente entre varios estudios, pero puede estar relacionado con el hecho de que un apéndice no opacificado ha sido considerado tradicionalmente un signo de apendicitis y “sobrellamadas” por apendicitis pueden resultar de TC en los que el apéndice no se llenó con el contraste por otras causas distintas a la apendicitis.
Investigadores previos han estudiado la precisión de las TC sin contraste, alcanzando resultados equivalentes a los de otros regímenes de contraste [30-32]. En este estudio, 1001 pacientes fueron sometidos a TC sin ningún contraste y la concordancia fue sólo del 85,7%. Existen desventajas con el contraste EV, incluyendo el riesgo de agresión renal y el de alergia al contraste iodado; no obstante, la falta completa de contraste puede reducir la habilidad de la TC para hacer diagnósticos alternativos, lo que ha sido uno de los argumentos para el uso rutinario de la TC en la evaluación de adultos con sospecha de apendicitis.
Este estudio tiene limitaciones. Como en cualquier estudio observacional, pueden haber fuentes no reconocidas de confusión. En particular, los autores no supieron por qué los pacientes recibieron el contraste que le suministraron, lo que pudo llevar a un desvío de selección. El desvío de selección podría estar limitado por el uso de protocolos de imágenes en los hospitales participantes, pero no está claro cuántos pacientes fueron manejados de acuerdo con los protocolos y cuántos tuvieron regímenes de contraste seleccionados por factores clínicos.
La mayor diferencia discernible entre los 2 grupos, fue un leve aumento en la perforación entre los pacientes que recibieron contraste enteral. Los autores comprobaron esa asociación en un análisis separado de regresión logística multivariada y encontraron que ajustando por edad, sexo, peso, condiciones comórbidas y tipo de hospital, se eliminaba la diferencia en la perforación, entre pacientes con TC con contraste sólo EV y TC con contraste EV + enteral (OR = 1,1; 95% IC: 0,90-1,33).
Utilizando la mayoría de las variables clínicas y demográficas recolectadas por SCOAP, se realizó también un análisis de propensión emparejada para evaluar la evidencia de un desvío de selección. Los hallazgos no tuvieron cambios, aunque una limitación de esa técnica es que no puede superar los efectos de las covariables no mensuradas [33]. “Wet reads” realizadas por los médicos del DE o por los cirujanos, pueden ser diferentes de la interpretación oficial del médico radiólogo, lo que significaría que esos hallazgos varían en algún grado por cómo se usan esas TC en la práctica clínica actual.
Finalmente, como fuera señalado, se trata de una cohorte de pacientes que fueron apendicectomizados y no de pacientes con sospecha de apendicitis. En la visión de los autores, esta limitación es mitigada cuando los resultados de este estudio son considerados en tándem con la evidencia de los ensayos randomizados.
Conclusiones
Los datos de SCOAP-CERTAIN sugieren que el contraste enteral no ofrece un beneficio diagnóstico para los pacientes sometidos a apendicectomía. Asimismo, con cada categoría de hospital, las TC realizadas sólo con contraste EV, así como las TC en donde se usó también contraste enteral, sugieren que esos hallazgos son ampliamente generalizables. La eficiencia del DE, comodidad del paciente y seguridad, pueden ser mejoradas sin comprometer la efectividad diagnóstica. El contraste enteral debería ser eliminado de las TC con contraste EV realizadas por sospecha de apendicitis.
Comentario y resumen objetivo: Dr. Rodolfo D. Altrudi