Introducción
El carcinoma hepatocelular (CHC) es una de las enfermedades malignas más comunes en el mundo, responsable por aproximadamente el 6% de todos los cánceres humanos [1]. El pilar del tratamiento curativo para el CHC es la resección hepática, y los resultados quirúrgicos de la resección hepática por CHC han mejorado significativamente, con una tasa de mortalidad cercana a alcanzar el cero [2]. No obstante, la resección hepática por CHC sigue teniendo un alto riesgo, especialmente en pacientes con cirrosis. Como un procedimiento menos invasivo, la resección hepática laparoscópica (RHL) para el CHC ha provocado atención en ese campo desafiante [3].
Los autores de este trabajo realizaron la primera RHL en pacientes con cirrosis en 1994 [4]. Hasta el año 2007, seleccionaron la RHL para CHC en el lóbulo lateral izquierdo o en la periferia ventral del lóbulo derecho, y realizaron la sección del parénquima hepático a través de una pequeña laparotomía, después de la movilización del hígado. Reportaron resultados quirúrgicos favorables a corto plazo de la RHL en el CHC, con menor pérdida de sangre y acortamiento de las estadías hospitalarias, sin compromiso en la sobrevida del paciente [5].
En junio de 2008, se introdujo la RHL pura en la institución en donde se desempeñan [6], y se efectuó la RHL para el segmento posterior, el anterosuperior (S8) y lóbulo caudado, con el paciente en posición semiprona [7,8].
Varios meta-análisis han resumido los resultados quirúrgicos de la RHL para el CHC de la siguiente manera: menor pérdida de sangre, menor frecuencia en la necesidad de transfusión, menor morbilidad, una tasa más baja de complicación por ascitis, una tasa más baja de complicación por insuficiencia hepática, estadías hospitalarias más cortas y no compromiso en el pronóstico [9-13]. Sin embargo, los resultados quirúrgicos a largo plazo (esto es, de más de 10 años) de la RHL para el CHC, en pacientes con cirrosis, no han sido reportados todavía.
Los autores presentan aquí un análisis retrospectivo de los resultados quirúrgicos a largo plazo, incluyendo los pronósticos de los pacientes, después de la RHL para el CHC dentro de los criterios de Milán [14] (esto es, ≤ 5 cm de diámetro en CHC único, o ≤ 3 ganglios y ≤ 3 cm en diámetro en CHC múltiple), en pacientes con cirrosis, sobre un período de 10 años, en una única institución.
Métodos
Características de los pacientes
Se analizaron retrospectivamente 653 pacientes con CHC, que fueron sometidos a resecciones hepáticas en el Department of Surgery and Science, Graduated School of Medical Sciences, Kyushu University, desde enero de 2000 hasta diciembre de 2013. De ellos, 162 pacientes que fueron sometidos a resecciones hepáticas curativas por CHC primario, dentro de los criterios de Milán, fueron enrolados en este estudio. Se dividió esa cohorte de 162 pacientes en 2 grupos: el grupo de resección hepática abierta (RHA) (n = 99) y el grupo de RHL (n = 63).
Procedimientos quirúrgicos y resultados
Los detalles de la técnica quirúrgica de los autores para la RHA y los criterios para la selección de pacientes para la resección hepática por CHC, han sido reportados [15,16]. El volumen de la resección se decidió basado en la tasa de retención del verde de indocianina a los 15 minutos (ICGR-15) en ambos grupos, RHA y RHL. Los pacientes con un ICGR-15 ≥ 35% fueron seleccionados generalmente para resecciones limitadas [16]. Desde 1994 hasta 2007, se efectuó la RHL en 25 pacientes (40%), sobre el principio de que la división parenquimatosa debería realizarse bajo visión directa, a través de una pequeña incisión de laparotomía, después de la movilización del hígado, bajo neumoperitoneo con dióxido de carbono (CO2). Se utilizó el sistema CUSA (Valleylab) para seccionar el parénquima hepático.
En casi todas las resecciones hepáticas se realizó la maniobra de Pringle, consistente en el clampeo de la tríada portal durante 15 minutos, con intervalos de 5 minutos de desclampeo; alternativamente, se efectuó una oclusión hemivascular [17]. Desde junio de 2008, en 38 pacientes (60%) se realizó la RHL pura [6], efectuándose la RHL para el segmento posterior, el anterosuperior (S8) y el lóbulo caudado, con el paciente en posición de semipronación [7,8]. En los pacientes sometidos a RHL se usaron tijeras bipolares o un Biclamp bajo el sistema VIO de coagulación suave (ERBE Elektromedizin), equipado con un tubo de silicona goteando solución salina por el extremo, para seccionar el parénquima hepático.
Si se requería la sección del parénquima de S7, S8 o la parte superior derecha de S1, en los pacientes con RHL, se colocó un puerto intracostal con un balón, bajo ventilación pulmonar izquierda [8]. Los tipos de resección hepática, tanto en el grupo de RHA como en el de RHL se resumen en la Tabla 1. No hubo en esta serie pacientes sometidos a lobectomía o más, por CHC, dentro de los criterios de Milán. La mayoría de las operaciones realizadas fueron resecciones hepáticas parciales: 71 pacientes (71,7%) en el grupo de RHA y 35 pacientes (57.1%) en el grupo de RHL.
• TABLA 1: Tipos de resección hepática

Cualquier muerte que ocurrió en el hospital después de la resección hepática fue registrada como mortalidad. Las complicaciones fueron evaluadas mediante la clasificación de Clavien para las complicaciones quirúrgicas y aquellas con un puntaje de grado II o mayor, fueron definidas como positivas [18].
Seguimiento y estrategia de tratamiento para el CHC recidivado
Después del egreso, todos los pacientes fueron examinados en búsqueda de recidiva, mediante ecografía y marcadores tumorales, tales como la alfa-fetoproteína (AFP) y la des-gamma-corboxiprotrombina (DCP), cada mes, y con tomografía computada dinámica cada 3 meses [16]. La media del período de seguimiento alejado después de la resección fue de 4,2 años (rango 0,3 a 12 años) en el grupo de RHA, y de 3,4 años (rango 0,2 a 13,4 años) en el grupo de RHL. Cuando se sospechó una recidiva, se trató al CHC recurrente mediante la repetición de la resección hepática, en cualquier momento de la recidiva [19], con terapia de ablación o liodolización [20].
Estadísticas
Las variables continuas son expresadas como media ± desvió estándar (DE) y fueron comparadas utilizando la prueba t de Student. Las variables categóricas fueron comparadas usando la prueba de chi-cuadrado. Las curvas de sobrevida fueron generadas por el método de Kaplan-Meier y comparas empleando la prueba de log-rank. Todos los análisis fuero realizados con el programa JMP Pro 9.0.2 (SAS Institute Inc.). Los valores de p < 0,05 fueron considerados significativos.
Resultados
Características de los pacientes
Las características de los pacientes se resumen en la Tabla 2. No hay diferencias significativas en las características de los pacientes entre los grupos de RHA y RHL, incluyendo la edad media (65.2 vs 67.5 años; p = 0,1483), tasa positiva de diabetes mellitus (24% vs 32%; p = 0,2977), antígeno de superficie de hepatitis B (17% vs 16%; p = 0,3813) y anticuerpo para virus de hepatitis C (68% vs 63%; p = 0,4942), respectivamente. En relación con la función hepática, en el nivel de albúmina sérica (3,99 vs 3,93 g/dL; p = 0,3266), bilirrubina total (0,82 vs 0,86 mg/dL; p = 0,1263), ICGR-15 (16,1% vs 16,3%; p = 0,3187), la relación de Child A/B (96/3 vs 59/4; p = 0,3187) y de daño hepático A/B (76/23 vs 44/19; p = 0,3293), respectivamente, tampoco hubo diferencias significativas entre los 2 grupos.
• TABLA 2: Comparación de las características de los pacientes

HBs-Ag: antígeno de superficie hepatitis B. HCV-Ab: anticuerpo virus hepatitis C. ICGR-15: tasa de retención del verde de indocianina a los 15 minutos.
Resultados quirúrgicos a corto plazo
Los resultados quirúrgicos en los pacientes a corto plazo se resumen en la Tabla 3. La media del volumen hepático resecado en el grupo de HRL (112,2 ± 97,3 g) fue significativamente más grande que en el grupo de RHA (81,2 ± 65,3 g; p = 0,0165). No hubo muertes en ninguno de los grupos y la tasa de morbilidad en el grupo de RHL (10%) fue significativamente más baja que en el grupo de RHA (26%; p = 0,0459). En relación con el desglose de la morbilidad, la tasa positiva de ascitis en el grupo de RHL (0%) fue significativamente más baja que en el grupo de RHA (7%; p = 0,0077). La duración de la estadía hospitalaria en el grupo de RHL (10,3 ± 4,4 días) fue significativamente más corta que en el grupo de RHA (16,2 ± 13,4 días; p = 0,0008).
• TABLA 3: Comparación de los resultados quirúrgicos a corto plazo

Factores relacionados con el tumor
Los factores relacionados con el tumor se resumen en la Tabla 4. No hubo diferencias significativas en los factores relacionados con el tumor entre los 2 grupos, incluyendo en diámetro tumoral máximo (2,6 vs 2,5 cm; p = 0,5106), tasa positiva de tumor solitario (84% vs 89%; p = 0,4593), CHC pobremente diferenciado (20% vs 19%; p = 0,8570), infiltración patológica de la vena porta y/o metástasis intrahepáticas (27% vs 19%; p = 0,4952) y los estadios III/IV-A (13% vs 10%; p = 0,4814), respectivamente. Tampoco hubo diferencias significativas entre los 2 grupos en relación con los marcadores tumorales: niveles séricos de AFP (262,5 vs 594,4 ng/mL; p = 0,3128) y DPC (183,3 vs 127,1 mAU/mL; p = 0,1831), respectivamente.
• TABLA 4: Comparación de los factores relacionados con el tumor
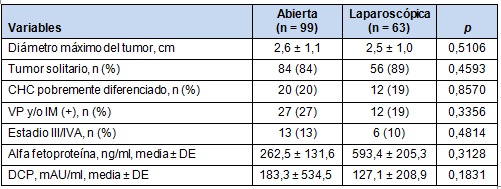
VP: infiltración patológica de la vena porta. IM: metástasis intrahepáticas patológicas. DCP: des-gamma-carboxiprotrombina
Sobrevida después de las resecciones hepáticas por CHC
No hubo diferencias significativas en la sobrevida libre de enfermedad (p = 0,5196) o en la sobrevida global (p = 0,6791) entre los 2 grupos. Las tasas de sobrevida libre de enfermedad a 2 y 5 años fueron 70% y 41% en el grupo de RHA, y 68% y 33% en el grupo de RHL, respectivamente. Las tasas de sobrevida global a 5 y 10 años fueron 77% y 57% en el grupo de RHA, y 78% y 69% en el grupo de RHL, respectivamente. No hubo recurrencias en el sitio de los puertos o siembra peritoneal de CHC en el grupo de RHL.
Discusión
Con los avances y mejoras en los instrumentos y la experiencia quirúrgica en cirugía laparoscópica, hay un interés en aumento y más opciones para la RHL en el CHC, en los pacientes con cirrosis. La declaración de consenso de Louisville concluyó en que la seccionectomía lateral izquierda laparoscópica debería ser considerada una práctica estándar y describío las indicaciones actualmente aceptables para la RHL en pacientes con lesiones solitarias, de 5 cm o menos, ubicadas en los segmentos 2-6 del hígado [21]. Varios estudios recientes han reportado sus resultados comparativos con la RHL y la RHA para el CHC y varios meta-análisis han resumido los resultados quirúrgicos y oncológicos de la RHL, de la manera siguiente: menor pérdida de sangre, menor frecuencia en la necesidad de transfusión, menor morbilidad, una tasa más baja de complicación por ascitis, una tasa más baja de complicación por insuficiencia hepática, menor duración de la estadía hospitalaria y no compromiso en el pronóstico [9-13].
No obstante, en este estudio, la pérdida intraoperatoria de sangre en el grupo de RHL (455,7 ± 741,9 g), no difirió significativamente de la del grupo de RHA (436,6 ± 320,7 g; p = 0,8221). Por lo tanto, en cuanto a la necesidad de transfusión, no hubo una diferencia significativa entre los 2 grupos (2% vs 6%; p = 0,1612). La alta presión peritoneal causada por el neumoperitoneo con CO2 es considerada como una de las mayores razones para la reducción de la pérdida de sangre en la RHL por CHC. Sin embargo, hablando en general, la RHL tiende a ser aplicada en una resección limitada para pequeños CHC periféricos ventrales, en los que las resecciones hepáticas son relativamente fáciles de realizar [9-13]. Esos “desvíos de selección” fueron una de las causas potenciales de la menor pérdida de sangre en la RHL por CHC en otros estudios [9,11-13].
No obstante, en el presente estudio, el volumen resecado de hígado en el grupo de RHL (112,2 ± 97,3 g) fue significativamente más grande que en el grupo de RHA (81,2 ± 65,3 g; p = 0,0165), y la tasa de resección anastomótica fue también más mayor (43% vs 28%; p = 0,0516). Las resecciones de los segmentos hepáticos 1, 7 y 8, en donde la RHL es considerada como difícil de efectuar, alcanzaron hasta 17 casos (27%) en el grupo de RHL, utilizando una posición de semipronación [6-8]. En consecuencia, el desvío de selección en la localización del CHC indicado por la RHL en este estudio, podría ser más pequeño que aquellos en los estudios publicados previamente.
En relación con los resultados quirúrgicos a corto plazo, en este estudio se confirmó también menos Clavien II o más morbilidad (26% vs 10%; p = 0,0459), una tasa más baja de complicación por ascitis (7% vs 0%; p = 0,0077) y estadías hospitalarias más cortas (16 vs 10 días; p = 0,0008), en el grupo de RHL. La morbilidad reducida de la cirugía laparoscópica en pacientes con cáncer ha sido ya reportada en el cáncer colorrectal [22] y gástrico [23,24], por lo que los procedimientos laparoscópicos son considerados como “mínimamente invasivos”. Además, la RHL para el CHC en pacientes con cirrosis debería ser mínimamente invasiva, comparada con la RHA, porque hay menor destrucción tisular de la pared abdominal con pequeñas incisiones y/o menor movilización y manipulación del hígado [3].
Es sabido que el neumoperitoneo con CO2 reduce las respuestas inmunológicas locales, tales como la secreción del factor alfa de necrosis tumoral (TNF-α) o el factor nuclear potenciador de las cadenas ligeras kappa de las células B activadas (NFκB) de los macrófagos peritoneales contra el estrés quirúrgico [25]. Una menor destrucción de los tejidos intraabdominales y los efectos favorables de un neumoperitoneo con CO2 en la RHL, podrían conducir a una menor tasa de ascitis postoperatoria. La condición mínimamente invasiva de la RHL mejora la calidad de vida postoperatoria y reduce las morbilidades quirúrgicas. En este estudio, se halló que la duración de la estadía hospitalaria, en pacientes cirróticos con CHC que fueron sometidos a RHL, estuvo significativamente acortada, comparada con la de los pacientes con RHA.
En relación con el pronóstico de los pacientes, varios meta-análisis reportaron que la ausencia de compromiso en el pronóstico se vinculaba con el procedimiento de RHL [9-13]. Este estudio es el primero en reportar los resultados favorables a largo plazo (más de 10 años) de la RHL para el CHC en pacientes con cirrosis. Las tasas de sobrevida a 5 y 10 años de los pacientes con CHC que fueron sometidos a RHL, fueron del 78% y 69%, respectivamente. Además, en la cirugía laparoscópica para cánceres de estómago y colorrectales, se encontró ausencia de compromiso en el pronóstico, en un meta-análisis incluyendo varios ensayados randomizados controlados [23,26].
A pesar de los resultados oncológicos favorables y algunas ventajas de la RHL para el CHC, la recidiva en el sitio del puerto sigue siendo una preocupación [27]. Los autores usan rutinariamente una bolsa quirúrgica, para extraer la pieza del hígado resecado incluyendo el CHC por el sitio del puerto en la RHL, y no han tenido pacientes con recidiva en el sitio del puerto o siembra peritoneal del CHC. El impacto negativo de la morbilidad quirúrgica sobre la tasa de recidiva y los resultados a largo plazo, ha sido reportado en pacientes con metástasis hepáticas colorrectales [28], cáncer colorrectal [29], cáncer gástrico [30] y cáncer esofágico [31]. La reducción de las morbilidades quirúrgicas, tales como la ascitis postoperatoria, por la menor invasividad de la RHL para el CHC, podría llevar a un impacto en la sobrevida por un mejor pronóstico después de la resección hepática curativa para el CHC en pacientes con cirrosis, en un estudio adicional.
No se han reportado estudios prospectivos, controlados y randomizados de RHL vs RHA para el CHC y sólo 1 ensayo está en marcha actualmente en Corea (www.ClinicalTrials.gov Identifier NCT00606385) [32]. Para minimizar los desvíos de selección de la RHL, un estudio de casos controlados con puntaje de propensión emparejado para los resultados a largo plazo de la RHL para el CHC fue reportado [33]. No obstante, en el presente estudio, no hubo originalmente diferencias significativas en las características de los pacientes, duración de la operación, pérdida de sangre intraoperatoria, necesidad de transfusión o factores relacionados con el tumor, que pudieran haber afectado el pronóstico de los pacientes, entre los 2 grupos.
Basado en los resultados alentadores a corto y largo plazo de la RHL para el CHC primario, dentro de los criterios de Milán, sin tener en cuenta la localización del CHC, en pacientes con cirrosis, son necesarios ensayos prospectivos, controlados y randomizados, con gran número de pacientes, bien conducidos, para confirmar los resultados favorables del presente estudio. El próximo desafío de la RHL para el CHC debería ser contra grandes CHC y las re-resecciones laparoscópicas. La factibilidad y seguridad de la RHL para el CHC con un tamaño tumoral de 5 a 10 cm [34] y la re-resección por CHC recidivado [35], han sido reportadas y los autores están ahora expandiendo la indicación de la RHL para las resecciones repetidas por CHC recidivado.
Conclusiones
En conclusión, la RHL para el CHC en pacientes con cirrosis, se asocia con menor morbilidad y duración de la estadía hospitalaria, sin comprometer la sobrevida del paciente. Puede ser el tiempo para considerar un cambio en la operación estándar por la RHL para el CHC primario dentro de los criterios de Milán, en pacientes con cirrosis.
*Traducción y resumen objetivo Dr. Rodolfo Altrudi