| Introducción |
La enfermedad de las válvulas cardíacas es una fuente importante de morbilidad y mortalidad cardiovascular en todo el mundo.
Entre los muchos avances recientes se encuentran (a) un mayor reconocimiento del impacto de la fibrilación auricular (FA) en el desarrollo y evaluación de la enfermedad valvular, (b) nuevas estrategias para la prevención global de la cardiopatía reumática (CR), (c) mejor comprensión y tratamiento de la insuficiencia mitral secundaria (IMS), (d) una clasificación actualizada de la enfermedad de la válvula aórtica bicúspide (VAB), y (e) reconocimiento del mayor riesgo cardiovascular asociado con la estenosis aórtica (EA) moderada.
Además, con el envejecimiento de la población y la epidemia emergente de valvulopatías tanto degenerativas como funcionales, cada vez hay más terapias transcatéter disponibles y se están investigando activamente mediante ensayos clínicos rigurosos. Esta revisión proporciona una actualización sobre estos temas con un enfoque en evidencia reciente y direcciones futuras.
| Cambios globales en la epidemiología de la enfermedad valvular cardíaca |
Fibrilación auricular
Un corazón en el que se produce FA se caracteriza fenotípicamente por aurículas más grandes, mayor resistencia vascular pulmonar, insuficiencia cardíaca derecha, menor flujo directo, menor reserva de gasto cardíaco y mayor contención pericárdica, todo lo cual contribuye a resultados adversos.
La FA comparte factores de riesgo cardiovascular comunes implicados en la enfermedad valvular degenerativa, que incluyen, entre otros, la edad avanzada, la hipertensión, la diabetes y la hiperlipidemia. Por lo tanto, la prevalencia de FA en valvulopatías reumáticas o no reumáticas es muy alta, especialmente entre aquellos con valvulopatía de moderada a grave.
Las complicaciones de la FA coexistente en pacientes con valvulopatía incluyen un mayor riesgo de accidente cerebrovascular y embolización sistémica, así como un mayor riesgo de mortalidad cardiovascular y por todas las causas.
Cardiopatía reumática: prevención y tratamiento
La CR es una consecuencia de la fiebre reumática (FR) causada por una infección de garganta por estreptococos del grupo A. Los factores de riesgo de infecciones por estreptococos del grupo A de alta incidencia incluyen la pobreza y el acceso limitado a la atención médica. Las mejoras en el nivel socioeconómico y el acceso a una atención sanitaria adecuada, que reducen el riesgo de transmisión e infección por estreptococos del grupo A, así como el reconocimiento y tratamiento tempranos y oportunos de dichas infecciones, disminuyen sustancialmente la incidencia de FR y son la piedra angular de la atención primaria.
La prevención secundaria, destinada a prevenir la recurrencia de la FR y la progresión de la CR establecida, se logra mediante penicilina G benzatínica administrada por vía intramuscular cada 3 o 4 semanas, pero el acceso a este medicamento ha sido muy difícil en áreas endémicas, debido en parte a la disminución del suministro de la medicación. La valvoplastia con balón mitral y la reparación/reemplazo valvular son necesarios para la CR grave sintomática, pero para estas intervenciones también los recursos son escasos donde la FR y la CR son endémicas.
La estenosis mitral reumática es la valvulopatía subyacente más común en pacientes de países de ingresos bajos y medianos que presentan fibrilación auricular.
Existe un intenso compromiso renovado por parte de la Organización Mundial de la Salud, la Federación Mundial del Corazón y la Asociación Estadounidense del Corazón, entre otras organizaciones internacionales y globales, para prevenir y controlar la FR y la CR, dada la persistencia de estas enfermedades en los países de ingresos bajos y medianos.
| Insuficiencia mitral secundaria: fisiopatología y manejo |
Tradicionalmente, la IMS se ha considerado una enfermedad del ventrículo izquierdo (VI), con anomalías del movimiento de la pared regional que conducen a un bloqueo del movimiento de las valvas y a una coaptación incompleta en pacientes con valvas de la válvula mitral normales o casi normales (figura 1). La situación, sin embargo, es más compleja debido a la heterogeneidad de las IMS.
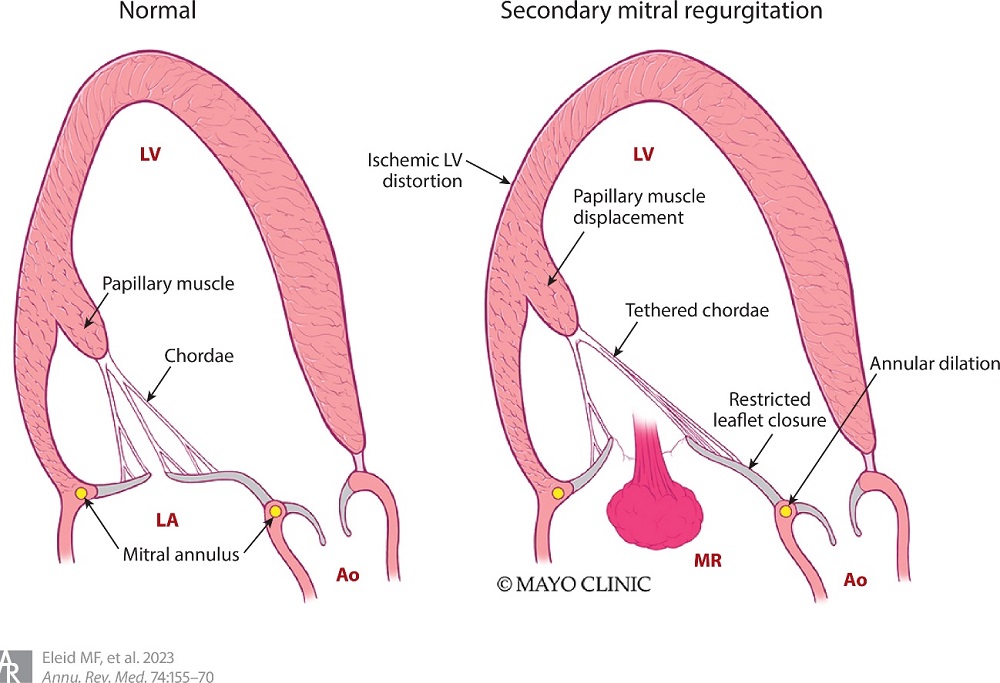
Figura 1. La fisiopatología y los mecanismos de la insuficiencia mitral secundaria incluyen dilatación del ventrículo izquierdo que produce desplazamiento del músculo papilar, anclaje de las cuerdas y cierre restringido de las valvas, así como agrandamiento de la aurícula izquierda y del anillo mitral. Abreviaturas: Ao, aorta; LA, aurícula izquierda; VI, ventrículo izquierdo; RM: insuficiencia de la válvula mitral.
En un extremo del espectro está la IMS con dilatación del VI que conduce a una distorsión global de la función del aparato de la válvula mitral y, en particular, a la dilatación anular. En esta situación, la regurgitación mitral es esencialmente un espectador y el objetivo principal del tratamiento es abordar la disfunción del VI y reducir su tamaño. Por el contrario, los procesos patológicos que afectan el miocardio ventricular pueden involucrar de manera desproporcionada a segmentos que sostienen el aparato de la válvula mitral al causar inmovilización de las valvas y el posterior engrosamiento y disfunción.
Desde el punto de vista terapéutico, hay varias cuestiones que abordar. Dado que la disfunción del VI (tanto global como regional) es un componente integral de la IMS, debe abordarse mediante enfoques farmacológicos determinados por las guías y tal vez con terapia de resincronización cardíaca en pacientes altamente seleccionados.
En pacientes con enfermedad de las arterias coronarias, la revascularización sola ha tenido un efecto inconsistente sobre la gravedad de la IM. El problema en pacientes con IMS sometidos a injerto de derivación de arteria coronaria (CABG) tiene más matices; no se ha resuelto por completo si se debe realizar CABG sola o CABG con reparación o reemplazo de la válvula mitral, particularmente en pacientes sin síntomas de insuficiencia cardíaca.
Para los pacientes sometidos a CABG en quienes hay IMS presente pero no se considera la causa de los síntomas, las opciones incluyen CABG sola, CABG más reparación o preferiblemente reemplazo de la válvula mitral, o CABG sola seguida de una estrecha observación con la opción de un procedimiento percutáneo.
En pacientes con IMS sintomática, es importante considerar si los síntomas son secundarios a la congestión (es decir, disnea) o tal vez secundarios a un bajo gasto cardíaco (fatiga) como consecuencia de la gravedad de la disfunción, remodelación y cicatrización del VI, y si el grado de IM es proporcional o desproporcionado al grado de
dilatación del VI (figura 2). Lo que es seguro es que el tratamiento percutáneo y quirúrgico de la IMS está evolucionando y actualmente es el foco de un arsenal tecnológico en rápida expansión.
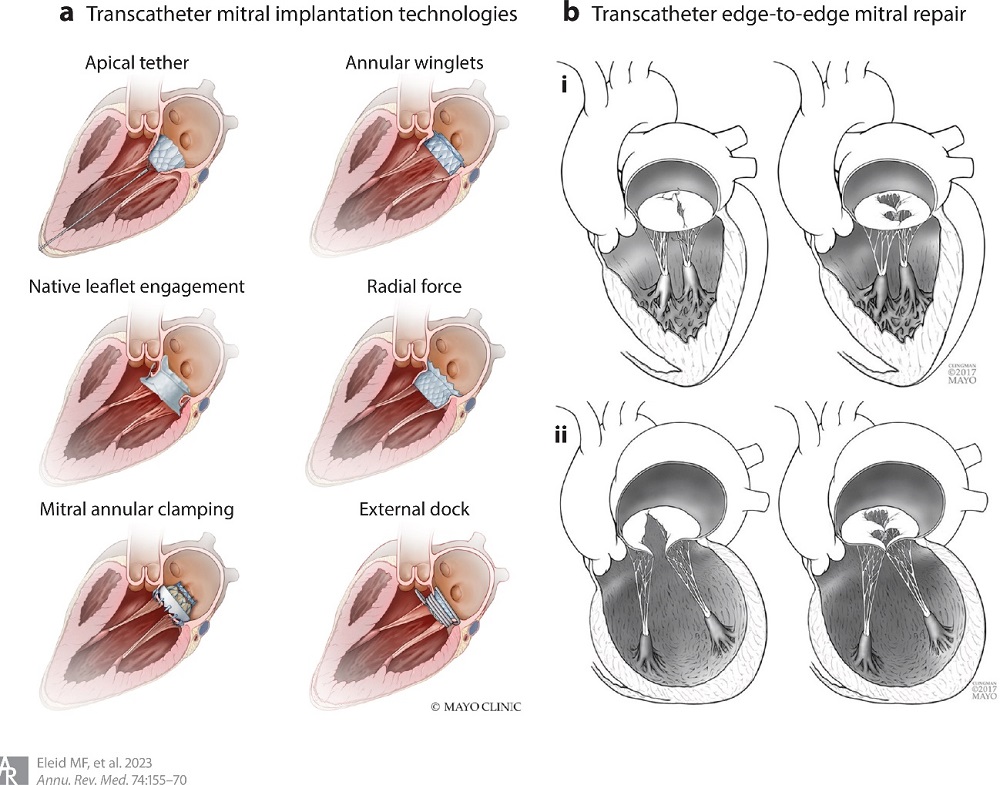
Figura 2. (a) Dispositivos de implantación percutánea de válvula mitral y sus respectivos mecanismos de anclaje. (b) Reparación transcatéter de borde a borde de la válvula mitral en primaria (i) y secundaria (ii) regurgitación mitral.
La asociación etiológica de FA/aleteo con regurgitación mitral no está en discusión. Sin embargo, lo que no sabemos es qué proporción de pacientes con FA/aleteo incidente y sin valvulopatía cardiaca preexistente en el momento del diagnóstico desarrollarán alteraciones valvulares significativas. Esta cuestión es objeto de estudios en curso, que deberían ayudar a aclarar la magnitud del problema.
| Enfoques de intervención para la enfermedad de la válvula mitral |
La insuficiencia mitral se divide en etiologías primarias y secundarias, que son muy importantes para decidir el tratamiento óptimo.
La valvulopatía mitral primaria incluye etiologías degenerativas como la deficiencia fibroelástica y el prolapso de la válvula mitral, que se encuentran con mayor frecuencia en países de ingresos altos, mientras que la valvulopatía mitral reumática es más común en los países de ingresos bajos y medianos. La endocarditis y la valvulopatía mitral calcificada son otras causas importantes de valvulopatía mitral primaria.
La reparación quirúrgica de la válvula mitral es la intervención de elección para pacientes con IM primaria grave que tienen una anatomía adecuada de la válvula mitral. Sin embargo, muchos pacientes carecen de una anatomía adecuada para la reparación o tienen un mayor riesgo de mortalidad por cirugía cardíaca debido a la edad, comorbilidades o impedimentos técnicos. Para estos pacientes, se está utilizando un número cada vez mayor de terapias transcatéter para abordar una amplia gama de enfermedades de la válvula mitral.
El implante transcatéter de válvula mitral es una estrategia de tratamiento novedosa y mínimamente invasiva para pacientes con valvulopatía mitral grave con alto riesgo de cirugía, así como para pacientes con estenosis mitral calcificada debido a la calcificación del anillo mitral. La implantación transeptal de válvulas transcatéter con balón expandible para pacientes con bioprótesis mitrales degeneradas después del refinamiento inicial del procedimiento se ha convertido en un procedimiento seguro y eficaz aprobado por la Administración de Medicamentos y Alimentos de los EE. UU. (FDA).
| Estenosis aórtica: subconjuntos hemodinámicos y nuevas indicaciones terapéuticas |
Implante transcatéter de válvula aórtica
Desde el procedimiento humano inicial hace 20 años, el implante transcatéter de válvula aórtica (TAVI) ha experimentado un desarrollo rico y riguroso a través de la colaboración interdisciplinaria y ensayos clínicos aleatorios hasta convertirse en una terapia común y altamente efectiva. Los estudios iniciales de TAVI en pacientes con riesgo alto o prohibitivo de cirugía establecieron la viabilidad del procedimiento, pero identificaron áreas de mejora, incluida la fuga paravalvular (PVL) y el riesgo de complicaciones vasculares.
Estas complicaciones ahora son poco comunes con TAVI gracias a las mejoras en la tecnología del dispositivo, la técnica de procedimiento, la planificación basada en TC y la selección de pacientes. TAVI es ahora una terapia de primera línea para pacientes con EA con riesgo intermedio o mayor de reemplazo quirúrgico de la válvula aórtica
Actualmente se recomienda TAVI como indicación de clase I en las recientes directrices sobre valvulopatías cardíacas de la Asociación Estadounidense del Corazón y el Colegio Americano de Cardiología para pacientes con EA que tienen un riesgo bajo de reemplazo quirúrgico de la válvula aórtica y son candidatos adecuados para una prótesis biológica con una esperanza de vida de 20 años. años o menos
Estenosis aórtica moderada
Datos recientes en la práctica contemporánea sugieren un pronóstico desfavorable en pacientes con EA moderada; algunos datos sugieren una mortalidad igualmente alta asociada con la EA moderada y grave cuando no se trata, pero no está claro si el aumento de la mortalidad estaba relacionado con comorbilidades.
El incremento de la mortalidad se ha asociado con una reducción de la FEVI (<50%), disfunción diastólica, insuficiencia cardíaca clínica, tensión global anormal del VI y elevación del péptido natriurético de tipo b N-terminal pro. Se están llevando a cabo ensayos clínicos que examinan el TAVI versus el tratamiento médico dirigido por guías en pacientes con EA moderada sintomática.
Estenosis aórtica de bajo gradiente
Los determinantes básicos del gradiente medio a través de la válvula aórtica son el área y el flujo directo. Una pequeña área de la válvula aórtica (≤1 cm2), asociado con un gradiente bajo (<40 mm Hg) y velocidad máxima (<4 m/seg), define la estenosis aórtica de bajo gradiente (LGAS). La LGAS generalmente ocurre como resultado de un flujo directo bajo, suponiendo que no haya errores en las mediciones, o una poscarga transvalvular alta (es decir, hipertensión sistémica). Cualquier condición que resulte en un flujo directo bajo puede resultar en LGAS. El tratamiento de la hipertensión sistémica en LGAS se asocia con una reducción de las presiones de llenado del VI y un aumento del flujo directo, y se recomienda como un paso importante en el tratamiento.
Válvula aórtica bicúspide
La enfermedad VAB es la cardiopatía congénita más común y afecta al 1-2% de la población general. Los determinantes genéticos de la enfermedad VAB también contribuyen a la aortopatía, presente en el 50% de los pacientes con enfermedad VAB y caracterizada por una integridad estructural y elasticidad reducidas de la pared aórtica.
La dinámica anormal del flujo a través de una VAB, especialmente cuando se asocia con estenosis o regurgitación progresiva, también contribuye a la dilatación de la aorta. Los fenotipos más comunes son la fusión de las cúspides coronarias derecha e izquierda, seguida de la fusión de las cúspides coronarias derecha y no coronaria.
| Insuficiencia valvular tricúspidea |
Momento de la intervención
Las guías actuales recomiendan la intervención de la válvula tricúspide en la insuficiencia tricúspidea (IT) primaria cuando hay síntomas o cuando hay al menos una dilatación progresiva del ventrículo derecho (VD) o disfunción sistólica, o cuando hay una IT significativa o una dilatación del anillo tricúspide cuando se somete a una cirugía a corazón abierto por una enfermedad cardíaca del lado izquierdo.
La IT sigue estando muy poco tratada, y la reciente tendencia ligeramente ascendente en la cirugía de la válvula tricúspide para la IT, especialmente la reparación, también se ha asociado con una mayor edad del paciente y comorbilidades en el momento de la cirugía. Medidas cuantitativas más precisas del tamaño del VD y la función sistólica (por ejemplo, ecocardiografía 3D o resonancia magnética cardíaca) e identificación de factores desencadenantes más tempranos de la cirugía de la válvula tricúspide para se están investigando activamente para mejorar los resultados.
Abordajes intervencionistas tricuspídeo transcatéter
Sólo el 10% de los pacientes con IT sintomática grave se someten a tratamiento quirúrgico, mientras que la mayoría se trata únicamente con tratamiento diurético. Dado el impacto adverso de la IT grave tanto en la calidad de vida como en la supervivencia, y el grado extremo de IT observado en una gran proporción de pacientes, existe una gran necesidad de terapias transcatéter mínimamente invasivas.
Se están estudiando numerosas terapias transcatéter, incluida la reparación de valvas de borde a borde con dispositivos, que han demostrado una seguridad y eficacia favorables para reducir la gravedad de la IT en dos o más grados en la mayoría de los pacientes. Las preguntas importantes que se abordarán en estudios futuros incluyen el momento óptimo de la intervención, la combinación ideal de los diversos dispositivos con una anatomía específica y el beneficio y la durabilidad a largo plazo de estos tratamientos.
| Fuga paravalvular: alcance del problema y manejo intervencionista |
La fuga paravalvular (PVL) es una afección que compromete a las válvulas protésicas y se caracteriza por la regurgitación de sangre alrededor de la prótesis.
En las válvulas protésicas quirúrgicas, la PVL puede deberse a la friabilidad del tejido en afecciones como la endocarditis y el uso de esteroides, o a la calcificación anular. La PVL afecta del 2 al 10 % de las prótesis valvulares aórticas y del 7 al 17 % de las prótesis valvulares mitrales. En TAVI, las tasas de PVL han disminuido drásticamente en los últimos 10 años debido a las mejoras en la tecnología de los dispositivos y las técnicas de dimensionamiento basadas en TC.
La PVL moderada o grave puede provocar síntomas de insuficiencia cardíaca, mientras que cualquier grado de PVL puede provocar anemia hemolítica debido al daño mecánico de los glóbulos rojos a través de fuerzas de cizallamiento. Las pautas de valvulopatías cardíacas de la AHA/ACC recomiendan el cierre percutáneo de la PVL para pacientes que tienen síntomas atribuibles, una anatomía adecuada y un alto riesgo de cirugía cardíaca.
| Direcciones futuras |
A pesar de los extraordinarios avances en el tratamiento de las valvulopatías cardíacas, persisten una gran cantidad de preguntas y lagunas en el tratamiento.
Los ensayos clínicos en curso proporcionarán evidencia importante para informar las preguntas sobre (a) intervención más temprana para la EA moderada y la EA grave asintomática, (b) implante transcatéter de válvula mitral en pacientes con insuficiencia mitral así como en aquellos con enfermedades calcificadas de la válvula mitral, (c) estrategias de anticoagulación en valvulopatías cardíacas, y (d) intervención transcatéter en pacientes con IT grave.
Aún se necesitan ensayos en fase inicial de nuevos dispositivos de reparación y reemplazo valvular transcatéter para probar la seguridad y eficacia, con el fin de abordar la creciente población de pacientes con valvulopatía grave. También se necesitan estudios futuros para comprender mejor la fisiopatología de la valvulopatía calcificada y explorar la viabilidad de la ingeniería de tejidos en el desarrollo de nuevas válvulas cardíacas protésicas, el papel de la inteligencia artificial en la detección y el momento oportuno del tratamiento de la valvulopatía.
Traducción, resumen y comentario objetivo: Dr. Esteban Crosio