|
Resumo A acalasia é uma doença rara da mobilidade esofágica caracterizada por disfagia. Frequentemente, os pacientes também apresentam dor no peito, regurgitação e perda de peso. A esofagografia com bário mostra dilatação esofágica com estreitamento da junção gastroesofágica. A manometria mostra alteração ou ausência de peristaltismo, bem como comprometimento do relaxamento do esfíncter esofágico inferior (EEI). A manometria de alta resolução permite um diagnóstico mais preciso da acalasia, seus subtipos e a diferenciação de outros distúrbios motores do esôfago. Os possíveis tratamentos incluem alguns medicamentos, injeção endoscópica de toxina botulínica, dilatação do esôfago por balão, cirurgia (miotomia de Heller laparoscópica) e um novo procedimento de miotomia de Heller menos invasivo com cirurgia transluminal através dos orifícios naturais (NOTES) chamada miotomia endoscópica peroral (POEM). Esta intervenção é comparável à cirurgia tradicional em termos de sucesso clínico e resultados radiológicos e manométricos. |
► Introdução
A acalasia é um distúrbio da mobilidade esofágica caracterizado pela ausência de peristaltismo esofágico e relaxamento prejudicado do esfíncter esofágico inferior (LES). Essas anormalidades são produzidas pela alteração da inervação inibitória do músculo liso esofágico e do LES.1 A acalasia pode ser autoimune, secundária a infecção viral ou neurodegenerativa.1
A acalasia secundária ou pseudoacalasia é secundária a um tumor maligno ou a outras causas, como doença de Chagas ou cirurgia bariátrica. A acalasia é diagnosticada pela combinação de esofagografia e manometria esofágica. A doença pode ser tratada com eficácia na maioria dos pacientes por dilatação pneumática, esofagomiotomia de Heller e, mais recentemente, miotomia endoscópica peroral (POEM).2
► Epidemiologia
A epidemiologia da acalasia não é muito estudada. A prevalência na Europa é ao redor de 10 casos por 100.000 habitantes, com uma incidência de um novo caso pode 100.000 habitantes por ano.3 A maior incidência está entre os 30 e 60 anos e não há diferença segundo o sexo.
Embora a incidência seja baixa, a natureza crônica da acalasia afeta a qualidade de vida relacionada à saúde, a produtividade no trabalho e o estado funcional.4 De acordo com estudos demográficos longitudinais, a doença não afeta significativamente a expectativa de vida.1
► Fisiopatologia
Na acalasia, a inervação inibitória do músculo liso esofágico e do LES é afetada.5-8 Um processo inflamatório produz degeneração das células ganglionares do plexo mioentérico do corpo esofágico e do LES, perdendo assim os neurotransmissores inibitórios óxido nítrico e vasoativo polipeptídeo intestinal. A reação inflamatória está associada à infiltração de células T, levando à destruição lenta das células ganglionares.8
A causa subjacente é desconhecida, mas pode ser autoimune, secundária à infecção viral ou neurodegenerativa. Também pode ser uma manifestação da doença de Chagas, causada pela infecção pelo Trypanosoma cruzi e caracterizada pela destruição geral do plexo mioentérico.9 Há uma predisposição genética quando a acalasia está associada a síndromes como Aligrove ou Down.10,11
► Quadro clínico
Deve-se suspeitar de acalasia em pacientes com disfagia com regurgitação que não respondem aos inibidores da bomba de prótons.
A acalasia idiopática pode ocorrer em qualquer idade, desde a infância até a velhice. Seu curso é lento e quando o paciente consulta os sintomas já estão presentes há vários anos.1
A disfagia é o principal sintoma da acalasia, presente em 98% dos casos12; impede o transporte de sólidos e líquidos e vai piorando lentamente com o tempo até se tornar um problema constante.
Disfagia e sitofobia (medo de comer) podem levar à perda de peso, presentes em mais da metade dos pacientes.12
A regurgitação de alimentos não digeridos que se acumulam no esôfago dilatado é observada em 78% dos pacientes.1 Ocorre com maior frequência à noite, pois não há efeito da gravidade em decúbito. A regurgitação pode levar à aspiração que se manifesta como tosse noturna, pneumonia por aspiração e até mesmo abscesso pulmonar.
A dor torácica pode estar presente (cerca de 42% dos pacientes), mas raramente é severa.5-12 Um desconforto em queimação na área epigástrica pode ser secundário à esofagite de estase, úlceras induzidas por medicamentos ou esofagite por cândida.6 Na acalasia não tratada , regurgitação e disfagia podem levar ao diagnóstico de doença do refluxo gastroesofágico (DRGE) e à indicação de inibidores da bomba de prótons (IBP) .5,13 Em geral, a acalasia não tratada não mostra azia verdadeira,5 mas pode ser observada após o tratamento com dilatação pneumática, esofagomiotomia de Heller ou POEM.5
► Alterações associadas
A exposição ao ácido do esôfago distal foi documentada em 2 a 20% dos pacientes com acalasia não tratada.13,14 Em pacientes não tratados, os traçados de pH de 24 horas podem mostrar episódios de refluxo ou episódios prolongados de exposição ao ácido com dificuldade em remover o ácido.15,16
Pacientes com acalasia podem sofrer alterações inflamatórias no esôfago distal por três mecanismos: infecção, estase e lesão cáustica.1
Acredita-se que os divertículos epifrênicos representem divertículos pulsados, causados pelo aumento da pressão esofágica intraluminal. Eles não são específicos da acalasia. Dois terços dos pacientes com divertículos epifrênicos têm distúrbios manométricos, como espasmo esofágico difuso ou acalasia.5
Pacientes com acalasia de longa data podem progredir para um esôfago marcadamente dilatado (megaesôfago). A miotomia pode ser realizada, mas a melhor opção pode ser esofagectomia (aberta, toracoscópica, minimamente invasiva) e interposição do cólon, estômago ou jejuno.17
► Câncer
Pacientes com acalasia de longa data apresentam risco aumentado de carcinoma de esôfago escamoso (3,5% dos pacientes).2 O tempo médio desde o início dos sintomas de acalasia até a detecção do câncer é de 25 anos.19-21 Foi sugerido que isso ocorre principalmente na acalasia não tratada e é causada por estase esofágica crônica e inflamação.19 Dilatação esofágica maciça, acalasia de longo prazo e tabagismo são fatores predisponentes.23
Um estudo de 331 pacientes submetidos à dilatação pneumática observou 28 novos casos de esôfago de Barrett e dois novos casos de adenocarcinoma de Barrett durante um seguimento médio de 8,9 anos.24
Os gastroenterologistas costumam realizar vigilância regular, embora não haja dados para apoiar a endoscopia de rotina, que é deixada ao critério do médico. A Sociedade Americana de Endoscopia Gastrointestinal (ASGE) não exige vigilância do câncer na acalasia, mas considera o monitoramento “razoável” de 15 anos após o diagnóstico inicial.
► Aclasia secundária
Acalasia secundária é o aparecimento de achados clínicos, radiográficos e manométricos de acalasia causados por uma doença subjacente. A acalasia secundária pode ocorrer com câncer, doença de Chagas e pseudo-obstrução intestinal, bem como após a cirurgia. A acalasia secundária a tumores malignos, também chamados de pseudoacalasia, é responsável por apenas 4% dos pacientes com dados manométricos de acalasia1, e 75% dos casos são adenocarcinoma da cárdia26.
Essa síndrome também pode ser causada por formas não contíguas de câncer, incluindo linfoma e tumores malignos do pulmão, pâncreas, próstata e fígado. Três características são sugestivas de câncer como causa de acalasia: duração da disfagia <1 ano, perda de peso significativa (> 6,8 kg) e idade> 55 anos.22-27
O diagnóstico pode não ser aparente na esofagografia e na endoscopia, e a tomografia computadorizada toracoabdominal e a ultrassonografia endoscópica podem ser necessárias. O peristaltismo também pode estar ausente no esôfago médio e distal na esclerodermia, mas é preservado no músculo estriado do terço superior do esôfago, e a pressão do músculo liso do EEI é geralmente baixa.7
A acalasia pode ocorrer após a cirurgia.28 A disfagia grave ocorre após a vagotomia cirúrgica em alguns pacientes.29 Também pode haver uma síndrome semelhante à acalasia após uma fundoplicatura excessivamente rígida na junção gastroesofágica (GEJ) .30
► Diagnóstico
A avaliação diagnóstica em pacientes com disfagia geralmente começa com esofagografia para descartar uma lesão anatômica do esôfago, como estenose ou câncer. A acalasia pode ser detectada na maioria dos pacientes pela radiologia,27 onde o esôfago se mostra dilatado e ocasionalmente com excesso de secreções e com alimentos.32
• Manometria esofágica
É o padrão ouro para o diagnóstico de acalasia. Os dois achados manométricos clássicos no diagnóstico de acalasia são aperistaltismo do corpo esofágico e relaxamento insuficiente do EEI durante a deglutição. As contrações peristálticas geralmente não são vistas no corpo esofágico.5-32 As contrações esofágicas são geralmente de baixa amplitude e simultâneas em todo o esôfago.32 Em pacientes com acalasia, o relaxamento do EEI está ausente ou incompleto.5-32 Pressão residual entre o esôfago e o estômago produz obstrução funcional, que por sua vez leva à dilatação e estase do esôfago. A pressão basal do EEI está aumentada em cerca de dois terços dos pacientes.32
• Radioscopia
Na acalasia inicial, a radioscopia pode detectar a quebra da contração esofágica peristáltica normal em múltiplas contrações terciárias simultâneas do corpo esofágico e falha da onda primária em limpar o esôfago. Classicamente, o peristaltismo está ausente em todo o corpo esofágico.32 O esôfago distal é geralmente reduzido a um estreitamento característico de "bico de pássaro". Isso representa a borda superior do LES que não pode relaxar normalmente. O esôfago não esvazia completamente o bário introduzido. Esses dados devem levar à endoscopia e manometria.
• Videoesofagografia
Estudos sugerem que a videoesofagografia tem boa sensibilidade (58%-95%) em relação à esofagomanometria para detectar dilatação esofágica, estreitamento do GEJ e ausência de peristaltismo.33-35 As recomendações da American Gastrointestinal Association (AGA) aconselham fortemente a avaliação endoscópica do GEJ e da cárdia de todos os pacientes com acalasia. O exame radiológico também avalia objetivamente o esvaziamento esofágico. Um esofagrama de bário cronometrado ajuda a avaliar a gravidade da acalasia e também a estimar o sucesso do tratamento.36-39

• Endoscopia
A endoscopia é usada em pacientes com acalasia para descartar outras doenças e diagnosticar complicações. Na acalasia idiopática, a mucosa é normal e há resistência leve a moderada à passagem do endoscópio pelo GEJ. A resistência severa pode sugerir um tumor infiltrante dentro ou ao redor do GEJ.40 Saliva, fluido e partículas de alimentos não digeridos podem ser vistos no esôfago e, na ausência de estreitamento da mucosa ou tumor, sugere acalasia.2 À medida que a doença progride, a dilatação e a tortuosidade do lúmen tornam o diagnóstico mais óbvio.
• Manometria esofágica de alta resolução
A manometria esofágica de alta resolução (MAR) é um avanço relativamente recente.41 Ela detecta o encurtamento esofágico, provavelmente devido a contraturas musculares longitudinais. Esse encurtamento pode produzir movimento cefálico da zona de alta pressão (LES), que aparece como relaxamento apropriado do LES na manometria comum, mas não na MAR.39,41 A sensibilidade desse método é de 97%.35
Além disso, com MAR, o LES mostra um padrão de obstrução ao fluxo do GEJ com aumento da pressão residual integrada> 15 mm Hg em pacientes com acalasia e isso fornece uma medição mais objetiva do que a pressão de relaxamento do LES usado na manometria tradicional.41 Este valor de pressão residual integrado foi escolhido para maximizar a sensibilidade e especificidade para detectar acalasia.
O MAR também permite a subclassificação da acalasia com base nas características de contratilidade do corpo esofágico. Três tipos de acalasia foram definidos com base nos padrões de pressurização esofágica não peristáltica que acompanham o aumento da pressão residual integrada.42,43
- Tipo I, com contrações insuficientes e ausência de pressurização esofágica com a deglutição.
- Tipo II, com pressurização panesofágica com deglutição
- Tipo III, com contrações espásticas ou prematuras
Vários estudos mostram que a acalasia do tipo II, que é a mais comum, parece ter a resposta terapêutica mais favorável, e o tipo III, a menos favorável.2-43
De acordo com as recomendações da AGA, "os testes de mobilidade esofágica, a esofagogastroduodenoscopia (EGD) e o esofagograma baritado têm funções diagnósticas complementares". EGD é essencial para descartar pseudoacalasia; os outros dois estudos têm funções confirmatórias.
► Tratamento
Os tratamentos mais eficazes são dilatação por balão pneumático e miotomia cirúrgica
O tratamento com relaxantes musculares é ineficaz na acalasia. Outras opções terapêuticas mais duráveis são enfraquecimento ou ablação do LES, que pode ser endoscópica (toxina botulínica, dilatação por balão), cirúrgica (laparoscópica, toracoscópica, miotomia) e, mais recentemente, cirurgia endoscópica transluminal através de orifícios naturais (NOTES) e POEM. Os tratamentos mais eficazes são a dilatação por balão e a miotomia cirúrgica. O POEM é realizado endoscopicamente e, portanto, representa um refinamento da miotomia cirúrgica.
• Tratamento farmacológico
O tratamento farmacológico da acalasia é feito principalmente com nitratos e bloqueadores dos canais de cálcio. Esses medicamentos reduzem a pressão do LES e aliviam a disfagia, com pouco ou nenhum efeito no relaxamento do LES ou na peristalse esofágica.5-45 Tanto a forma sublingual quanto a oral têm efeitos colaterais proibitivos, incluindo dor de cabeça e tontura.44 Os bloqueadores dos canais de cálcio têm efeito máximo 20- 45 minutos após a ingestão, com uma duração de efeito de 30 - 120 minutos. O efeito máximo dos nitratos é de três a 27 minutos após sua ingestão, com uma duração de efeito de 30 a 90 minutos.
Um estudo observacional relatou que a maioria dos pacientes tratados com nifedipina apresentou melhora dos sintomas que persistiram no acompanhamento de um ano.45 Outros medicamentos, como loperamida, cimetrópio e sildenafil, diminuem a pressão do EEI, mas não aliviam a disfagia em pacientes com acalasia.46-48
• Injeção endoscópica da toxina botulínica (ITBE)
A toxina botulínica (botox) é um potente inibidor da liberação de acetilcolina e sua injeção no LES deve mitigar a estimulação colinérgica e diminuir a pressão do LES. Em uma série de validação inicial, 31 pacientes com acalasia receberam injeções de botox. ITBE foi eficaz (diminuiu a pontuação de Eckardt para 3 ou menos) em 70% dos pacientes em 18 meses, embora 40% necessitassem de mais de uma injeção.49 A literatura médica não é uniforme com relação à dose (25-100 U), técnica e programação.
Um estudo prospectivo randomizado de 118 pacientes que receberam uma das três doses (50, 100, 200 unidades) e um dos dois planos de botox (uma injeção ou reinjeção em 30 dias), indicou que 68% dos pacientes que receberam duas doses de 100 U cada um com um intervalo de um mês ainda teve uma resposta em dois anos.50 Uma meta-análise de nove estudos de caso-controle e coorte prospectivos indicou uma resposta de 79% em um mês com uma diminuição no mesmo em três, seis e 12 meses (70%, 53%, 41%, respectivamente).51 Pacientes mais velhos e aqueles com acalasia vigorosa tiveram uma melhor resposta ao tratamento.52 A facilidade de administração do ITB e os poucos efeitos adversos tornam este tratamento atraente, mas devido a duração limitada de sua eficácia, o tratamento é mais empregado para pacientes frágeis e idosos.
• Dilatação pneumática
A dilatação pneumática é um procedimento fluoroscópico realizado com um balão cheio de ar de alto calibre para romper as fibras musculares do LES e é um tratamento estabelecido e bem validado para a acalasia. Antes do advento do MHL e do ITBE, a dilatação pneumática foi a primeira intervenção realizada para evitar a cirurgia aberta para acalasia. Quinze estudos retrospectivos com mais de 2.000 pacientes e seguimento médio de até cinco anos mostraram resposta sintomática em 71% dos pacientes, com 3% das perfurações.55 Atualmente, a maioria das dilatações é realizada com o balão dilatador Rigiflex.
A técnica é barata e eficaz, embora sua durabilidade seja uma preocupação. Em uma extensa revisão de 20 estudos com 2.497 pacientes no total, as estimativas das articulações após uma única dilatação mostraram 60%, 59%, 55% e 25% dos pacientes em remissão sintomática em um, dois, três e cinco anos, respectivamente.56 Em quatro estudos nos quais os pacientes tiveram duas ou mais dilatações na sessão inicial, 92%, 84%, 78% e 64% estavam em remissão nesses momentos.
A taxa de perfuração foi de 4% neste grupo e 2% nos pacientes do grupo de dilatação única. Vários estudos avaliaram o efeito de dilatações repetidas, com um balão maior a cada duas a três semanas até que a remissão fosse alcançada ou até que a pressão de repouso do EEI fosse <15 mm. A taxa de remissão inicial foi de 91%, com taxas de remissão de 5 e 10 anos de 97% e 93%, enquanto foi de 67% e 50%, respectivamente, quando uma única dilatação foi realizada.57
As complicações dessa técnica são raras. A perfuração ocorre em cerca de 2% dos procedimentos e está associada à primeira dilatação, com dificuldade de manter o balão na posição correta e com balão maior que 30 mm.67,68

• Miotomía de Heller
Ernest Heller realizou a primeira miotomia cirúrgica para acalasia com sucesso em 1913.69 Em suas diversas modalidades, a miotomia cirúrgica é uma excelente opção e, até a criação do POEM, o padrão ouro por sua confiabilidade e durabilidade. Atualmente, é realizada por laparoscopia (MHL) e recentemente foi dada ênfase à extensão da miotomia 2-3 cm no estômago proximal para reduzir ainda mais a pressão do LES (idealmente <10 mm Hg) e a tendência à disfagia.70 Aumento da miotomia estendida o risco de DRGE e o consenso atual é adicionar uma fundoplicatura parcial para reduzir esse risco.71
Meta-análise de mais de 3.000 pacientes submetidos a MHL encontrou alívio excelente (diminuição na pontuação de Eckardt para ≤3) em 89,3% dos pacientes, com um acompanhamento médio de até 35 meses.51 LES muito altos são candidatos especialmente adequados para MHL. A eficácia da miotomia diminui com o tempo.
Em uma série, a resposta medida pelo escore de Eckardt diminuiu de 89% em seis meses para 57% em seis anos.72 Entre as complicações estão a perfuração esofágica (7-15%)67 e a mais comum é a DRGE (10-40 %). As fundoplicaturas parciais de Dor ou Toupet podem se soltar com o tempo, e os pacientes geralmente requerem inibidores da bomba de prótons.73
• Análise comparativa
≈ Dilatação pneumática vs ITBE: O consenso geral é que a dilatação pneumática é mais eficaz do que ABI em pacientes com acalasia, especialmente ao longo do tempo.74-78 Isso foi confirmado em uma metanálise de sete estudos em 2014, que não encontrou diferenças significativas na pós -tratamento LES pressões ou pontuações clínicas em um mês, mas diferenças notáveis em seis meses em favor da dilatação pneumática, uma diferença ainda mais notável em um ano (P <0,001).79
≈ MHL vs ITBE: Em um estudo controlado randomizado de alta qualidade (40 pacientes em cada grupo), a melhora sintomática foi comparável a seis meses, mas uma proporção maior de pacientes submetidos a MHL eram assintomáticos em dois anos (88% v 34%; P <0,05).80
≈ Dilatação pneumática vs miotomia cirúrgica: Em quatro estudos controlados randomizados 16-84, a dilatação pneumática progressiva teve maior probabilidade de manter os pacientes livres de disfagia. Csendes observou que 65% dos pacientes com dilatação pneumática tiveram uma boa resposta em 58 meses, enquanto 95% dos pacientes com MHL em 62 meses tiveram uma resposta excelente.85. No estudo de Boeckxstaens, o sucesso terapêutico da dilatação pneumática foi de 90% em um ano e 86% em dois anos, não significativamente diferente daquele de pacientes com MHL com fundoplicatura Dor. O grupo com dilatação pneumática teve complicações significativas.84
≈ Dilatação pneumática vs MHL: Uma metanálise publicada em 2013 avaliou 161 estudos e encontrou apenas três estudos controlados randomizados de pacientes com acalasia diagnosticada recentemente que foram randomizados em dois grupos: dilatação pneumática gradual ou não gradual e MHL. A resposta de um ano foi significativamente melhor para MHL do que para dilatação pneumática (86% vs. 76%). Um grande estudo comparativo encontrou respostas semelhantes em seis meses, mas uma resposta significativamente melhor em seis anos para aqueles que se submeteram a MHL (57% vs. 44%). Pessoas com acalasia costumam receber vários tratamentos durante a vida. MHL é geralmente realizado se a dilatação pneumática falhar e vice-versa.
• Outros tratamentos
Outros tratamentos que não são amplamente aceitos incluem estimulação elétrica nervosa transcutânea, stents e injeção de etanolamina no LES.91-93
► POEM
O POEM é um desdobramento bem-sucedido da pesquisa da técnica do túnel submucoso para permitir o acesso endoscópico transluminal "sem cicatrizes" ao mediastino através da parede esofágica ao realizar procedimentos tradicionalmente feitos através de incisões cutâneas (como mediastinoscopia e biópsia de linfonodo) .98,99
Haruhiro Inoue realizou a primeira miotomia moderna em humanos no Japão em 2008, usando a técnica do túnel submucoso.101 O Natural Orifice Translumenal Endoscopic Surgery (NOSCAR) patrocinou uma pesquisa internacional de centros pioneiros conduzindo POEM no início de 2012. Dos 20 centros, 16 participaram de uma pesquisa detalhada que cobriu todos os seus aspectos.103 Com base nos excelentes resultados relatados por esses centros pioneiros, o emprego no POEM continuou a crescer rapidamente em todo o mundo. Em 2015, o relatório NOSCAR POEM foi publicado no preservation and incorporation of valuable endoscopic innovations (ASGE PIVI).104 105
Publicações atuais relatam que mais de 2.000 procedimentos já foram realizados em todo o mundo
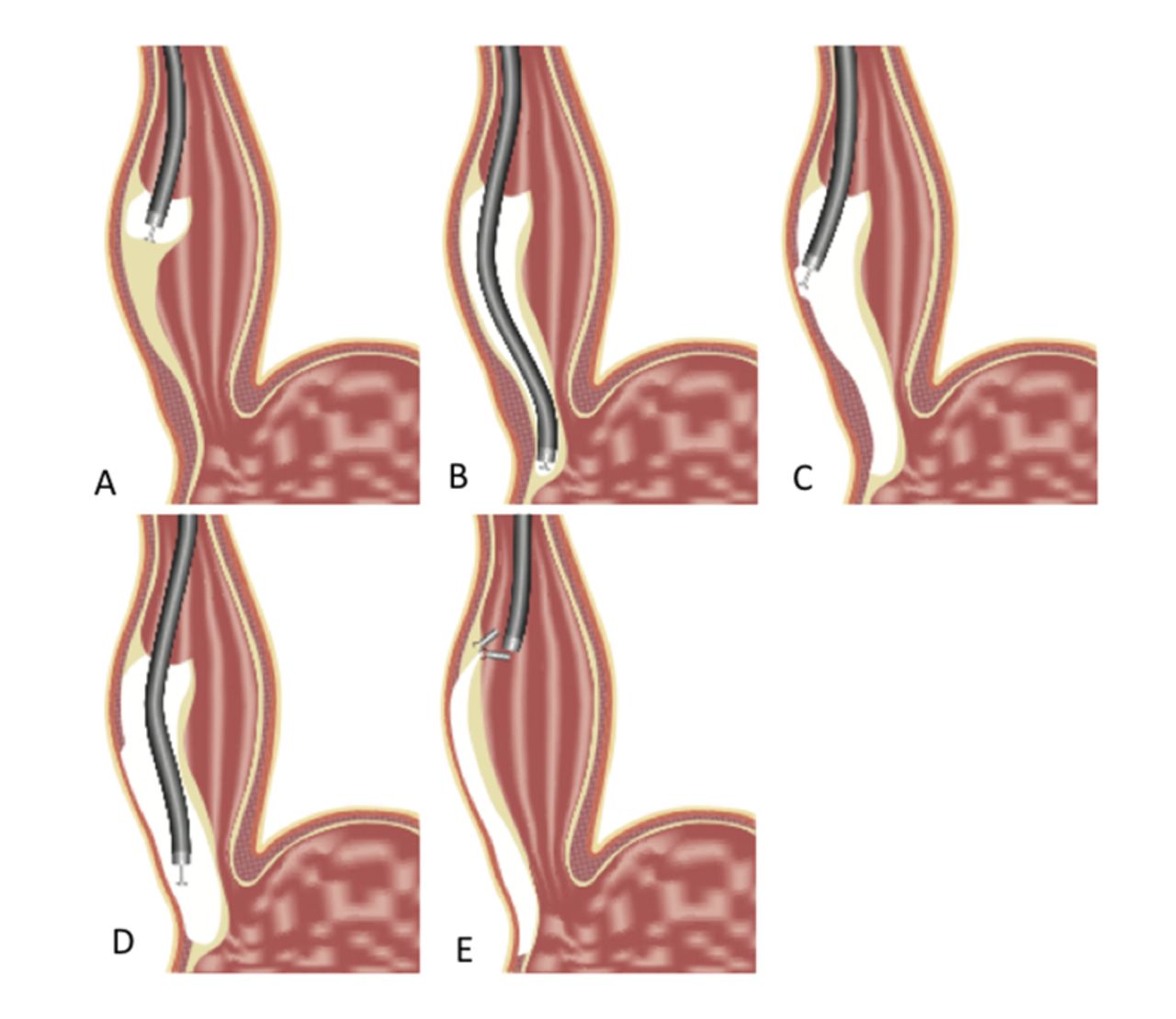
♦ Técnica
O endoscópio flexível é inserido pela boca no esôfago. Com um pequeno bisturi eletrocirúrgico inserido através do endoscópio, é feita uma pequena incisão da mucosa na parte média do esôfago, permitindo que o endoscópio seja inserido no espaço submucoso entre a mucosa e a muscular própria, formada por tecido conjuntivo frouxo.101 O espaço submucoso (geralmente apenas 1-2 mm de espessura) é expandido para cerca de 15mm por injeções repetidas de solução fisiológica para entrar no endoscópio, que tem um diâmetro de 10mm.
Com o avanço gradual do endoscópio e a dissecção da submucosa com o bisturi eletrocirúrgico, é criado um túnel na submucosa que se estende do esôfago médio até a cárdia gástrica. Em seguida, com o endoscópio localizado neste túnel e iniciando alguns centímetros distais à incisão da mucosa, o bisturi elétrico é utilizado para cortar o músculo do esôfago e realizar a miotomia de Heller com abordagem endoscópica “sem cicatrizes” através de orifício natural.
Isso contrasta com a abordagem laparoscópica transcutânea, que requer cinco incisões cirúrgicas e uma dissecção abdominal extensa para atingir o esôfago. Com essa técnica, o fechamento da incisão de 15-20mm que forma o local de entrada do túnel submucoso com alguns clipes ou suturas sela completamente o túnel e isola a miotomia do lúmen do esôfago. Assim, evita o risco de perda do conteúdo esofágico.
♦ Eficácia
O documento NOSCAR POEM forneceu uma revisão abrangente e tabulação dos resultados publicadas até o início de 2014.104 Esses estudos tiveram um acompanhamento médio de um ano ou menos e muitos foram com um pequeno número de pacientes (15 -30) .101-118 Todos, exceto um, eram estudos prospectivos em um único centro.117 Todos mediram a eficácia com o parâmetro usado nas últimas duas décadas - a diminuição na pontuação de Eckardt para 3 ou menos.119
A eficácia foi excelente (90-100% em 3-12 meses), exceto no estudo multicêntrico, onde a eficácia foi de 82% em pacientes com um ano de acompanhamento.117 Isso pode ter sido o resultado do efeito de uma curva de aprendizado porque este estudo coletou os primeiros cinco a 20 pacientes de cada um dos centros incluídos.
Estudos têm mostrado que os centros precisam realizar um mínimo de 20-40 procedimentos POEM para se tornarem proficientes,120, 121 e cerca de 60 para dominar esta técnica difícil.121 Alguns estudos também avaliaram a eficácia usando esofagografia cronometrada114-124, um método mais objetivo do que o placar de Eckardt, e eles confirmaram os bons resultados. Nos últimos dois anos, publicações com seguimento de um ano ou mais surgiram em diversos centros nos Estados Unidos com 100, 41, 93 e 100 pacientes, com taxas de sucesso de 92%, 93%, 96%, 94%, respectivamente.121-124
Em um estudo publicado no ano passado, 126 dos três centros, com 79 pacientes e dois anos de acompanhamento, apresentaram grande sucesso inicial de 94% em três a seis meses, que diminuiu para 88% em 12-18 meses e 78 % em dois anos ou mais.117 Como no estudo multicêntrico mencionado acima, esses resultados mais modestos foram atribuídos ao efeito da curva de aprendizado porque metade das falhas ocorreram nos primeiros 10 pacientes em cada centro.
No maior estudo de POEMs até o momento, Inoue e cols. relataram resultados em 500 pacientes, com 105 deles com mais de três anos de acompanhamento.127 O procedimento foi tecnicamente bem-sucedido em todos os casos. Eventos adversos moderados ocorreram em 3,2%, incluindo pneumotórax, hemorragia, lesões da mucosa, hematomas pós-operatórios, derrame pleural e inflamação do omento menor. Nenhum evento adverso sério foi registrado.
Os resultados de dois meses mostraram reduções significativas nos escores de Eckardt e nas pressões LES. A melhora na pontuação Eckardt foi alcançada em 91,7%. Na endoscopia, 65% apresentaram sinais de esofagite de refluxo, mas apenas 17% dos pacientes relataram sintomas de DRGE. Aos três anos, os bons resultados foram de 88,5%, com DRGE sintomática em 21% e sinais de esofagite de refluxo em 56%. Os sintomas de refluxo foram tratados de forma eficaz com inibidores da bomba de prótons.127
Como os autores observaram em outro artigo, há várias limitações.
Primeiro, existem diferenças significativas entre os estudos asiáticos e ocidentais. Por exemplo, a população de pacientes era significativamente mais jovem (mais de uma década) nos artigos de Inoue.129 Além disso, havia pacientes muito menos difíceis, como aqueles previamente tratados com botox ou Heller (1% e 2% respectivamente na série de Inoue em comparação com 21% com botox prévio e 16% com Heller antes na série dos autores deste estudo) e grande dilatação esofágica maior que 6 cm no diâmetro (4% em Inoue vs 27% no trabalho dos autores).
Em segundo lugar, Inoue usou uma definição diferente de eficácia (pós-POEM Eckardt <2 ou diminuição na pontuação de Eckardt em ≥4 pontos) que difere da definição usada por todas as outras séries POEM publicadas e a maioria das séries MHL (ou seja, diminuição da Pontuação de Eckardt para ≤3).
Terceiro, uma quantidade significativa de dados estava faltando, por exemplo, embora em mais de 105 pacientes o POEM tivesse passado por mais de três anos, os dados do escore Eckardt foram encontrados em apenas 58% e endoscopia de acompanhamento em apenas 15%.
Algumas publicações recentes enfocaram os resultados do POEM em certos grupos de pacientes nos quais o procedimento pode ser preferível ao MHL.
Em primeiro lugar, os pacientes com acalasia tipo III, acalasia "espástica", requerem uma longa miotomia no corpo esofágico que não pode ser realizada com uma abordagem laparoscópica, mas pode ser facilmente realizada por meio da abordagem oral. Um estudo multicêntrico recente mostrou excelentes resultados após POEM em pacientes com distúrbios esofágicos espásticos, com melhora clínica em 93% dos pacientes durante um seguimento médio de 234 dias.130
Em segundo lugar, em crianças, seis pequenos estudos mostraram resultados excelentes após POEM, semelhantes aos de adultos e semelhantes aos resultados da miotomia de Heller laparoscópica em crianças, mas com um procedimento muito menos invasivo do que este.131-137
Terceiro, os pacientes com acalasia avançada geralmente requerem esofagectomia. Pelo fato de o POEM não deixar cicatriz periosofágica ou aderências, é preferível ao MHL, o que não impede a necessidade de esofagectomia e pode causar cicatrizes que posteriormente dificultam a esofagectomia. Em um estudo prospectivo recente de 32 pacientes com acalasia avançada submetidos a POEM, 96% dos casos foram bem-sucedidos no acompanhamento de 30 meses (diminuição do escore Eckardt médio de 7,8 para 1,4; P <0,001).138
Quarto, os pacientes que receberam tratamento prévio com miomectomia de Heller, botox ou dilatação por balão são candidatos ao POEM. 139,140-142
♦ Efeitos adversos
A incidência de efeitos adversos graves após POEM é baixa e nenhuma morte foi registrada. Alguns efeitos colaterais menores143 são:
• Pequenas lesões acidentais da mucosa sobre o túnel submucoso que são facilmente fechadas com grampos endoscópicos durante o procedimento.
• Pneumomediastino, pneumotórax ou pneumoperitônio durante o procedimento é facilmente resolvido com um angiocath ou uma agulha de Veress.
• Hemorragia intraprocedural controlada por hemostasia endoscópica.
Esses incidentes ocorrem em 10-25% dos casos,103-105 e sua incidência diminui com a experiência.121
Os efeitos adversos intra e periprocedimento moderadamente graves143 são aspiração do conteúdo do lúmen (geralmente durante a intubação) e pneumotórax sintomático que requer drenagem.144 Os efeitos adversos tardios geralmente ocorrem 24-48 horas após o procedimento. São de gravidade moderada, como sangramento exigindo nova endoscopia para hemostasia,122-145 e raramente, em casos graves, intervenção cirúrgica ou tamponamento com balão de Blakemore.146
Outros efeitos adversos tardios incluem deiscência de fechamento do túnel122 e problemas cardiopulmonares, como pneumonia147 ou fibrilação atrial.148 Todos os estudos publicados relataram baixas taxas de efeitos adversos (<2-3%), exceto por um estudo chinês de 2010 que relatou efeitos adversos em mais de 50 % dos pacientes, principalmente pneumotórax.144 Os autores atribuíram isso ao uso de ar em vez de dióxido de carbono, que é absorvido cerca de 170 vezes mais rápido das cavidades corporais do que o ar. Após esse centro chinês, que é o que mais realizava POEM no mundo (> 1700), passar para o dióxido de carbono, o índice de efeitos adversos caiu para os números de outros centros. Atualmente, o POEM é um procedimento muito seguro em mãos experientes.
♦ Doença do refluxo gastroesofágico após o POEM
O problema da DRGE após o POEM é de grande interesse porque o POEM está rapidamente substituindo o MHL como tratamento de primeira linha para a acalasia. A DRGE não foi inicialmente registrada após o POEM,101-107 provavelmente porque se baseou em escores de sintomas ou entrevistas não estruturadas. Quando a avaliação objetiva sistemática com endoscopia para avaliar a esofagite de refluxo e estudos de pH para medir a exposição ao ácido começou, ficou evidente que a taxa de DRGE após POEM era muito maior do que se pensava anteriormente.115-151
Estudos descobriram que 27-59% dos pacientes tinham sinais endoscópicos de DRGE após POEM, 29-38% tinham exposição excessivamente elevada ao ácido em estudos de pH e 15-23% tinham sintomas frequentes de DRGE. Esses pacientes foram tratados de forma eficaz com inibidores da bomba de prótons. Como já mencionado, pacientes com acalasia podem apresentar estudos de pH falso-positivos devido à estase e fermentação dos alimentos retidos, com produção de ácido lático.15,16.
A crença generalizada é que quanto mais eficaz for o rompimento das fibras musculares do LES, mais eficaz será o alívio da disfagia, mas ao custo de maior risco de DRGE. Por conta disso, a maioria dos especialistas acredita que durante o POEM ou MHL, a eficácia da miotomia não pode ser comprometida na tentativa de diminuir a incidência de DRGE. Isso ocorre porque a DRGE pode ser facilmente detectada e tratada, enquanto a disfagia persistente e o esvaziamento esofágico prejudicado após MHL ou POEM representam um problema diagnóstico e terapêutico muito mais difícil.
É importante notar, entretanto, que a DRGE pode ser assintomática em 40-50% dos casos.122,151 Portanto, é necessário, após o POEM, pelo menos um estudo de pH pós-operatório e vigilância endoscópica a cada um a dois anos para detectar pacientes com DRGE para tratamento e evitar complicações de refluxo, como esôfago de Barrett e estenoses pépticas.
No entanto, se a fundoplicatura for necessária por qualquer motivo, o POEM não interfere nesses procedimentos.
♦ POEM en relação aos tratamentos habituais
O ASGE PIVI revisou os resultados dos tratamentos de rotina e POEM em detalhes e propôs os seguintes limites de eficácia e segurança para a adoção do POEM:
• Eficácia de pelo menos 80% em 12 meses (definido como pontuação de Eckardt ≤3 com um componente de disfagia ≤2)
• Taxa de efeitos adversos graves de 6% ou menos
• mortalidade em 30 dias de 0,1% ou menos.105
Com base nos dados publicados até agora, os resultados do POEM excedem esses limites. Atualmente não há estudos randomizados de POEM versus tratamentos padrão.
Três estudos de coorte retrospectivos dos EUA compararam MHL com POEM.109-158 O primeiro comparou 18 procedimentos POEM com 55 MHL e descobriu que POEM era mais rápido (113 v 125 min; P <0,05), com menos sangramento (10 x 55 ml; P <0,001), mas que os efeitos adversos e o tempo de hospitalização foram semelhantes para ambas as técnicas.
O segundo estudo comparou 18 procedimentos POEM com 21 MHL e encontrou efeitos adversos semelhantes, mas menos dor pós-operatória e um retorno mais rápido às atividades de vida diária após POEM (2,2 vs 6,4 dias; P = 0,03).
O terceiro estudo comparou 37 procedimentos POEM com 64 MHL e encontrou efeitos adversos semelhantes (um efeito sério em cada grupo). POEM teve uma duração mais curta do procedimento (120 vs 160 min; P <0,001), tempo de internação mais curto (1,1 vs 2,5 dias; P <0,001), melhor pontuação de Eckardt em um mês (0,8 vs 1, 8; P <0,001) e seis meses (1,2 vs 1,7; P = 0,1) e significativamente menos disfagia em resposta a sólidos em seis meses (0% vs 29% dos pacientes com disfagia com sólidos pelo menos semanalmente; P <0,001). O estudo também obteve dados de pH para 23 POEM e 31 MHL e encontrou taxas semelhantes de DRGE (POEM 39% vs LHM 32%; não significativo).
Esses estudos constataram que o POEM foi equivalente ou superior ao MHL em todas as áreas avaliadas.
Com base nesses dados comparativos e nos excelentes resultados do POEM em mais de 20 estudos prospectivos publicados e considerando que a HM é mais invasiva, é improvável que qualquer tentativa de estudo randomizado entre HLM e POEM recrute um número adequado de pacientes. Uma investigação mais factível e clinicamente importante seria comparar o POEM com a dilatação pneumática, que tem as vantagens de ser um procedimento ambulatorial mais simples, mas ao custo de menor durabilidade e de exigir mais intervenções ao longo do tempo.
► Recomendações
As recomendações para acalasia das principais sociedades científicas gastroenterológicas têm três ou quatro anos e não incluem avanços terapêuticos recentes. As recomendações da Sociedade Americana de Cirurgiões Gastrointestinais e Endoscópicos de 2012159 e o American College of Gastroenterology40 de 2013 aconselham a suspeita de acalasia em pacientes com disfagia com sólidos e líquidos com regurgitação que não respondem aos inibidores da bomba de prótons.
A endoscopia é necessária para descartar obstrução mecânica e pseudoacalasia, esofagografia para avaliar a micção e manometria para confirmar o diagnóstico. O tratamento deve ser baseado na idade, sexo, preferência do paciente e experiência institucional. Em geral, o tratamento definitivo (dilatação pneumática ou miotomia) é recomendado. O ITBE é reservado para pacientes que não são bons candidatos ao tratamento definitivo. Recomenda-se o acompanhamento pós-tratamento com a pontuação de Eckardt (pontuação subjetiva) e esofagografia (teste objetivo).
Não há recomendações claras sobre endoscopia de acompanhamento para câncer de esôfago e progressão da doença. Alguns especialistas recomendam vigilância endoscópica ou radiológica a cada três anos em pacientes com acalasia por mais de 10-15 anos.
► Conclusão
A acalasia é um distúrbio raro da mobilidade esofágica, manifestando-se principalmente com disfagia. Recentemente mudou o paradigma para seu diagnóstico e tratamento. A manometria de alta resolução permitiu o diagnóstico preciso da acalasia, sua diferenciação de outras doenças semelhantes e a classificação da acalasia em subtipos.
O tratamento médico é ineficaz para a acalasia. Até 2008, o tratamento se limitava à dilatação pneumática, injeção de toxina botulínica e MHL. Nos últimos seis anos, estudos prospectivos com resultados de curto e médio prazo mostraram que o procedimento POEM é eficaz e seguro e representa um importante avanço no tratamento da acalasia, pois combina a eficácia superior do MHL com a relativa facilidade e conveniência, natureza não invasiva da endoscopia.
O POEM foi bem-sucedido em todos os subtipos de acalasia e em pacientes que haviam se submetido previamente à esofagomiotomia de Heller, dilatação pneumática ou ITBE. Os pacientes tratados com MHL ou POEM devem ser monitorados de perto quanto ao pH, uma vez que a DRGE é o efeito adverso mais comum após ambos os procedimentos e os inibidores da bomba de prótons são frequentemente necessários. A endoscopia deve ser realizada periodicamente devido ao aumento do risco de câncer associado à DRGE e acalasia. Esperam-se estudos comparativos entre os resultados distantes do POEM e os já conhecidos do MHL.
Os avanços tecnológicos no diagnóstico e a adição de POEM ao arsenal terapêutico irão beneficiar os pacientes com acalasia.
♦ Resumo e comentário objetivo: Dr. Ricardo Ferreira