Fascitis plantar

Nota
Esta serie de artículos se ocupa de los trastornos dolorosos más comunes del pie y el tobillo: el neuroma de Morton, la fascitis plantar y la tendinopatía de Aquiles. La revisión resume la evidencia actual sobre epidemiología, fisiopatología, diagnóstico y tratamientos no quirúrgicos de estas afecciones
Fascitis plantar
La fascitis plantar representa más de 1 millón de visitas de pacientes por año en los EE. UU. y generalmente se presenta con dolor plantar en el talón. Quince años después del diagnóstico, aproximadamente el 44% de los pacientes siguen sintiendo dolor. El tratamiento no quirúrgico de primera línea incluye estiramiento de la fascia plantar y aparatos ortopédicos para el pie, seguido de tratamiento con ondas de choque extracorpóreas, inyección de corticosteroides o inyección de plasma rico en plaquetas.
|
¿Es la fascitis plantar una afección autolimitada? La fascitis plantar puede persistir durante muchos años, a pesar del tratamiento. Hasta el 80% de los pacientes seguirá sintiendo dolor al año y el 44% seguirá sintiendo dolor a los 15 años. ¿Se deben prescribir ortesis de pie personalizadas para la fascitis plantar? Aunque se ha demostrado que las ortesis de pie proporcionan pequeñas mejoras en el dolor y la función de la fascitis plantar, no se ha demostrado ninguna diferencia entre las ortesis personalizadas y las prefabricadas, siendo estas últimas mucho menos costosas. |
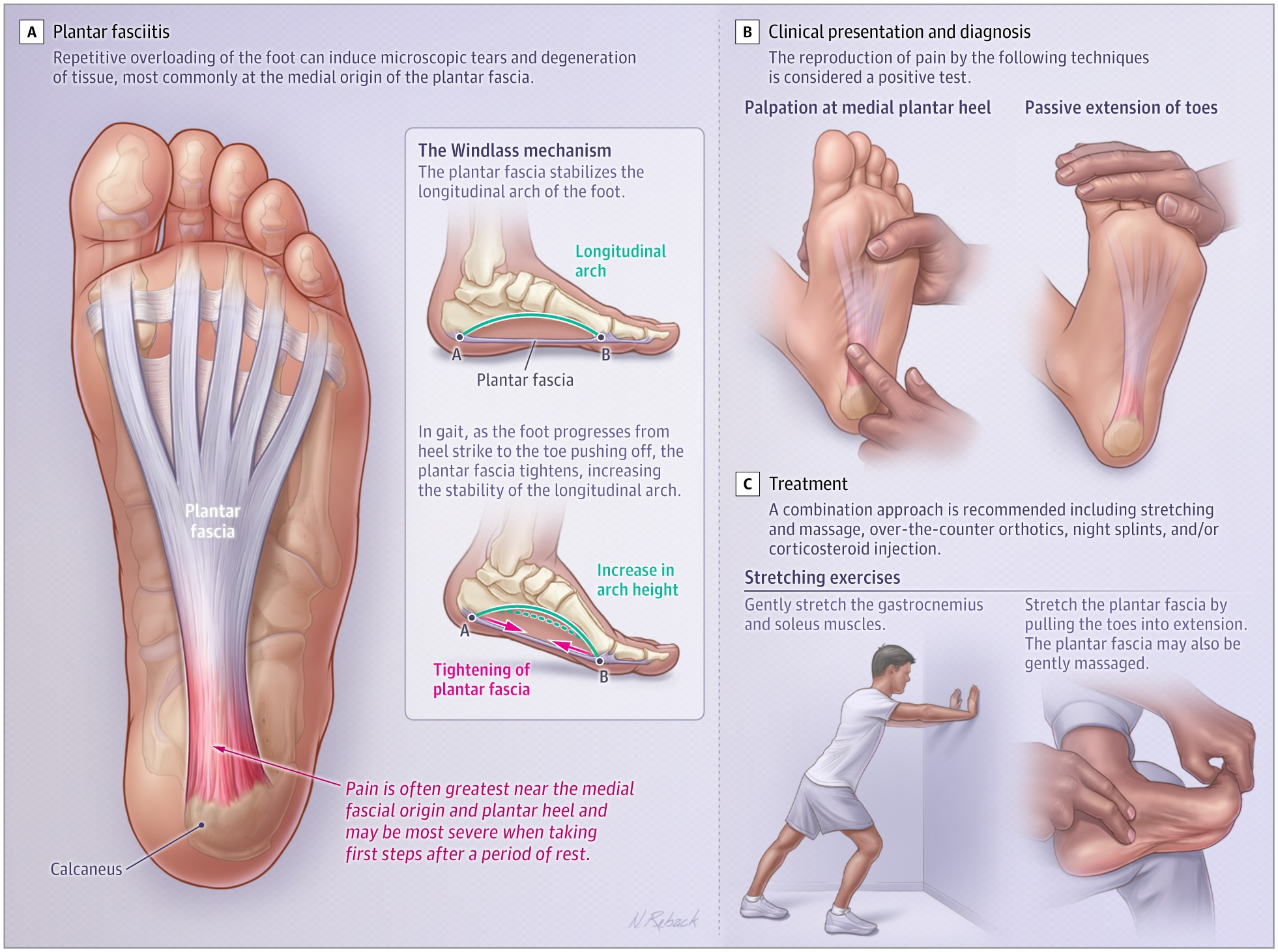
Fascitis plantar
Definición y fisiopatología
La fascia plantar se compone de tres bandas fasciales (medial, central y lateral), que se originan en la cara plantar del calcáneo y se insertan distalmente en las placas plantares de las articulaciones metatarsofalángicas y las bases plantares de las falanges proximales. La fascia plantar se tensa al caminar, estabilizando el arco longitudinal del pie.
Aunque la patogénesis de la fascitis plantar no se comprende completamente, la sobrecarga mecánica repetitiva puede inducir desgarros microscópicos, principalmente en el origen plantar medial de la fascia plantar. Las lágrimas pueden estar asociadas con degeneración del colágeno, desorientación de las fibras, aumento de la sustancia fundamental mucoide y calcificación.
El diagnóstico diferencial del dolor plantar del talón incluye el síndrome del túnel tarsiano, el atrapamiento del nervio de Baxter y la fractura por estrés del calcáneo. Los espolones plantares radiográficos del talón pueden ser más comunes en personas con dolor en el pie, pero su importancia en pacientes con dolor en el talón es incierta.
Epidemiología
La fascitis plantar representa más de 1 millón de visitas de pacientes por año en los EE. UU., y aproximadamente el 62 % de estas visitas se realizan en consultorios de atención primaria. Un estudio de 75.000 adultos encontró que el 1,10 % (IC del 95 %, 1,06 %-1,34 %) informó un diagnóstico de fascitis plantar durante el año anterior, y las mujeres (1,19 %) y los hombres (0,47 %) tuvieron tasas absolutas similares. 17 La fascitis plantar es más común en pacientes de 45 a 64 años (8,2 visitas ambulatorias al año por cada 1.000 personas).
Los factores de riesgo de la fascitis plantar incluyen disminución de la dorsiflexión del tobillo, índice de masa corporal (IMC) elevado y trabajo que requiere permanecer de pie durante mucho tiempo.
En un estudio de casos y controles de 50 pacientes remitidos a fisioterapia por fascitis plantar unilateral no tratada previamente y 100 controles ambulatorios emparejados por edad y sexo sin fascitis plantar previa ni lesión de tobillo, 18 en comparación con pacientes con más de 10 grados de dorsiflexión del tobillo, hubo un aumento gradual en las probabilidades de fascitis plantar a medida que la dorsiflexión del tobillo se volvió más limitada.
De manera similar, existe una asociación progresiva entre un IMC superior a 25 y la fascitis plantar; aquellos con un IMC superior a 30 tienen la mayor asociación con la fascitis plantar en comparación con aquellos con un IMC inferior o igual a 25 (odds ratio, 5,6 [IC del 95 %, 1,9-16,6]). Las personas que informaron que pasaban la mayor parte de su tiempo de trabajo de pie tuvieron una mayor asociación con la fascitis plantar (odds ratio, 3,6 [IC del 95 %, 2,5-39,2]).
Presentación clínica y diagnóstico
El diagnóstico de fascitis plantar se basa principalmente en el historial médico y el examen físico.
Los pacientes suelen informar dolor en la planta del talón, que es más intenso con los primeros pasos de la mañana. El dolor puede empeorar al estar de pie durante mucho tiempo. El examen físico identifica con mayor frecuencia dolor a la palpación en la planta medial del talón, que puede exacerbarse con la extensión pasiva de los dedos del pie. Se debe realizar un rango de movimiento pasivo del tobillo para evaluar la disminución de la dorsiflexión, que se asocia con fascitis plantar, o cualquier asimetría en comparación con el lado no afectado.
Las imágenes pueden estar indicadas cuando los síntomas no mejoran con el tratamiento conservador o si otra patología puede ser la causa de los síntomas, como la fractura por estrés del calcáneo. Sin embargo, sólo el 2% de las imágenes de los talones (4 de 215 talones) en pacientes con dolor plantar atraumático en el talón tienen hallazgos radiológicos que afectan los tratamientos iniciales.
Un metanálisis de 21 estudios observacionales sobre imágenes médicas (1199 participantes) demostró una asociación entre el grosor de la fascia plantar medido por ecografía en la fascitis plantar en comparación con los controles (diferencia de medias [DM], 2,00 mm [IC del 95 %, 1,62- 2,39]; p < 0,001).
La resonancia magnética muestra una hiperintensidad ponderada en T2 en el origen de la fascia plantar en la tuberosidad del calcáneo, así como un engrosamiento de la fascia plantar, pero solo debe usarse cuando el diagnóstico clínico no está claro.
Tratamiento
La fascitis plantar suele ser autolimitada, pero puede persistir durante meses o años. Un estudio de 174 pacientes informó que el 80,5% (IC del 95%, 73,5%-85,6%) de los pacientes tenían síntomas al año de seguimiento y el 44,0% (IC del 95%, 35,9%-51,8%). Para los pacientes cuyos síntomas desaparecieron, la duración media (rango) de los síntomas fue de 725 (41-4018) días.
Los pacientes deben evitar actividades que exacerben los síntomas.
Los tratamientos consisten en una combinación de estiramientos, aparatos ortopédicos, fisioterapia, férulas nocturnas o inyecciones (corticosteroides o plasma rico en plaquetas [PRP]).
Un pequeño ensayo aleatorio de 29 participantes encontró que celecoxib oral, 200 mg una vez al día, no mejoró significativamente el dolor o la discapacidad en ningún momento hasta 6 meses después del inicio versus placebo.
Comentarios
Para ver los comentarios de sus colegas o para expresar su opinión debe ingresar con su cuenta de IntraMed.








